Как мы оцениваем овариальный резерв у женщины? Есть ультразвуковое исследование, а что с точки зрения гормональной?
Рассказывает Игорь Иванович Гузов, акушер-гинеколог, к.м.н., главный врач ЦИР.
[Чтобы гормонально оценить овариальный резерв, нам нужно понять механизм процесса.
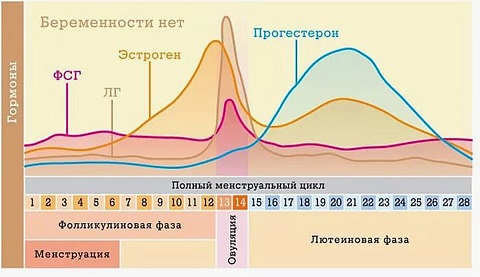
Мы знаем, что фолликулы, формирующиеся на разных стадиях, окружены определенным количеством делящихся клеток гранулезы. Количество клеток гранулезы будет прямо пропорционально количеству развивающихся фолликулов, и сила сигнала, который идет от клеток гранулезы, будет прямо пропорционально количеству этих клеток.
АМГ
Очень удобным сигналом, идущим со стороны клеток гранулезы, является так называемый антимюллеровский гормон (АМГ).
Когда мы говорим по поводу АМГ, то это показатель, который синтезируется фолликулами на более ранней стадии, чем антральные. То есть фолликул, уже достигнув антральной стадии, прекращает выработку антимюллерова гормона.
Таким образом, измеряя уровень АМГ, мы оцениваем примерное количество клеток гранулезы в организме женщины. Те клетки гранулезы, которые окружают так называемые примордиальные фолликулы, не дают этого сигнала, не участвуют в этом сигнале. А клетки гранулезы, окружающие фолликулы, которые проснулись от спячки и развиваются, и будут посылать этот сигнал - антимюллеров гормон - в организм женщины. Поэтому чем больше фолликулов находится на преантральной стадии, тем выше будет уровень этого сигнала.
Поскольку фолликулы на этой стадии, как мы с вами уже выяснили, не подчиняются каким-то серьезным внешним влияниям, то уровень АМГ будет являться, с одной стороны, функцией возраста женщины. То есть чем старше возраст, тем меньше у нее на данном этапе будет развивающихся, проснувшихся от спячки, фолликулов; тем меньше будет количество клеток гранулезы, и, следовательно, меньше будет уровень АМГ. Поэтому АМГ является довольно хорошим сигналом.
Преимущество АМГ заключается в том, что на него слабо влияет общий гормональный фон организма. Приходит пациентка, сдает анализ. Когда мы оцениваем овариальный резерв, лучше делать всё это в стандартных условиях. Пациентка приходит на 3-й день цикла. Мы у нее берем анализы, смотрим уровень АМГ. С возрастом он снижается, и снижается более резко, если идет преждевременное истощение овариального резерва.
Ингибин Б
Но у нас могут быть и другие сигналы, более тонкие, которые вырабатывают клетки гранулезы. И этим сигналом, вырабатываемым клетками гранулезы, является ингибин B.
Особенностью ингибина B является то, что он начинает выделяться на более поздней стадии, чем антимюллеровский гормон. То есть АМГ практически прекращает выделяться клетками гранулезы, а преантральный и раннеантральный фолликулы начинают и продолжают вырабатывать другой фактор – ингибин B. Таким образом, если мы посмотрим значение АМГ и ингибина B, то ингибин B является показателем более трудным в интерпретации, с одной стороны. Но с другой стороны, ингибин B является более ранним показателем, указывающим на то, что у женщины происходит снижение овариального резерва.
Поэтому его не нужно игнорировать. Мы, как правило, проводим двухэтапное исследование. Во время скринингового исследования, когда нам нужно просто оценить гормональный фон, с которым пришла пациентка, мы, как правило, обязательно включаем АМГ в анализ ранней фазы цикла, то есть в раннюю фолликулярную фазу до выбора доминантного фолликула.
Читать подробнее...