HLA и иммунология репродукции - продолжение разговора на обширную тему HLA-типирования. Рассказывает Игорь Иванович Гузов, акушер-гинеколог, к.м.н., основатель "Центра иммунологии и репродукции".
Мы начинаем наш очередной эфир из серии «В ЦИРе и в мире». Сегодня он проходит из необычного и непривычного для вас места. Но это наша штаб-квартира, «мозговой центр» центр наших технологий. Это – наша клиника на Дубровке, и помещение нашей лаборатории. И мой кабинет, из которого мы сегодня ведем наш эфир.
На прошлой неделе мы с вами говорили о HLA-типировании. Это очень важная и широкая тема. Она, возможно, достаточно сложная, но я думаю, что многие из вас сдавали анализы на HLA-гены. И вы получали заключение, в котором значилось, что обнаружено совпадение по трем генам, обнаружено совпадение по четырем генам. Иногда – обнаружено совпадение по одному. Или иногда будут писать, что обнаружено совпадение по шести генам, повышен риск невынашивания беременности.
И на этом всё заканчивается. Нет никакого разделения на гаплотипы, и, в общем-то, получается, что анализ с одной стороны – важный, интересный. Но с другой стороны, очень много потрясающе интересной, очень важной для человека, информации: «куска» генетического кода, ассоциированного с целым рядом каких-то особенностей организма; реакций организма; характером человека; защитными функциями в отношении многих заболеваний; предрасположенностью к заболеваниям – остается «за кадром» этого анализа.
Роль HLA в невынашивании беременности
В дополнение к предыдущему эфиру, мы сегодня поговорим на остро модную тему, которая очень важна, которая очень серьезно обсуждается в современной иммунологии репродукции, в современной медицинской периодической печати. Я думаю, что если вы сдадите эти анализы у нас и придете к нам на консультацию, то вы не пожалеете. Потому что вы получите очень много важной, полезной серьезной, а иногда решающей информации, которая важна для судьбы вашей беременности, для здоровья вашего ребенка, для оценки рисков, связанных с неудачами ЭКО, для оценки рисков, когда может возникнуть определенная угроза для здоровья самой женщины, уже после родов.
Начнем с наиболее исторически удаленного эпизода. Это середина 90-х годов, примерно 1994-1995 год. Датская группа, которую координировал Оле Христиансен – датчанин из Ольборга. Сейчас он профессор акушерства и гинекологии университета Ольборга. Если вы были в Дании, то наверняка слышали про этот один из самых древних городов Дании, с которым связано очень много историй. Мы лично знакомы с профессором Оле Христиансеном. Он был хозяином конференции, которая была организована Европейским обществом иммунологии репродукции в его родном городе Ольборге, в прошлом году.
В это время уже шло достаточно активно исследование HLA-системы на генном уровне. Уже были сертифицированы на международном уровне Т-системы, для того чтобы определять различные варианты генов тканевой совместимости второго класса.
Датская группа, координатором которой был Оле Христиансен, задалась целью посмотреть достаточно большую группу европейского населения (в данном случае имелось в виду датское население), если посмотреть такую большую группу населения, будут ли там какие-то ассоциации с привычным невынашиванием беременности.
И поначалу, когда они просто сделали так: «женщины с вынашиванием беременности» – «женщины с невынашиванием беременности» - вроде бы ничего такого и не было обнаружено. Потому что, вероятнее всего, не было обнаружено по той простой причине, что большой процент беременностей, заканчивающихся остановкой развития беременности в первом триместре, они ассоциированы с нарушениями, связанными с естественным отбором.
То есть, если идет сбойная яйцеклетка, а сбойных яйцеклеток 60%. Если в процессе оплодотворения участвует сбойный сперматозоид, а сбойных сперматозоидов 60%. У здоровой женщины и у здорового мужчины только 40% нормальных, в хромосомном отношении, половых клеток. С повышением возраста и у мужчины, и у женщины процент этих клеток значительно падает, тем самым увеличивается процент «сбойных» клеток, которые могут участвовать в процессе оплодотворения. Если такого рода половые клетки – гаметы - участвуют в процессе зачатия, то вероятность составляет не менее 70% того, что такая беременность остановится в первом триместре беременности. И мы с вами об этом говорили не раз. И это является абсолютно естественной причиной. Большая часть остановок развития беременности является не патологией, а абсолютной физиологией.
Если зародыш в хромосомном отношении хороший, если ребенок в хромосомном и генетическом отношении полноценный, то такая беременность закономерна и физиологически заканчивается родами.
Если беременность имеет какие-либо сбои на хромосомном уровне, то женский организм, так сложилось эволюционно, не тратит на эту беременность свой биологический ресурс, прекращает поддержку такой беременности в первом триместре. И в этом случае так называемая «замершая беременность, то есть остановка развития беременности в первом триместре, является абсолютно закономерным результатом и физиологическим окончанием такого рода беременности. Потому что, так оно и должно быть. Женский организм принимает на биологическом уровне очень серьезное решение в самые первые недели беременности.
С точки зрения биологических затрат, эта остановка развития беременности в первом триместре практически очень мало отличается от биологических затрат на менструацию. То есть на физическом уровне женский организм готов к следующей беременности уже буквально в следующем менструальном цикле, который пойдет после того, как закончится выкидышем беременность, остановившаяся в первом триместре.
Понятно, что когда мы смотрим большой массив женщин с невынашиванием беременности, то знаем, что порядка 70% этих беременностей останавливается закономерно. Это значит, что каждая десятая клиническая беременность, которая наступает, заканчивается остановкой в первом триместре. И подавляющее большинство этих остановок связано с хромосомными аномалиями у плода, полученными им в момент зачатия с участием не совсем полноценных сперматозоидов и не совсем полноценных яйцеклеток. И физиологическим ответом на такую беременность является остановка ее развития. Не нужно жалеть об этих беременностях, потому что ваш организм «говорит» вам о том, что эта беременность ему «не понравилась» по различным показателям, но следующая будет хорошая, и он ее поддержит и сохранит.
Поэтому, когда мы оцениваем просто частоту в популяции выкидышей и пытаемся найти какую-то закономерность, не учитывая при этом количество этих выкидышей подряд, то мы не получим точную статистику, потому что эти физиологические остановки беременности в первом триместре будут просто «засорять» и портить эту статистику.
Что сделали наши датские коллеги, тогда еще в середине 90-х годов? Они отсекли всех женщин, у которых было 3 выкидыша и меньше, или 3 остановки развития беременности и меньше в первом триместре, и оставили только тех женщин, у которых было больше 4 остановок развития беременности в первом триместре. Всё – если больше четырех, то это уже не физиология.
Если больше четырех остановок развития беременности, то уже точно, что есть какие-то достаточно серьезные проблемы. И вероятность участия хромосомных аномалий становится здесь маленькая. Исключить такое участие нельзя, но когда одна за другой идут остановки развития беременности, в этом контингенте супружеских пар очень велико участие тех факторов, которые могут реально раз за разом мешать нормальному развитию беременности. И даже сделать так, что организм женщины «запомнит» такой ответ на беременность как извращенный физиологический ответ и будет «говорить»: « Вот, пришел какой-то гость в полость матки, а я остановил беременность, хорошо всё сделал! А в следующий раз сделаю еще лучше: на более малом сроке остановлю такую беременность…»
Это уже реальная патология. То есть хороший, полноценный плодик с очень хорошим потенциалом приходит в полость матки, а женский организм не дает этому плодику развиваться. Здесь мы реально видим группу женщин, внутри которой вероятность закономерностей, не являющихся физиологическими, достаточно велика.
DRВ1*01 DQВ1*05
Датчане, посмотрев чего же они видят, вдруг увидели совершенно четко, что в данной группе женщин существует определенная генетическая предрасположенность к этим остановкам развития беременности. Наиболее яркой конфигурацией было то, что у них был HLA DRВ1*01 вариант; и HLA DQВ1*05 вариант. Получилась связка: DR1/ DQ5. Это во всех таблицах по гаплотипам является одним гаплотипом. То есть, тогда еще не знали, что это гаплотип. Они писали, что при наличии DR1 или при наличии DQ5. Но оказалось, что DR1 и DQ5 идут в одной связке. То есть, они наследуются единым блоком, и получают их либо от отца, либо от матери. Если у женщины есть вариант DR1 и DQ5, то у таких женщин вероятность не физиологичной, а патологической остановки беременности, очень велика.
Поэтому, если мы видим такую связку, то мы сразу говорим, что эта женщина попадает в группу риска по невынашиванию беременности. И иногда никаких других признаков, кроме связки DRВ1*01 DQВ1*05, большее не будет.
Выяснилось, что связка DRВ1*01 DQВ1*05 после того, как датчане в середине 90-х годов ее изучили, может быть ассоциирована с невынашиванием беременности у североевропейской нордической популяции, что подтвердилось затем в самых разных вариантах, на самых разных популяциях, на разных континентах, в разных странах. Последняя очень интересная публикация была с описанием клинического случая из военного госпиталя Туниса.
К ним обратилась пациентка, страдающая рассеянным склерозом, есть такое заболевание, но, в принципе, абсолютно компенсированным. Обследование они провели достаточно широкое на факторы невынашиваемости беременности. Серьезная статья, которая была поддержана американским автором, в конце статьи они выражают благодарность своему американскому консультанту. Оказалось, что нет ничего: вообще, никаких факторов невынашивания у этой пациентки нет. Но есть связка HLA DR1/DQ5. Эта связка была обнаружена у этой пациентки, и тунисские врачи совершенно точно сказали, что ничто не показывало предрасположенность к выкидышам. А у этой пациентки было четыре остановки развития беременности на ранних сроках первого и второго триместра. То есть значение этой связки очень велико.
Почему это происходит? Потому что эта связка DRВ1*01 DQВ1*05, обладает высокой предрасположенностью к развитию различных аутоиммунных заболеваний. В частности, наиболее яркая связка - это то, что именно она предрасполагает в значительной степени к развитию такого достаточно опасного состояния, как рассеянный склероз.
Я думаю, то, что пациента страдала рассеянным склерозом и никаких других признаков невынашивания беременности у нее не было - послужило основой диагноза. Они решили ее обследовать, провели анализ литературы и подтвердили, что это работает. Они собрали довольно большую интересную подборку ссылок литературы, которая подтверждает, что в разных странах, в разное время эта связка была подтверждена. Поэтому, я поставил в нашей сегодняшней передаче эту связку на первое место.
Шестая хромосома
Но нужно посмотреть на эту связку [более внимательно. Дело в том, что на прошлой неделе мы с вами говорили по поводу того, что представляет собой гаплотип в приложении к HLA-генам. Дело в том, что HLA-гены переводятся как «Human leucocyte antigens», то есть антигены лейкоцитов человека. Но это – в приложении к человеку. Аналогичные комплексы генов есть у всех абсолютно видов плацентарных млекопитающих. Общее название этого комплекса генов для всех видов млекопитающих – большой комплекс гистосовместимости – MHC-комплекс, major histocompatibility complex.
Большой комплекс гистосовместимости имеется у всех видов млекопитающих. У человека он называется HLA. «Human» - первая буква «H», означает «у человека». Но, есть и у обезьян, и у свиней, у собак, у зайцев, у мышей. Хотя в каждом случае эти комплексы называются несколько иначе, но их общее системное название будет MHC. Это к тому, чтобы вы понимали, что в одних статьях может быть написано MHC, в других статьях – HLA. Применительно к человеку это одно и то же.
Этот главный комплекс гистосовместимости располагается целиком на шестой хромосоме. Шестая хромосома – это не маленькая хромосома. У нас с вами, у людей, есть всего 23 хромосомных пары. Нумерация хромосом идет от самой большой к самой маленькой. Первая – самая большая хромосома, вторая – чуть меньше. И так далее, по убыванию. Шестая хромосома занимает место в первой десятке, очень близко к первой пятерке хромосом по размеру. Это далеко не маленькая хромосома.
В этой далеко не маленькой хромосоме есть длинное и короткое плечо. На картинке, которую мы вам сейчас демонстрируем, вы видите короткое и длинное плечо, которые разделены узой перетяжкой, называемой центромера. Так устроены абсолютно все хромосомы у человека.
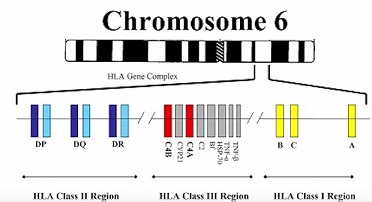
Соответственно, на коротком плече шестой хромосомы находится вот этот главный комплекс гистосовместимости. Он занимает достаточно большой участок. У этой немаленькой хромосомы весь этот огромный комплекс занимает примерно 2,5% всей длины. Это очень большой комплекс.
В него, в этот комплекс, входит не менее двухсот различных генов, которые разделены довольно большими расстояниями относительно друг друга. У этого большого комплекса, главного комплекса гистосовместимости, имеются, соответственно, центромерный и теломерный концы. Теломерный конец – это тот, который находится ближе к периферии хромосомы. Центромерный конец – это тот, который обращен в сторону центромеры, ближе к центру хромосомы.
Гены тканевой совместимости 2 класса HLA DP, HLA DQ, HLA DR
Антигены второго класса, которые мы с вами смотрим обычно, они все имеют префикс «D»: HLA DР; HLA DQ; HLА DR. Это то, что мы с вами смотрим. Часть этих генов мы смотрим, когда делаем стандартный анализ на антигены гистосовместимости.
Почему мы смотрим именно их? Потому что они играют наиболее значимую роль в гистосовместимости: в реакциях приживления или отторжения тканей. Когда делается подбор доноров для пересадки органов, то стараются, чтобы по всем этим трем генам: HLA DRВ1, DQА1 и DQВ1 было совпадение по обеим половинкам этого комплекса, унаследованного от обоих родителей.
Если такие совпадения идут, то пересаженный орган обычно приживается и отторжения не происходит, по крайней мере, раннего отторжения. Мы «унаследовали» этот анализ от наших коллег-трансплантолгов, потому что вся иммунология и репродукция, вся иммунология беременности не сразу начала развиваться самостоятельно. Изначально она была исторически связана с трансплантологией. И до сих пор у нас с трансплантологами есть много точек соприкосновения, и мы часто берем примеры из практики трансплантологии. Какие-то вещи становятся более ясными, для того чтобы понять, почему чужеродный плод развивается в полости матки. А трансплантологии постоянно изучают опыт беременности, потому что им очень важно добиться неотторгаемости органа донора от организма после пересадки.
Этот комплекс генов, который мы делаем на HLА-гены второго класса, наиболее значим для того, чтобы оценить возможные риски, которые связаны с ранними репродуктивными потерями. Этот комплекс, эти гены трех основных антигенов или белков тканевой совместимости второго класса HLА - DР, DQ и DR находятся на том конце главного комплекса гистосовместимости, который на шестой хромосоме располагается ближе к центромере.
Гены тканевой совместимости 1 класса HLA A, HLA B, HLA C
А на другом конце этого комплекса, на том, который расположен ближе к теломерному концу, что находится? А там находятся гены антигенов тканевой совместимости первого класса. То есть классические антигены тканевой совместимости первого класса – это HLА А; HLА В; HLА С. То есть вот эти АВС-гены без «D» впереди - это обозначение генов тканевой совместимости первого класса. У них нет дополнительных обозначений «А1» или «В1», потому что в отличие от антигенов тканевой совместимости второго класса, который всегда состоит из двух цепей - α(альфа) и ß(бета), антигены тканевой совместимости первого класса имеют только одну цепь, поэтому у них всегда один кодирующий ген.
Но эти гены (антигены тканевой совместимости первого класса) располагаются ближе к теломерному концу шестой хромосомы. Они очень удалены от генов, кодирующих цепи антигенов тканевой совместимости второго класса. Расстояние между ними гигантское, с генетической точки зрения. То есть 2, 5% длины хромосомы – больше двухсот различных генов находятся на этом участке. Между кодирующими последовательностями антигенов тканевой совместимости первого класса и антигенами тканевой совместимости второго класса расстояние абсолютно гигантское!
Что интересно, эти участки хромосом, целиком занимающие этот не просто комплекс тканевой совместимости, главный комплекс гистосовместимости, а сейчас есть такое понятие как «расширенный комплекс гистосовместимости" с примыкающими дополнительными участками, он, как правило, наследуется целиком.
Совершенно удивительно то, что существует сцепленное наследование между антигенами тканевой совместимости второго и первого класса, которые находятся на разных, очень удаленных друг от друга, участках шестой хромосомы.
Продолжение в следующем ролике. Часть 2-я







