Доклад называется "Антифосфолипидный синдром в акушерской практике". В этом докладе Екатерина Юрьевна очень подробно рассказывает про диагностику, клинические проявления и про помощь беременным женщинам при наличии у них антифосфолипидного синдрома.
Доброе утро, коллеги! Прекрасное воскресное утро, радостно всех видеть здесь! Сегодня мы поговорим об антифосфолипидном синдроме. В какой-то степени я продолжу то, о чем рассказывал Игорь Иванович. Но остановлюсь на несколько других аспектах, в том числе, лабораторных.
Антифосфолипидный синдром (АФС) – это заболевание аутоиммунное, которое связано с двумя направлениями. Это – клинические факторы и лабораторные признаки. АФС очень четко описан. К клиническим факторам антифосфолипидного синдрома относятся патологии беременности и тромбозы, каждый из которых четко регламентирован и описан в критериях антифосфолипидного синдрома.
К лабораторным признакам антифосфолипидного синдрома относится обнаружение одного из трех компонентов: это волчаночный антикоагулянт, антикардиолипиновые антитела и антитела к β2-гликопротеину 1. Причем, для того чтобы поставить диагноз антифосфолипидного синдрома, достаточно определить всего один показатель, но обязательно 2 раза. То есть для того, чтобы исключить какое-то транзиторное появление этих антител под влиянием инфекционных процессов, аутоиммунных процессов, необходимо проводить повторные исследования через 12 недель.
Антифосфолипидные антитела, которые служат для диагностики антифосфолипидного синдрома очень часто встречаются вместе, но, как я уже сказала, достаточно одного критерия. Мы часто видим сочетание волчаночного антикоагулянта и антикардиолипинов, волчаночного антикоагулянта и антител к β2-гликопротеину 1. При этом при всем важно определять действительно полную панель этих антител, потому что, чем больше антител в данном организме женщины, тем более высокие риски. То есть тройная позитивность имеет гораздо более высокие риски, чем двойная и чем монопозитивность. Иммуноглобулины IgG гораздо более активны, нежели иммуноглобулины IgМ и иммуноглобулины IgА, которые пока вообще не включены в критерии. Иммуноглобулины IgА рекомендуется исследовать в том случае, если клиническое подозрение на антифосфолипидный синдром очень велико, а других иммуноглобулинов не обнаружено.
У 2% здорового населения антифосфолипидные антитела есть, но нет клинической картины. И очень часто антитела имеют транзиторный характер, именно поэтому для подтверждения диагноза рекомендуется определять их повторно через 12 недель.

Помимо тех антител, которые перечислены в критериях антифосфолипидного синдрома так же определяются и могут быть определены антитела к другим фосфолипидам: к фосфатидилсерину, к фосфатидилэтаноламину и другим. И антитела к кофакторам антифосфолипидного синдрома, антитела к тем белкам, которые связываются с фосфолипидами. Это, в первую очередь, β2-гликопротеин 1 (GPBB1), это антитела к аннексину V, антитела к протромбину, к протеину С, к протеину S и другим кофакторам.
Когда-то, когда только назвали антитела к фосфолипидам, еще не было того понимания, что основной действующий агент - это не сам по себе фосфолипид, а комплекс фосфолипида и белка, который является неоэпитопом для действия вот этих антител. И вся дальнейшая картина связана с взаимодействием антител (комплексом фосфолипида и белка).

Антифосфолипидный синдром на данный момент является, скажем так, одной нозологической единицей, но всегда выделяется отдельно сосудистый антифосфолипидный синдром и акушерский антифосфолипидный синдром. Это связано с тем, что их развитие, факторы риска, проявления – разные.
Если в сосудистом антифосфолипидном синдроме основным фактором является тромбоз, то в акушерском основную роль играют совершенно другие механизмы.
Итак, какие же механизмы, в первую очередь, обуславливают развитие антифосфолипидного синдрома в акушерстве?
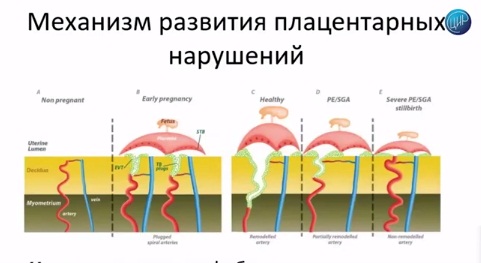
Место действия – плацента и плацентарные нарушения, которые развиваются и обуславливают всю дальнейшую картину во втором и третьем триместре, с грозными осложнениями беременности. Всё закладывается на самых ранних сроках беременности. Вот вторая картинка, там очень четко это показано.
На раннем сроке беременности происходит инвазия трофобласта. Клетки трофобласта замещают мышечный слой артерии, происходит ремоделирование спиральных артерий: они становятся широкими, через них хорошо протекает кровь, плацентарное кровообращение хорошее. Эти сосуды не отзываются на сосудистые факторы, которые могут регулировать давление в остальных сосудах, и беременность протекает хорошо: плацентарных осложнений нет.
При развитии осложнений нарушается инвазия трофобласта, нарушается ремоделирование спиральных артерий, нарушается кровоток и развивается вся остальная клиническая картина. Можно видеть: последние 2 картинки – преэклампсия и рождение детей с малым весом; последняя картинка – это уже тяжелая преэклампсия, мертворождение. Значительно сосуд отличается от того, который мы видим при здоровой беременности. Они узкие, они реагируют на все материнские факторы, которые изменяют давление, и развивается плацентарная недостаточность.
Важно, что всё это закладывается в первом триместре беременности. Но в первом триместре этого еще клинически не видно. Всё будет видно в третьем триместре беременности, когда компенсаторных возможностей будет недостаточно.
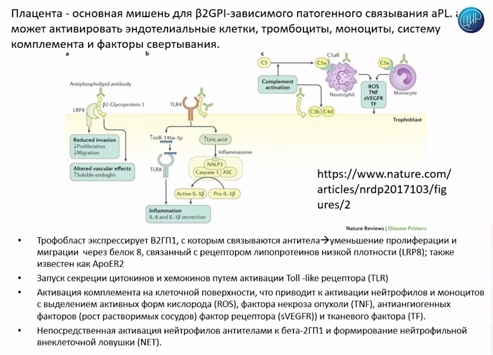
Очень важное отличие антифосфолипидного синдрома при беременности от сосудистого в том, что при беременности появляется новый орган, на котором огромное количество β2-гликопротеина 1, с которым могут связываться антитела. И они все устремляются туда, и именно там антитела связываются с β2-гликопротеином и фосфолипидами. Там активируются эндотелиальные клетки, тромбоциты, моноциты; активируется система комплемента, активируются факторы свертывания. И там разворачивается такое огромное поле действия. Частично оно описано на этой схеме. Мы видим, как антифосфолипидные антитела связываются с комплексом бета-2-гликопротеина и активируя те или иные факторы, в частности - LPR8, Toll-like рецепторы (TLR), активируя комплемент, вызывают те изменения, которые в дальнейшем будут нарушать плацентарную функцию. Через этот механизм нарушается инвазия, нарушается миграция, нарушается соотношение ангиогенных и антиангиогенных факторов. Через Toll-like рецепторы (TLR) активируются цитокины, хемокины и развивается воспалительная реакция.
Крайне важное действие (о чем уже говорил Игорь Иванович) - это активация комплемента; активация нейтрофилов, моноцитов; мощнейший выброс различных агентов – это и фактор некроза опухоли, и активные радикалы кислорода, и тканевый фактор, который сразу активирует свертывание крови. Антитела, сами по себе, могут просто активировать клетки. В частности, активируя нейтрофилы, они вынуждают нейтрофилы выбрасывать свои нейтрофильные внеклеточные ловушки и усиливать всю эту реакцию.

Волчаночный антикоагулянт – это первое, что определяется при подозрении на антифосфолипидный синдром. Представляет собой смесь аутоантител. Определяется он пролонгацией фосфолипид – зависимого свертывания крови. Именно поэтому его назвали когда-то антикоагулянтом, потому что оказалось, что его добавление удлиняет время свертывания крови. Это происходит потому, что эти антитела блокируют один этап свертывания крови, но на самом деле, вызывают не гипокоагуляцию, а тромбоз.

Так как это очень гетерогенная группа антител, и нет одного анализа, который можно выполнить и сразу получить ответ – есть волчаночный антикоагулянт или его нет, то для того, чтобы это выяснить, определяется серия анализов. Сначала делается скрининговый тест. Первый тест, например, с разведенным ядом гадюки Рассела. Если он оказывается отрицательным, проводится второй скрининговый тест, чтобы убедиться, что волчаночного антикоагулянта уж точно нет. Это – АЧТВ, чувствительный к волчаночному антикоагулянту. Если один из тестов оказывается положительным, проводится подтверждающий тест. Если один из тестов оказался положительным, обязательно проводится миксинг – тест.
Дело в том, что все тесты на определение волчаночного антикоагулянта являются так называемыми клоттинговыми тестами. То есть мы добавляем какой-то реагент в пробирку и наблюдаем за тем, как образуется в этой пробирке сгусток крови. На образование этого сгустка могут влиять многие факторы. Например – дефицит фактора свертывания крови. Если факторов свертывания крови мало, сгусток будет образовываться так же долго, как и в случае присутствия волчаночного антикоагулянта. Поэтому мы добавляем туда обычную нормальную плазму, в которой много факторов свертывания крови, и если кровь начинает свертываться нормально, то, значит, дело не в волчаночном антикоагулянте.
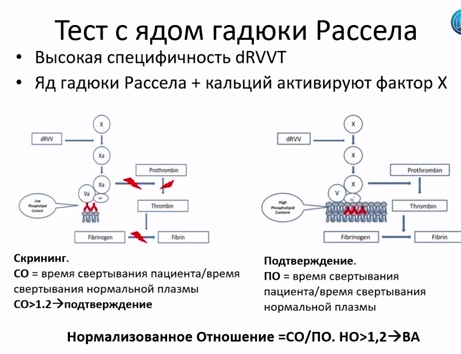
Здесь, как раз, приведен пример: в исходном тесте у нас мало фосфолипидов, видите? Они связаны с волчаночным антикоагулянтом. Поэтому свертывание крови происходить не может: нет фосфолипидов для образования протромбиназного комплекса.
Во втором случае мы добавили много фосфолипидов, и свертывание крови может происходить дальше.

Для того, чтобы определить волчаночный антикоагулянт, нужно соблюдать очень много правил: медсестра должна знать, как брать кровь и в какую пробирку; ее должны правильно обработать, там есть двойное центрифугирование; кровь должна после этого правильно храниться, если сразу не исследуется, то замораживается. Клиницист должен очень хорошо знать и понимать, когда можно применять какие препараты, и когда можно проводить обследование на волчаночный антикоагулянт, с точки зрения тех препаратов, которые принимают пациенты. Поэтому определение волчаночного антикоагулянта в остром периоде тромбоза не проводится, потому что пациент применяет терапию. Однако, антитела проводить можно. Антитела определяют совершенно другим методом, и исследование антител проводить можно, независимо от применяемой антикоагулянтной терапии.

Мы называли ранее «некритериальные» так называемые антитела, о которых сейчас очень много пишут, очень много говорят. Постепенно они, я думаю, будут дополнять критерии антифосфолипидного синдрома. Их определение рекомендуется и имеет значение в следующих случаях:
Во-первых, они сами по себе могут вызывать определенные изменения, которые ведут к проявлениям антифосфолипидного синдрома.
Во-вторых, они могут помогать в оценке степени тяжести течения антифосфолипидного синдрома: использоваться для диагностики серонегативного АФС, когда других антител нет, а мы очень предполагаем, что синдром присутствует.
Эти антитела присутствуют в некоторых шкалах риска, которые используются для оценки антифосфолипидного синдрома. Например, вот здесь анти-протромбин/фосфатидилсерин комплекс дает целых 3 балла; анти-β2-гликопротеина 4 балла, антикардиолипин антитела – 5. Шкала – одна из самых известных шкал по диагностике антифосфолипидного синдрома GAPSS.

Один из важных факторов, на который мы проводим обследования, это – аннексин V. В 1988 году он был назван «плацентарным антикоагулянтом» за счет того, что он оказывает активное антикоагулянтное действие, образуя на поверхности вот такой «аннексин - щит», за счет которого к фосфолипидам не поступают факторы свертывания.
Что делают антитела? Они этот щит разрушают, в нем образуются «дырки», и факторы свертывания могут проникать и связываться с фосфолипидами, тем самым активировать свертывание. То есть, антитела к аннексину активируют вот эту прокоагулянтную активность эндотелиальных клеток.
Вторые антитела – это антитела к протромбину. В статьях и в лабораторной диагностике чаще используется термин «антитела к фосфатидилсерин протромбиновому комплексу». Этот независимый фактор риска антифосфолипидного синдрома встречается примерно у 13% в группе с акушерскими осложнениями. Сам по себе, независимо от других антител, связан с неблагоприятными исходами: с тромбозами и с акушерской патологией.

Но обследовать пациента на весь этот список антител, каждый из которых может быть определен отдельно: антитела иммуноглобулина IgG, антитела иммуноглобулина IgМ, IgА, к кардиолипину, к фосфатидилсерину –это можно с делать огромную «простыню», при этом антитела достаточно редко встречаются, обследование будет очень дорогим. И для скрининга это не всегда подходит. Поэтому возможная тактика – использование так называемых скрининг – методов. Я привела здесь те, которые совершенно точно доступны в Российской Федерации. Это – антифосфолипид – скрининг, в который включен фосфатидилсерин, фосфатидиловая кислота, или к 8 различным антигенам.

Это то, что касается, непосредственно, диагностики антифосфолипидного синдрома. Однако, во время беременности этого недостаточно. Необходимо проводить дополнительные исследования. Одно из самых важных исследований, которое проводится, в частности и в нашей лаборатории, это оценка уровня плацентарного фактора роста. Уже на ранних сроках беременности мы можем увидеть, как меняется плацентарный фактор роста у женщин в группе с серьезными осложнениями второй половины беременности. Что происходит?
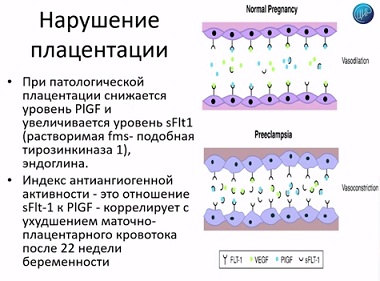
Здесь видно – нормальная беременность, практически все рецепторы заняты. А в случае с патологической беременностью факторы роста связаны с растворенными в крови рецепторами. Они не действуют. Действуют только те, которые зафиксированы. Растворенные – не действуют. Поэтому, факторы роста, в данной ситуации, перестают действовать. Плацентация может быть нарушена. И в первом триместре беременности, определяя плацентарные факторы роста, мы можем предположить эти осложнения во второй половине беременности.
Чуть позже, уже со второго триместра, можно определять индекс антиангиогенной активности соотношения sFIt-1 иплацентарного фактора роста, который коррелирует с дальнейшим нарушением маточно - плацентарного кровотока и другими осложнениями.

Вот так выглядит примерная схема того обследования, которое можно использовать в случаях проблем с течением беременности, в частности при антифосфолипидном синдроме.
Первый триместр: расширенный пренатальный скрининг, ультразвуковое исследование, измерение артериального давления.
Во втором триместре: также расширенное исследование и наблюдение за теми факторами, которые могут свидетельствовать о развитии осложнений. Очень важно наблюдать за тем, как растет и развивается плод; каждый визит беременной, каждое ультразвуковое исследование фиксировать, для того чтобы наблюдать, нет ли отставания развития плода во время этой беременности.

И, конечно, необходимо учитывать все остальные факторы риска, которые могут сопровождать беременную женщину с антифосфолипидным синдромом, потому что каждый дополнительный маркер усиливает и усугубляет эту ситуацию. В частности, исключить системную красную волчанку, оценить предшествующие тромбозы, оценить полиморфизм генов гемостаза сосудистого тонуса и, возможно, остановиться на том, как ведет себя комплемент: нет ли гипокомплементемии, нет ли активации
комплемента во время беременности, для того чтобы оценит эти риски.

Основное лечение антифосфолипидного синдрома – низкодозированный аспирин и препараты гепарина. Очень важно, чтобы пациентка тщательно соблюдала прием – вот, как доктор назначил, так пациентка и должна принимать. Тогда успех очень
значительный: при антифосфолипидном синдроме почти 85% женщин будут иметь проблемы, но 85-ти % женщин мы сможем помочь, если они будут использовать наши назначения правильно. И гепарин, и аспирин оказывают множественный эффект. Гепарин – это не просто антикоагулянт. Он влияет, практически на все факторы, которые мы рассмотрели ранее. И еще один препарат, который уже называл сегодня Игорь Иванович – Плаквенил, который также активно включается сейчас в терапию при антифосфолипидном синдроме.
Спасибо за внимание, коллеги.







