В этой статье мы подробно разберем, что такое морфология сперматозодов, спермограмма по Крюгеру, какие критерии и нормы, как расшифровать такой анализ и когда можно применять норму 4%.
Спермограмма по Крюгеру (или спермограмма с морфологией по Крюгеру) – самый популярный анализ эякулята, выполняемый в нашей специализированной лаборатории. Сдать анализ спермограммы по Крюгеру +7(495)514-00-11.
Краткое содержание
Морфология сперматозоидов – важный параметр исследования спермы с точки зрения репродукции. Один из наиболее распространенных вариантов оценки морфологии - по Крюгеру (также называемые "строгие" или тайгербергские критерии). Эти критерии были описаны в середине 80-х годов прошлого века.Основой критериев является рутинный морфометрический анализ, то есть измерение разных частей сперматозоида с помощью специального микрометра. Все пограничные сперматозоиды относятся к ненормальным.
Пороговое значение согласно последнему изданию руководства по оценке эякулята ВОЗ – 4%. Строгие критерии морфологии являются отличным биомаркером оплодотворяющей сперматозоидов, независимо от их подвижности и концентрации.
Также распространённая «Спермограмма по ВОЗ» - подразумевает спермограмму по либеральным критериям 1992 или 1999 года. Для неё мы нашли своё место в лабораторной диагностике.
Тест по Крюгеру предполагает специальные методы окраски и компьютерную обработку. Первая часть исследования (подвижность, количество, жизнеспособность) проводится сразу, а оценка морфологии – вторым этапом. При необходимости проводится отмывка и разбавление эякулята. Все сперматозоиды оцениваются визуально и измеряются опытным сперматологом. Это сложная и длительная процедура, поэтому анализ не выдаётся в тот же день.
Морфология сперматозоидов
В анализе эякулята присутствует несколько важных блоков. Скачать образец результата- Оценка физико-химических свойств.
- Подсчет числа сперматозоидов, оценка жизнеспособности и подвижности. Эти показатели являются самыми важными для наступления беременности в паре. В нашей лаборатории обязательно подсчитывается такой показатель как TMSC - общее количество подвижных сперматозоидов в эякуляте. Сдать спермограмму для определения этих параметров можно в нашей лаборатории на Дубровке.
- Важнейший пункт для оценки здоровья мужчины – подсчет лейкоцитов в эякуляте.
- Отдельный блок - оценка морфологии сперматозоидов. Здесь описывается, как сперматозоид выглядит, какого размера и формы его структуры. Проводится подсчет морфологически нормальных и ненормальных форм. Этот параметр позволяет оценить вероятность наступления беременности естественным путём и с помощью вспомогательных репродуктивных технологий (ВРТ).
Существуют генетически обусловленные нарушения морфологии сперматозоидов (глобозооспермия, макроцефалия, синдром обезглавленных сперматозоидов и дисплазия фиброзной оболочки) и вызванные стрессом (физиологические, психические и окружающая среда), которые обратимы, когда источник стресса исчезает.
Оценка морфологии в спермограмме – важная часть оценки способности к оплодотворению в бесплодной паре.
Согласно мировым стандартам и концепции «Потенциал» фертильности» пара проходит в таких случаях всестороннее углубленное обследование.
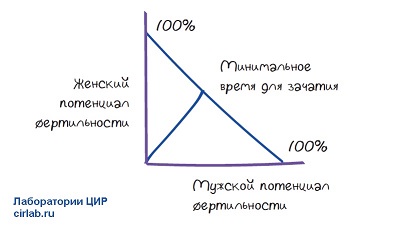
| Потенциал фертильности пары - это вероятность наступления беременности с учётом максимального числа факторов, выявленных и скорректированных у данной пары. Это процентная вероятность наступления беременности в конкретной супружеской паре.Если будет использоваться лечение, которое будет улучшать фертильность каждого из партнеров, будет повышаться общий потенциал фертильности супружеской пары. Бесплодная супружеская пара должна исследоваться как единое целое и лечебный план разрабатывается в соответствии с результатами обследования каждого члена супружеской пары. Такой подход применяют врачи в наших клиниках. |
Нормальные сперматозоиды по Крюгеру или «строгая морфология»
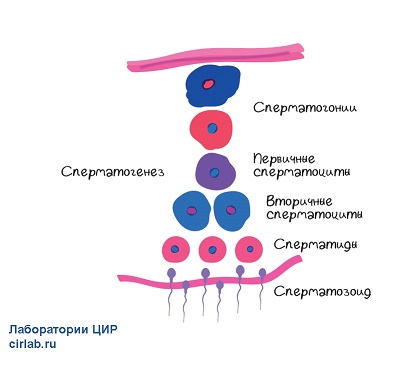
В процессе сперматогенеза сперматозоид проходит сложное развитие. Происходит реорганизация ядра, развитие и позиционирование акросомы, сборка структур хвоста и реорганизация цитоплазмы и заканчивается высвобождением сперматозоидов в просвет семенных канальцев. Оценка морфологии под микроскопом показывает, сперматозоиды у людей очень неоднородны и могут выглядеть очень по-разному. Поэтому главный вопрос: что такое нормальный сперматозоид?
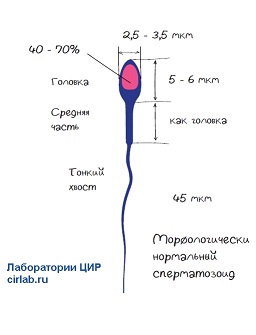
«Нормальные сперматозоиды по Крюгеру» означает, что сперматозоид прошёл серьезный отбор по так называемым строгим критериям Крюгера. Другие названия - строгие (strict criteria) или тюгербергские (тайгербергские, Tygerberg критерии). Эти критерии относятся к размеру, форме и строению сперматозоидов и были описаны Крюгером в 1986 году. Основой критериев является рутинный морфометрический анализ, то есть измерение разных частей сперматозоида с помощью специального микрометра.
Головка должна быть ровной, овальной, с акросомой от 40 до 70% площади. Размер головки – 5-6 мкм длиной и 2,5-3,5 мкм шириной. Не должно быть дефектов шейки, хвоста, больших цитоплазматических капель. В отличие от других систем классификации, спермограмма по Крюгеру не допускает включения пограничных форма сперматозоидов как нормальных. |
Спермограмма по Крюгеру или ВОЗ
Всемирная организация здравоохранения (ВОЗ) выпустила несколько изданий, посвященных стандартизации исследований эякулята. Критерии ВОЗ для оценки сперматозоидов приняты в лабораториях репродукции по всему миру, в том числе, в нашей лаборатории сперматологии.
На сегодняшний день в нашей стране сосуществуют две широко используемые классификации для анализа спермы. Одна из них – тема этой статьи – морфология по строгим критериям или по ВОЗ 2010 года. Вторая – часто называется как «спермограмма по ВОЗ» - подразумевает спермограмму по критериям 1992 или 1999 года.
Подробнее об этом дальше. Сдать спермограмму по Крюгеру: +7(495)514-00-11.
Либеральные критерии оценки морфологии сперматозоидов
За последние 70 лет было разработано несколько классификаций для оценки морфологии сперматозоидов.
Ранние вклады, подчеркивающие важность морфологии сперматозоидов, были сделаны в начале 1930-х. Дальнейшая история оценки морфологии разделяется на два этапа: ранний либеральный подход (50-е годы) и строгий (тигербергский) подход (Menkveld, Kruger).
В раннем подходе, описанном Маклауд и Голд, представлены очевидные отклонения в строении головок сперматозоидов. Все сперматозоиды без четко определенных дефектов считались нормальными.
Чтобы добиться лучшей стандартизации, Элиассон в 1971 году сделал акцент на важности размера сперматозоидов. Также он классифицировал аномалии сперматозоидов на три группы: аномалии головки, средней части и хвосты. Нормальная голова должна была быть правильной овальной формы.
Однако сперматозоиды встречаются в почти бесконечном разнообразии форм, и хотя были приведены стандарты для размеров «нормальной» головки сперматозоидов человека, ни биологических, ни клинических основ для этих «нормальных значений» не было.
Первые издания ВОЗ по оценке эякулята
Классификация ВОЗ была впервые опубликована в 1980 году. Она была основана на исследованиях Маклауда и Элиассона. В 1-м издании средняя нормальная морфология составляла 80,5%. Во 2-м издании в 1987 году значение процента нормальных форм составляло 50%, а морфологические изменения были разделены на 3 группы – патология головы, средней части и хвоста.
Строгие критерии (тайгербергские)
В 1980-е годы проведено несколько исследований, которые показали, что сперматозоиды, выделенные из слизи шейки матки и матки, маточных труб, перитонеальной жидкости показали улучшенную морфологию по сравнению со сперматозоидами в исходном образце спермы. Сперматозоиды, обнаруживаемые в слизи на уровне внутреннего зева, обычно представляют собой более гомогенную популяцию.
Менквилд и соавторы опубликовали описание морфологических нормальных сперматозоидов, основанное на клетках, полученных после проникновения через хорошую цервикальную слизь. Определение морфологически нормального сперматозоида заключалось в следующем:
| Ровная головка с четко определенной акросомой, составляющей примерно 40–70% головки. Длина головки должна составлять от 3 до 5 мкм, а ширина - от 2 до 3 мкм. У такого сперматозоида не должно быть никаких дефектов шеи, средней части или хвоста. Средняя часть должна быть прикреплена в осевом направлении относительно головки, шириной менее 1 мкм, длиннее головы примерно в полтора раза. Могут присутствовать цитоплазматические капли (остатки), которые составляют менее половины размера головки спермы. Хвост должен быть равномерным, немного тоньше, чем средняя часть, не свернутым и длиной 45 мкм. Так называемые пограничные нормальные формы головы без грубых отклонений следует рассматривать как отклонения от нормы. |
Это определение, по существу, такое же, как и описание, описанное Элиассоном в 1971 г. в отношении размера и формы, но обеспечивает более подробное описание акросомы и осевого прикрепления шеи. Однако принцип Эллиасона «если вы не уверены, что сперматозоид ненормальный, он должен рассматриваться как нормальный», был изменен на принцип, согласно которому в этих случаях сперматозоиды должны классифицироваться как патологические. По строгим критериям сперматозоиды со слегка ненормальными «пограничными» головками классифицируются как ненормальные. Диапазон, определяющий нормальную форму, мал, и это является одним из наиболее важных аспектов этой классификации.
Исследователи показали, что оценка по более строгим критериям повышает объективность исследования и уменьшает межлабораторные различия.
Тест по Крюгеру: внедрение в практику
В 1987 Крюгером и коллегами было проведено следующее исследование. На основании новых строгих критериев оценки нормальной морфологии сперматозоидов пациенты были разделены на 2 группы. В I группе (25 пациентов) нормальная морфология сперматозоидов составляла менее 14%, а во II группе (71 пациент) нормальная морфология сперматозоидов превышала 14%. Частота оплодотворения (на ооцит) составили в среднем 48% в группе I и 87% в группе II. Процент беременностей составил 4,5% и 18,4%. Это исследование демонстрирует ценность анализа морфологии сперматозоидов с использованием критериев, рекомендуемых с точки зрения прогнозирования оплодотворения и, возможно, исхода беременности.
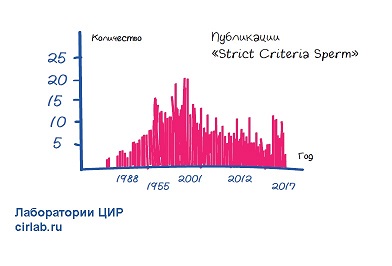
После первых статей каждый год появлялось в среднем 15 статей про использование строгих критериев.
В материале 1999 Крюгер пишет: «Оценка спермморфологии по строгим критериям является простым, экономически эффективным методом и может использоваться для повседневного использования клиницистами для принятия обоснованных клинических решений».
В 1994 году коллеги из института репродуктивной медицины в Норфолке написали, что строгие критерии морфологии являются отличным биомаркером способности оплодотворения сперматозоидов, независимо от подвижности и концентрации.
Ранние исследования были позже подтверждены тестами с зоной pellucida яйцеклетки и тестами на связывание сперматозоидов.
Последние издания ВОЗ: 1992, 1999, 2010
Строгие критерии нормальных сперматозоидов появляются только в 3-м издании руководства ВОЗ (WHO, 1992).
В 4-м издании руководства ВОЗ в 1999 году перечислены различные отклонения, но точное описание не приводится. Строгие критерии рекомендованы как основной метод.
В последнем пятом руководстве ВОЗ (WHO, 2010) рекомендуется использовать строгие критерии для идентификации нормального сперматозоида и дается точное определение нормального сперматозоида.
Расшифровка спермограммы по Крюгеру: разные нормы
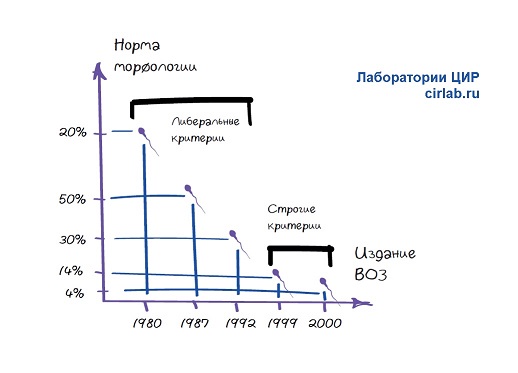
В первом и втором издании ВОЗ использованы либеральные критерии. Норма морфологии в первом издании ВОЗ (1980) указана как 80%, во втором (1987) – 50%.
Количество сперматозоидов с нормальной морфологией в ВОЗ 3 в 1992 году составило 30%, пометкой «Эмпирическое эталонное значение предлагается равным 30% или более…».
В 4-м издании (1999 год) эталонное значение составляло 14% с примечанием «В настоящее время проводятся многоцентровые исследования. Данные программ вспомогательных репродуктивных технологий показывают, что при снижении морфологии сперматозоидов ниже 15% уровень оплодотворения in vitro снижается ». То есть руководство ВОЗ 1999 года даже не включает нормальные значения для морфологии сперматозоидов.
В 5-м издании эталонное значение 4% для процента нормальных форм основано на 5-м процентиле комбинированных данных, полученных в результате недавних публикаций с использованием известных и стандартизированных методологий.
Сдать спермограмму по Крюгеру: +7(495)514-00-11.
Почему снижаются нормы морфологии в спермограмме?
Причинами снижения эталонных значений является главным образом введение строгих критериев (и классификация «пограничных сперматозоидов» как аномальных). Другие авторы предположили, что существует реальное снижение нормальных форм из-за негативного воздействия факторов окружающей среды. Исследователи Ariagno et al. в 2011 году провели переоценку анализов за период с 1973 по 1989 год. Они не смогли продемонстрировать истинное снижение морфологии сперматозоидов, несмотря на большую разницу в процентном соотношении нормальных форм тех же пациентов, оцененных после изменения критериев. Однако, эта тема отдельной статьи.
Французский подход
Существуют другие классификации, но они используются только в определенных странах. Например, во Франции чаще используется модифицированная классификация Дэвида.
В этом варианте эталонное значение для процента нормальных форм сначала составляло 30%, но в 2016 году заменено на 23%, а сперматозоиды с «субнормальными» или «пограничными» формами рассматриваются как нормальные.
Все издания ВОЗ
| WHO издание | Год | Критерии | Метод оценки | Пороговое значение | Как получено пороговое значение |
| 1st | 1980 | Либеральный подход | Нет чёткого определения нормальных форм, классификация основана на описании Мак Леода | 80.5 | Среднее значение в фертильной популяции (разброс 48–98%) |
| 2nd | 1987 | Либеральный подход | Нет существенных отличий от 1 издания | ≥50 | Нет точных данных |
| 3rd | 1992 | Строгие критерии | Четкое определение нормальных сперматозоидов согласно строгим критериям, с четко определенной длиной и шириной головки сперматозоидов и качественными характеристиками | ≥30 | Эмпирическое значение |
| 4th | 1999 | Строгие критерии | Список различных отклонений от нормы без точного описания | 14 | Нет точных данных, мультицентровые исследования показывают 14% при ЭКО |
| 5th | 2010 | Строгие критерии | Точное определение нормальных сперматозоидов и различных отклонений | 4 | Нижний контрольный предел (нижнее значение пятого процентиля), данные от фертильных мужчин из нескольких исследований |
помощью компьютерных программ. В исследовании 1993 года была показана хорошая корреляция между компьютерным исследованием морфологии FERTECH и ручным анализом.
В результате исследования в 1996 году (Hamilton Thorne Research Version 2.1 Dimension Program, Beverly, MA) указано, что у пациентов с менее чем 10*10^6 подвижных сперматозоидов роль морфологии, оцениваемой IVOS была крайне важной для оценки шанса оплодотворения.

В другом исследовании в 1999 году авторами было показано, что автоматизированная система анализа спермы (IVOS) поддерживает хороший уровень повторяемости и точности. Исследователи подчеркивают, что должен быть сделан равномерный мазок с достаточной концентрацией (5-10 клеток на экран компьютера) и клетки окрашены с оптимальной интенсивностью и достаточным контрастом.
Именно таких образцов добиваемся мы при анализе спермы в нашей лаборатории. Сдать спермограмму по Крюгеру: +7(495)514-00-11.
Разработка критериев и системы обучения и контроля качества
В 2000-х годах при участии в том числе, доктора Крюгера, вышло несколько интересных публикаций о внедрении системы обучения и контроля качества по оценке морфологии сперматозоидов. Внедрение такой стандартизации значительно повышает качество и межлабораторную повторяемость анализа и в настоящее время проводится также в нашей лаборатории.
Тинус Франс Крюгер
Тинус Франс Крюгер (Theunis Frans Kruger) – специалист по репродуктивной медицине. Первые статьи доктора датируются 1985 годом. Они были посвящены сравнению методов вспомогательных репродуктивных технологий.
В настоящее время Т.Ф.Крюгер – председатель Департамента Акушерства и гинекологии и глава Отдела Репродуктивной биологии в Stellenbosch University, Тайгерберг, Южная Африка. Доктор Крюгер в своей профессиональной деятельности занимался изучением ЭКО, инсеминации, суррогатного материнства, стимуляции овуляции, оценке фрагментации ДНК сперматозоидов, окислительной способности спермы, является автором многих книг и пособий.
Достижения Tygerberg Fertility Clinic:
- Перый «ребенок из пробирки» в Южной Африке (1984);
- Первая беременность с использованием криоконсервации эмбриона (1988);
- Первый ребенок в результате ИКСИ в Южной Африке (1995);
- Стандартизация международных гайдлайнов по исследованию морфологии сперматозоидов Всемирной организации здравоохранения
Пишите комментарии и делитесь нашими материалами!







