Игорь Иванович Гузов, акушер-гинеколог, к.м.н., основатель Центра иммунологии и репродукции
Неинвазивная пренатальная диагностика (НИПД) – что это такое, и, почему, мы подняли сегодня этот вопрос?
Мы с вами в прошлом году, неоднократно, говорили по поводу неинвазивного пренатального тестинга, который по-русски и по-английски звучит, примерно, одинаково – НИПТ (NIPT).
Про НИПТ (NIPT) слышали практически все наши супружеские пары, которые готовятся к беременности, или с беременностью на малых сроках. То есть это – неинвазивный пренатальнатальнй тестинг, когда мы с помощью анализа крови, который берется у женщины, исключаем риски, связанные с трисомиями: риски синдрома Дауна, синдрома Эдвардса и синдрома Патау. То есть исключаем трисомию по 21-ой паре, исключаем трисомиию по 18-ой паре, исключаем трисомию по 13-ой паре. Также исключаем различные количественные аномалии, связанные с половыми хромосомами – X и Y хромосомами. Это то, что составляет основу НИПТ (NIPT). То есть, мы исключаем те грубые хромосомные аберрации у внутриутробного плода, которые ассоциированы с беременностью, продолжающейся за 18 недель, которая не останавливается в развитии, может продолжаться даже до срока родов, переходить уже во вторую половину беременности.
Для того, что бы было понятно, что такое неинвазивная пренатальная диагностика, чем она отличается от неинвазивного пренатального тестинга, я хотел бы врачам и нашим «продвинутым» слушательницам-пациенткам, просто, людям, которые интересуются проблемами медицины репродукции, несколько слов сказать по поводу пренатального тестинга и тех процедур, которые на сегодняшний момент используются в клинике.
Неивазивный пренатальный тестинг на хромосомные аномалии, в том виде в каком он используется сейчас, стал возможен после фундаментального открытия, сделанного в конце 90-х годов, а именно, в 1997 году, когда была обнаружена внутри крови матери свободная, так называемая фетальная ДНК. Об этом явлении раньше ничего не знали. Не знали, что свободная фетальная ДНК, то есть элементы хромосом эмбриона попадают в материнский кровоток в большом количестве, не знали что это можно измерить. И по определению этого хромосомного набора, по диагностике, основанной на выявлении вот этих фрагментов фетальной ДНК, можно сделать достаточно много интересных вещей для определения состояния здоровья развивающегося ребенка. После того, как было обнаружено явление свободной фетальной ДНК, оказалось, что с помощью тех методик, которые уже на начало двухтысячных годов присутствовали, можно это достаточно эффективно использовать для диагностики состояния внутриутробного ребенка.
Почему? Потому что к этому времени уже достаточно хорошо были развиты методики амплификации ДНК. То есть мы берем материнскую кровь, внутри её выделяется ДНК и запускается реакция амплификации, которая приводит к тому, что та ДНК, или те фрагменты ДНК, которые присутствуют в крови матери, начинают копироваться. Концентрация их повышается в миллионы раз. Повысив концентрацию ДНК пропорционально всех фрагментов, которые имеются внутри данной пробы, мы получаем очень высокую, гигантскую концентрацию ДНК, которую в дальнейшем легко использовать для того, что бы посмотреть, нет ли там каких-то аномалий со стороны плода.
Если говорить, в общих чертах, о технической стороне вопроса, то тогда получается, что при использовании традиционного НИПТ (NIPT), который сейчас уже стал традиционным, мы выделяем из материнской крови ДНК; многократно концентрируем ее за счет полимеразной цепной реакции, то есть мы повышаем концентрацию ДНК, отделяем фетальную ДНК от материнской и высчитываем долю фетальной ДНК в составе общей ДНК, которая была получена. Потому что анализ становится достоверным, если доля фетальных ДНК внутри всей пробы выше определенного процента.
Этот процент может немножко меняться. Возможно мы будем свидетелями изменения подходов по отношению к тому, сколько фетальной ДНК должно считаться пороговой величиной для того, чтобы анализ был достоверен. Но принцип остается таким, что мы внутри всей ДНК определяем процент фетальной ДНК. Дальше, уже с помощью следующего этапа реакции, вот эта фетальная ДНК вся распределяется по хромосомкам. Здесь существуют несколько модификаций, о которых мы сегодня говорить не будем. Но вот эти фрагменты ДНК с помощью разных методик идентифицируются, каждая становится на свое место. Это можно сравнить с решением детской игры «Пазлы», когда каждый кусочек должен встать на свое место. И вот так машина, то есть система, автоматически распределяет эти фрагменты фетальной ДНК, которая имеется в пробе, по различным ячейкам. В итоге, мы имеем представление обо всем геноме ребенка, собранном из вот этих фрагментов. На последнем этапе мы сравниваем силу сигнала, который идет от различных участков фетальной ДНК.
И мы видим, допустим, что первая хромосома дает равномерный сигнал, и вторая и первая хромосомы дают равномерный сигнал. Так же от второй, от третьей и так далее, и так далее. Но в данном случае нас интересуют не все хромосомы, а только 21-я, 18-я, 13-я X и Y хромосомы. Мы сравниваем, какие сигналы система нам дает по этим хромосомам, и если по какой-то из хромосом идет лишний сигнал, допустим, со стороны 21-ой хромосомы идет дополнительный сигнал, то есть концентрация ДНК, источником которой является 21-я хромосома плода, дает более высокую силу сигнала - тогда мы говорим о том, что имеется трисомия по 21-ой паре.
Если плод дает сигнал только один, по Х хромосоме, и нет сигнала по Y хромосоме, то мы ставим диагноз синдро́ма Шереше́вского – Тернера. То есть плод женского пола, нет Y хромосомы, но сигнал от Х хромосомы идет в 2 раза слабее, чем ДНК от остальных хромосом. Значит, речь идет о моносомии X, синдроме Шереше́вского – Тернера.
Вот принцип той диагностики, которая существует сейчас. И я, просто еще раз хочу сказать, что это явление обнаружения свободной фетальной ДНК в материнской крови явилось фундаментальным открытием, одним из практических применений которого явилось создание методики НИПТ (NIPT), то есть неинвазивный пренатальный тестинг.
То есть, вот то, с чем мы работаем. И это методики очень хорошие, которые позволяют достаточно точно поставить диагноз, вернее, предположить синдром Дауна, с гораздо большей степенью точности, чем все существующие до этого неинвазивные методики, если не брать биопсию ворсин хориона или амниоцентез.
На сегодняшний момент это неинвазивный и очень точный способ диагностики состояний, который мы уверенно можем применять с 10 недель. Потому что, если срок меньше 10 недель, то, как правило, невозможно уверенно получить такую концентрацию фетальной ДНК по отношению к ДНК матери, чтобы можно было сделать уверенные выводы, и не было высокого процента ошибок. И, собственно говоря, эту методику мы применяем, наверное, в разных модификациях уже в течение нескольких лет. Другие медицинские центры, может быть, более короткий период применяют, во всяком случае, эта методика сейчас абсолютно доступна во многих медицинских центрах. Если брать нашу российскую практику, то существуют 2 основных варианта этого метода, по эффективности достаточно сопоставимые друг с другом. Есть нюансы, но мы сейчас говорить об этом не будем. Методики позволяют уже в 10 недель беременности посмотреть по крови матери, без вмешательства в организм ребенка, без какого-либо вмешательства во всю систему сложную «мать – плацента – плод» получить информацию о том, что нет наиболее значимых хромосомных аномалий и хромосомных аберраций у внутриутробного ребенка. Вот смысл этого неинвазивного пренатального тестинга.
В чем недостатки? Недостатками этого анализа является то, что мы не имеем комплексной, целостной картины. Существуют методики, позволяющие посмотреть не только эти 5 хромосом, о которых я уже сказал, а посмотреть весь геном. Это более сложная методика, но, в принципе, возможно и так. То есть, из вот этих кусочков пазла, из этих фрагментов фетальной ДНК, которая поступает в организм матери, мы можем получить много информации и целиком по геному. Если мы размер этих фрагментов пазла будем уменьшать до минимально возможной величины, мы можем получить информацию уже не только о том, что есть какие-то хромосомные аномалии, но и получить информацию об измененных генах или о микроделециях. В общем-то, здесь тоже есть перспективы для развития именно с точки зрения оценки фетальной ДНК.
Ну, и, наконец, чтобы уйти от темы фетальной ДНК, я хотел бы сказать, что и РНК плода тоже поступает в кровоток матери. Причем, так называемые микросомы, которые содержит РНК плода, тоже поступают. И оказалось, что и ДНК плода, и РНК плода, поступающие в кровь матери, играют очень важную роль в этом «переговорном процессе», взаимодействии, в обмене сигналов, которые идут во время беременности между организмами матери и плода.
Но во многом эта методика неинвазивного пренатального тестинга, основанная на определении фетальной ДНК, была таким как бы компромиссным решением, потому что изначально хотели получать из крови матери не фрагменты ДНК, а целиком клеточки ДНК. Я помню этот период начала 90-х годов, потому что я был тогда уже, в отличие от очень многих моих коллег, счастливчиком, который имел возможность работать и с международными сетями, с интернетом, и имел возможность почтовой рассылки. Еще с 1992 года, когда компьютеры были новинкой, у меня уже стоял полный комплекс всего оборудования, поскольку мы сотрудничали тогда с США, я был президентом ассоциации «Поддержка материнства», и, в общем-то, у меня был такой доступ, который позволял активно общаться с коллегами из-за рубежа и участвовать в этой международной медицинской "тусовке".
Я помню где-то в 93-94 году пошли активные рассылки внутри медицинского интернета (он не был тогда таким распространенным, был достаточно узким) с тем, что французская группа исследователей, американская группа исследователей, британская группа исследователей ищут специалистов, которые включились бы в поиск и работу в области выявления фетальных клеток.Тогда еще ничего не знали про свободную фетальную ДНК, но идея выделения фетальных клеток из крови матери, носилась в воздухе. Поэтому развитие науки шло и в этом направлении, то есть попытки выделить из крови матери не фрагменты ДНК, не какие-то обломки ДНК, а живые целостные клеточки плода, поступающие в организм матери. Если вы имеете клетку со всеми органеллами, со всеми хромосомами, то тогда вы понимаете, что можете получить гораздо больше информации.
И вот это направление не заглохло, когда появилась методика НИПТ (NIPT), связанная с определением свободной фетальной ДНК. Это направление развивается, и оно дало первые плоды, не просто в каких-то потенциях, а уже появились Т-системы, выходящие на рынок, которые позволят определять и выявлять уже вот эти свободные клеточки.
Причем, идея выделение клеток плода из материнской крови, чтобы можно было у этого маленького, нежного, хрупкого ребеночка, который развивается внутри полости матки, просто взять кровь, не трогая его вообще; определить клетки крови, его собственные клетки в крови матери – эта идея носилась в воздухе очень давно и впервые зафиксирована в публикациях в 1969 году. То есть с 69 года эти исследования шли, но технологии не позволяли. Сейчас, уже, позволяют. Появились специальные приборы, которые позволяют с помощью специальных маркеров молекул на поверхности клеток плода, выявлять специфические метки, характерные именно для клеток плода, их забирать и помещать уже в отдельную систему, которая позволит нам дальше эти клеточки использовать. Я думаю, что наши новосибирские коллеги прекрасно помнят и знают известную в узких кругах песню, гимн иммунологов, что «…он мышку на части разрежет, на сортере все разберет и именем женщин любимых все клетки переназовет». То есть на сортере можно разложить все эти клеточки.
Параллельно с развитием методики, которая связана с неинвазивным пренатальным тестингом, у нас (не у нас в России, а в рамках нашей отрасли медицины репродукции) идут очень серьезные исследования. И уже можно говорить о тех первых итогах, которые получены. На этой схеме, которую вы видите на экране, одна из методик, которая разработана для того, чтобы улавливать и собирать вот эти клеточки плода.
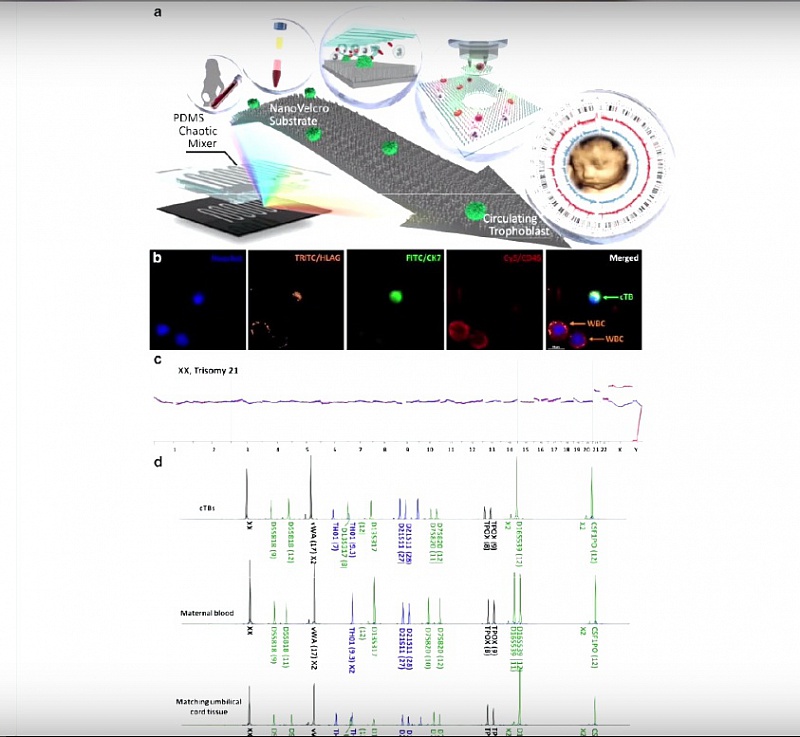
Откуда и какие клетки можно собирать? Два типа клеток: которые выделяются из крови матери, и которые поступают в организм женщины. Исследования, которые были связаны с плацентой на протяжении двух последних веков, показали, что материнская кровь не смешивается с кровью плода. Мы знаем, что у ребенка идет своя система кровообращения, и клеточки, эритроциты плода, по двум артериям пуповины поступают в плаценту; проходят через капиллярную систему ворсинок и возвращаются. Дальше - уже по пупочной вене, которая, напрямую несет эту обогащенную кислородом кровь в сердце ребенка. Дальше - идет циркуляция крови по организму ребенка, и она, соответственно, опять возвращается, уже менее богатая кислородом, по пупочным артериям плаценты. Таким образом, совершается вот этот круговорот. Система целостная. То есть капиллярная система плода – целостная. Больших потоков клеток туда и обратно не происходит.
Но, вот эти два организма – это как две страны, границы между которыми абсолютно закрыты, все равно занимаются общением друг с другом. В небольшом количестве клетки плода переходят через плаценту и попадают в материнский кровоток. И клетки матери попадают в фетальный кровоток в небольшом количестве. Поэтому одно из направлений, достаточно интересных, которые сейчас развиваются во многих странах, это направление, связанное с изучением так называемого фетального химеризма: когда клетки плода продолжают жить в организме матери, иногда даже вызывают болезни. Например, системная склеродермия – это болезнь, которая связана с фетальным химеризмом, то есть с теми клетками плода, которые женщина получила во время беременности.
Так же есть очень интересное явление – это материнский химеризм. Мы внутри себя (и мы об этом, кстати, говорили) носим ростки клеток нашей мамы. То есть целиком в нашем организме живут клетки матери, которые мы получили во время её беременности! И те клетки, которые, наша мама получила от своей бабушки, тоже живут в нашей крови в небольшом количестве. И от прапрабабушки, то есть бабушки нашей бабушки тоже, но только в меньшем количестве... Вот этим занимаются специалисты, которые изучают вот этот так называемый материнский химеризм.
Очень интересный доклад я слушал в прошлом году профессора Арк из Германии. Она, как раз, занимается это проблемой. Она показывала эту схему: сколько примерно в нашем организме сколько содержится клеток матери, сколько бабушки, сколько прапрабабушки и т.д. Несколько поколений могут давать вот эти следы. Причем, это чисто по материнской линии передается, вот эти все клетки. То есть идет постоянный обмен этими клетками. Соответственно, клетки фетальные тоже попадают в кровь матери и их можно определить.
Какие клетки нам интересны? Нам интересны те клетки плода, которые имеют ядра. И поэтому важным элементом клеток плода, которые поступают в организм матери, являются фетальные ядерные эритроциты. У взрослого человека эритроциты не имеют ядер. Мы знаем, что эритроциты – это высокоспециализированная клетка, которая образуется в костном мозге. В процессе созревания эритроцита он теряет свое клеточное ядро, то есть у него нет внутри никакой ДНК. С генетической точки зрения он малоинтересен, потому что в нем нет ДНК, и мы не можем по эритроциту сказать откуда он взялся, собственно говоря, какому организму он принадлежит. А фетальные эритроциты имеют клеточное ядро. И поэтому, если мы выделяем фетальные эритроциты, то мы их берем на исследование. И тогда мы имеем полный геном: то есть мы видим не только численные какие-то несостыковки, что где-то сигнал больше или меньше, а мы видим, допустим, что имеется, например, у плода сбалансированная транслокация.С помощью методики НИПТ (NIPT) это поставить такой диагноз очень тяжело.
Есть обманные такие методики, которые пытаются поймать сбалансированные транслокации с помощью НИПТ, но это очень хитрые и трудоемкие методики. Здесь мы имеем – вот, пожалуйста – клеточка! Вот, у этой клеточки есть хромосомный аппарат, вот в ней есть полностью весь набор ДНК. Причем, мы не только можем посмотреть ДНК, но и использовать, уже системно, биологические какие-то вещи, которые можно сделать с клетками. То есть эти методики уже существуют и в ближайшее время они выйдут на коммерческий режим, будут использоваться. Это вот одно направление.
Второе направление, которое сейчас уже используется. Уже есть первая система, готовая к выходу на рынок. Это система, которая будет определять, выделять из крови матери и использовать дальше для исследования клетки трофобласта. То есть цитотрофобласт – это такая достаточно активная ткань. Это как римские легионы. Плод мало того, что образовал плаценту внутри материнского организма, но он постоянно посылает свои клетки: «Идите туда, идите сюда!»
Мы знаем, и уже говорили неоднократно, потому что одной такой сквозной темой наших нескольких передач была тема, связанная с риском преэклампсии, об основном механизме развития преэклампсии: то есть это – недостаточная инвазия вот этих клеток трофобласта, которые лезут внутрь спиральных артерий. Тех артерий, которые кровоснабжают непосредственно плацентарную площадку; уничтожают весь эндоте́лий внутри этих спиральных артерий; убивают и замещают собой мышечный слой и двигаются глубже, глубже и глубже. Эта инвазия идет уже вглубь миометрия, за пределы децидуальной слизистой оболочки матки . И если все прошло хорошо – плацента себя чувствует хорошо, плод себя чувствует хорошо, все очень здорово. Но не только туда. Он везде направляет свои колонии, и вот эти клетки, свободные, цитотрофобласта, циркулируют по материнской крови. Взяв кровь матери, можно уже выделять эти клетки и их смотреть. Совсем недавно невозможно было это сделать просто из-за того, что вот эти единичные клетки, по сравнению с миллионами эритроцитов матери, которые присутствуют в одном микролитре материнской крови, было очень трудно поймать. А сейчас стало возможно. То есть, уже возможно не в экспериментальных, каких-то, условиях, а уже с точки зрения системы.
Вот видите, (на экране демонстрируется рисунок – схема), на этой схеме показана ловушка для цитотрофобласта. Это - одна из систем, которая уже выходит на рынок. Она позволяет выделить, непосредственно, клетки плаценты и клетки трофобласта, попадающие в материнский кровоток, который мы смотрим.
То есть, вот еще одна методика. Первая методика – это ядерные, ядросодержащие эритроциты плода в крови матери. Вторая методика – это клетки трофобласта, которые тоже поступают в кровь матери. Их тоже можно выделять из крови. И третья методика, очень хитрая, и, возможно, самая перспективная с точки зрения надежной и уверенной диагностики – это мазочек из шейки матки, позволяющий определить и выделить оттуда клетки трофобласта. Ну, собственно говоря, используется тот же самый принцип, который мы используем в жидкостной цитологии, когда мы делаем жидкостный РАР – мазок из шейки матки.
Мы берем мазок из канала шейки матки, из эндоцервикса клетки получаем, из экзоцервикса клетки получаем, собираем все это в пробирку. Дальше все это отправляется в лабораторию, где производится обработка этого материала так, что разрушаются границы между клетками, и мы получаем взвесь клеток. Легко отделить и убрать все примеси, то есть убрать эритроциты и останутся только клеточки, большое количество клеточек шейки матки, которые дальше пропускаются через машинную обработку.
И машина сама видит, что там есть. То есть, это тоже самое, как все эти полицейские методики регистрации лиц. То же самое, абсолютно: проходит большое количество клеток, и если клетка похожа на предонкологическую или онкологическую, машина это увидит и, как бы соберет.
Точно такая же методика сейчас уже разработана, позволяющая с помощью обычного мазка – это не пункция, это не пункция ворсин трофобласта. Это, просто, обычный, мазочек. Вот, как, если женщина сдает анализ, обычный мазок на микрофлору. В общем, такой же, обычный, мазочек, берется из половых путей женщины. И мы из этого материала получаем вот эти клетки трофобласта, которые плод отправляет куда угодно, во все точки. Но, прежде всего, в ближние точки. Они там не приживаются, эти клетки, но они там присутствуют. Если мы их берем и выделяем, их тоже можно использовать, исследовать.
В чем преимущество этих методик? В том, что методики выявления клеток, цельных, интактных клеток плода внутри материнского организма или в материнской крови, или в секрете из шейки матки, позволяют получить клетки плода на гораздо более ранних сроках.
Если мы с помощью методики НИПТ традиционной, определяя свободную фетальную ДНК, можем получить информацию уверенно только после 10 недель, беременности, то с помощью вот этих методик мы можем получать информацию о хромосомном наборе плода, и не только о хромосомном наборе плода. Можно делать анализ на любые, абсолютно, генетические ПЦР; определять различные полиморфизмы генов, которые связаны с теми или иными заболеваниями; делеции смотреть и так далее. То есть, все, что угодно. Любые генетические методики мы можем использовать на этих клетках, но уже с восьми недель и даже еще с более раннего срока. Чем больше совершенствуются методики, тем на более ранних сроках неинвазивным путем мы можем получать информацию о хромосомном материале, который есть у плода.
В чем недостаток? Я думаю, поскольку первые публикации уже пошли, будьте готовы к тому, что на Западе эти методики появятся в ближайшие несколько месяцев. Ну, и, соответственно, я думаю, что на наш рынок это все начнет выходить в ближайшие один – два года. Это, безусловно, достаточно интересный прогресс, который, возможно, изменит практику акушерства в пренатальной диагностике.
В чем недостаток этих всех методик? Недостаток заключается в том, что мы при этих методиках - при НИПТ (NIPT), при неинвазивной пренатальной диагностике и при биопсии ворсин хориона мы получаем информацию только о материале плаценты. Все эти клетки идут со стороны плаценты. Ну, вот может все-таки эритроциты плода не идут со стороны плаценты - это клетки, которые идут от самого плода. Поэтому, возможно, что именно вот эта методика определения хромосоного материала в эритроцитах плода начнет конкурировать с амниоцентезом. Потому что при амниоцентезе мы получаем те же самые клетки плода, которые попадают в кровоток матери. Да, если мы берем эритроциты плода, то мы получаем информацию о хромосомном наборе самого плода.
Если мы получаем и анализируем клетки трофобласта, клетки трофобласты в шейке матки или делаем биопсию ворсин хориона, то мы получаем информацию только о трофобласте. Поэтому существует мифология, которая заключается в том, что если вы сдали материал на биопсию ворсин хориона, то вы получили точный диагноз в отношении хромосомного набора самого плода. Это не так!
В 1-5% случаев, достаточно большом проценте случаев (в зависимости от сроков беременности, в зависимости от того, как это все проводится) возможны расхождения. И эти расхождения связаны не с недостатками самих методик, а с особенностями развития плаценты: с высоким процентом так называемого плацентарного мозаицизма, нестабильностью деления клеток.
В Петербрге в прошлом году был большой доклад на международной конференции по перинатальной медицине. Это было одно из ярких событий в общественной акушерско - гинекологической жизни прошлого года. Был доклад доктора из Турции, где был описан случай трисомии. Лишняя была 2-я хромосома (огромная хромосома), и примерно больше чем в 90% случаев в материале биопсии ворсин хориона была трисомия второй пары. Но они дождались вот этого срока в 16 недель, сделали амниоцентез, и там оказался абсолютно нормальный хромосом девочки. Беременность была не совсем доношена, где-то до 34-х недель беременности. Родилась недоношенная, но абсолютно здоровая девочка. И, в общем-то, на этих сроках уже абсолютно уверенно выхаживают таких детей. И когда уже это девочка родилась, подтвердилась эта вот мозаика – что больше 90% клеток трофобласта имели эту хромосомную трисомию по второй хромосоме, а ребенок не имел никакой трисомии. Это была абсолютно нормальная девочка с хромосомным набором 46 ХХ.
Поэтому не удивляйтесь, если, допустим, вы делаете ЭКО за границей, и предполагается хромосомная аномалия - врачи будут предлагать продлить эту беременность по крайней мере – до 2-ого триместра, для того чтобы иметь возможность получить уже амниоцентез, и удостовериться в том, что ребенок действительно имеет хромосомные сбои. На Западе обычно все-таки дают любой беременности шанс прежде чем направлять на прерывание беременности, чтобы точно быть уверенным в том, что там идут какие-то сбои. Поэтому вы должны понимать: всё, что связано с трофобластом, с кариотипом трофобласта, с нарушением трофобласта – это те нарушения, которые есть внутри плаценты, и далеко не всегда они связаны с нарушениями самого плода.
Ну, и последнее, что в этом же контексте я хотел сказать, это тот вопрос, который достаточно часто возникает: «Я сдала анализ в процессе процедуры ЭКО на предимплантационную диагностику. Из нескольких зародышей, из нескольких эмбрионов выделили 2 хороших, и один из этих двух хороших «подсадили». У меня развивается беременность. Нужно ли мне сдавать анализ на пренатальный тестинг? Нужно ли делать НИПТ? Нужно ли сдавать анализ на биохимический пренатальный скрининг?»
И вот здесь очень часто врач женской консультации, который ведет такую беременность, поставлен в тупик. Он говорит: «Ну, да, конечно, они же там все посмотрели, там же всё точно известно!» И дальше может быть очень неприятная ситуация, если такая беременность окажется с хромосомными аномалиями, а врач женской консультации не назначил анализ. Просто, помните вот об этом плацентарном мозаицизме.
Существует такое явление, которое называется «избегание от трисомии». То есть у ребенка может быть синдром Дауна за счет вот этой нестабильности формирующихся клеток плаценты, клеток наружной трофэктодермы. В процессе деления, они будут давать 2 ростка: один росток будет нормальный, с 46-ю хромосомами, а другая часть ростка будет иметь тот хромосомный набор, который был изначально получен эмбрионом при зачатии. И таким образом, внутри трофэктодермы, то есть наружного слоя эмбриона, клетки которого используются для предимплантационной диагностики в процессе ЭКО, может быть два ростка: один – росток здоровых клеток без трисомии; второй – росток клеток с трисомией. Поскольку вот эта вот игла, этот «капилляр», с помощью которого берется эта предимплантационная диагностика, попадает в абсолютно случайное место, может оказаться, что он попадет в то пятно, которое состоит полностью из нормальных клеток, с нормальным кариотипом. А у ребенка может быть при этом трисомия по 21-ой паре.
Безусловно, предимплантационная диагностика уменьшает шансы того, что будет отобран эмбрион с ненормальным хромосомным набором, но не исключает наличие трисомии, в частности, по 21-ой паре. Поэтому, независимо от того, проводилась предимплантационная диагностика, или не проводилась предимплантационная диагностика, я считаю, что проводить биохимический скрининг нужно обязательно.
Проводить ли НИПТ? Поскольку НИПТ у нас сейчас не включен в число тех анализов, которые обязательно необходимо проводить – желательно. Просто для того, чтобы убедиться в том, что когда делали предимплантационную диагностику, не произошло этого явления, которое связано не с недостатком методики (методика проводится правильно, там все нормально, по отношению к методике все хорошо), но просто может быть участок на поверхности трофэктодермы, состоящий из абсолютно нормальных клеток, которые образовались из клетки-родительницы с трисомией. Такое явление возможно.
И мне неоднократно приходилось консультировать таких пациенток, которые делали предимплантационную диагностику. Им «подсаживали» с виду хороший эмбрион, и по хромосомному анализу предимплантционной диагностики он был хороший, а дальше обнаруживались признаки синдрома Дауна. И дальше шла биопсия ворсин хориона и все вытекающие из этого последствия. И пациентка высказывала претензии врачу ЭКО, и тому врачу, который не рекомендовал скрининг. И врачи становились в тупик, они говорили: «Ну, как?» Врач ЭКО начинает показывать на эмбриолога – ведь он же брал эту пункцию, он же направлял, он отвечал там за выполнение этого анализа... Просто помните всегда о метатическом мозаицизме наружной трофэктодермы. Вы должны давать вашим пациентам реальную информацию, говорить о том, что это уменьшает риск трисомии, но не исключает этот риск полностью. Это случаи из жизни. Я этих пациенток знаю, и знаю насколько тяжело бывает потом пациенткам объяснять вот эту всю ситуацию. Получается, что главным виновником этой всей ситуации потом оказывается врач женской консультации, который недостаточно вник в ту биологическую суть, которая лежит в основе предимплантционной диагностики, и сказал: «Да, у вас там все нормально, там все было известно, вам ничего не нужно». А потом, уже потом с помощью УЗИ выявляются признаки синдрома Дауна, иногда на ранних сроках (с помощью толщины воротникового пространства, реверсного кровотока и так далее), а иногда на более поздних сроках. А иногда даже в момент рождения!
Поэтому, эти все моменты вы должны учитывать, когда мы говорим об этих современных методиках. Если мы определяем материал у трофобласта, у нас не может быть полной уверенности, но если мы определяем эритроциты плода? Я так просто думаю, буду над этим думать, эту тему смотреть, просто у меня мысль возникла в процессе, что если мы определяем эритроциты плода, то мы получаем клетки самого плода. Не плаценты. И они синтезируются непосредственно в организме плода. Да, вот это, наверное, более интересная такая методика. Она более трудоемкая, но тем не менее, она позволяет это всё определить.
С 1996 года ведение беременности является одним из основных направлений работы ЦИР. За долгие годы нашей работы в ЦИР вели свою беременности свыше 16000 пациентов.За развитием вашего малыша на протяжении всей беременности будет следить команда врачей-профессионалов. Для определения индивидуальной программы обследования и профилактики невынашивания беременности требуется
консультация врача акушера-гинеколога. В нашем центре собственная лаборатория репродукции, Вы можете сдать у нас анализ на НИПТ







