До настоящего времени существует определённая путаница и несогласованность среди врачей ультразвуковой диагностики в оценке эхоструктуры яичников, а среди пациентов непонимание того, что означает термин "поликистозные яичники".
Уважаемые читатели, представляю вашему вниманию мой перевод замечательной статьи, посвящённой этой проблеме. Статья опубликована в официальном журнале ISUOG - Ultrasound in Obstetrics & Gynecology (UOG), так же известном как «Белый Журнал».
С оригиналом можно ознакомиться по этой ссылкеУважаемые читатели, представляю вашему вниманию мой перевод замечательной статьи, посвящённой этой проблеме. Статья опубликована в официальном журнале ISUOG - Ultrasound in Obstetrics & Gynecology (UOG), так же известном как «Белый Журнал».
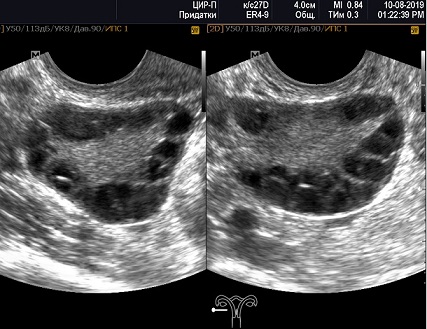
«Подсчет фолликулов яичника: обновленный порог для диагностики гиперандрогенной ановуляции
W.P. Martins M.Kollmann N.Raine‐Fenning- Ультразвук не следует использовать для диагностики СПКЯ у лиц с гинекологическим возрастом <8 лет (<8 лет после менархе) из-за высокой частоты мультифолликулярных яичников на этой стадии жизни.
- При использовании влагалищного датчика с частотой 8 МГц, порогом для диагностики поликистозной морфологии яичников следует считать количество фолликулов (диаметром 2-9 мм) в любом яичнике > 20 и / или объем яичника ≥ 10 мл, при этом не должно быть никаких кист, доминантных фолликулов или жёлтого тела.
- У пациентов с нерегулярными менструальными циклами и гиперандрогенизмом УЗИ яичников не требуется для диагностики СПКЯ; однако, ультразвук идентифицирует полный фенотип СПКЯ.
Первое описание связи между увеличенными яичниками и субфертильностью было опубликовано почти 300 лет назад, когда Валлиснери описал «молодую крестьянку», которая была «умеренно толстой, бесплодной, с яичниками, больших размеров чем обычно (с голубиное яйцо, бугристыми, блестящими с белым налётом. Более распространенный термин, используемый для описания таких яичников - «поликистозные яичники» - не вводился до 1935 года, и с середины 1950-х годов связанные с ним состояния здоровья, включая субфертильность, нарушения менструального цикла и гиперандрогенизм, назывались «синдром поликистозных яичников» (СПКЯ). Сообщается, что СПКЯ встречается у 5–10% женщин репродуктивного возраста, а среди женщин с ожирением распространенность еще выше.
Почему следует избегать использования термина "поликистозный"
Описание яичников как поликистозных вводит в заблуждение; этот термин имеет негативное значение, и его использование отвлекает от реальных проблем, связанных с бесплодием, менструальными нарушениями и гиперандрогенизмом. Многие женщины и некоторые медицинские работники смущены этим термином; часто женщины обращаются за повторным ультразвуковым исследованием, чтобы увидеть, присутствуют ли «кисты» и, если они есть, могут ли они быть удалены хирургическим путем. Более того, Австралийское исследование показало, что почти половина женщин с данным состоянием ошибочно посчитала кисты яичников в качестве ключевого результата УЗИ.
На самом же деле, эти яичники содержат множество функциональных фолликулов (из которых можно извлечь ооциты для созревания in vitro), которые растут при стимуляции, что приводит к повышенному риску синдрома гиперстимуляции яичников. Поэтому мы считаем, что следует избегать термина «поликистозный», чтобы предотвратить ненужную озабоченность и, следовательно, беспокойство у многих женщин, которым ежедневно диагностируют это состояние.
Выбор наилучшего термина для замены «поликистозный»
Хотя в некоторых недавних публикациях были предложены альтернативы, они довольно громоздки, а в некоторых случаях даже сложны для понимания. По нашему мнению, сонографический вид яичника лучше описать просто как увеличение количества фолликулов или «мультифолликулярный». Кроме того, мы считаем, что состояние было бы легче объяснить и понять, если бы вместо «СПКЯ» оно было названо «гиперандрогенной ановуляцией» (ГА). Этот термин заключает в себе суть состояния: эндокринное расстройство с репродуктивными особенностями или, в частности, связь между гиперандрогенизмом и ановуляцией. ГA может быть либо идиопатической, либо иметь известную причину (например, резистентность к инсулину, врожденная гиперплазия надпочечников). Основная проблема в попытке объединить все причины в один «синдром» состоит в том, что он становится слишком сложным или разнородным, чтобы его можно было понять. Кроме того, классификация всех женщин с ГА как имеющих одно заболевание вводит в заблуждение: резистентность к инсулину, которая связана с ожирением, метаболическим синдромом и повышенным риском сердечно-сосудистых заболеваний, является одной из причин ГА и, следовательно, чаще встречается среди женщин с ГА; однако это не означает, что у всех женщин с ГА имеется резистентность к инсулину и последующий повышенный риск метаболического синдрома и сердечно-сосудистых заболеваний. Простое указание на то, что ожирение и последующая резистентность к инсулину могут вызывать ГА (а не наоборот), должно помочь прояснить, почему потеря веса может скорректировать менструальные нарушения и развеять распространенное заблуждение, что избавление от «кист яичников» (например, с помощью гормональных оральных контрацептивов, которые повышают риск венозного тромбоза), также поможет при ожирении, метаболическом синдроме и снизит риск сердечно-сосудистых осложнений.
Было показано, что разные фенотипы СПКЯ имеют разные клинические последствия. Однако мы полагаем, что само разделение на различные фенотипы возникло только из-за излишне низкого Числа Фолликулов в каждом Яичнике (FNPO ≥12), которое было предложено в качестве диагностического критерия для ГА в 2003 году, и что это можно преодолеть, используя более высокий порог (таблица 1). Люди с ГА могут иметь или не иметь большое количество фолликулов в яичниках, нет необходимости классифицировать их основываясь на этом. Тем не менее, количество фолликулов может быть важным для определения наиболее вероятной причины ГА.
Таблица 1. Предлагаемая классификация яичников основана на Количестве Фолликулов в каждом Яичнике (FNPO), для использования в обычной ультразвуковой практике, и на Подсчёте Общего Количества Антральных Фолликулов (AFC), для использования в центрах репродукции.
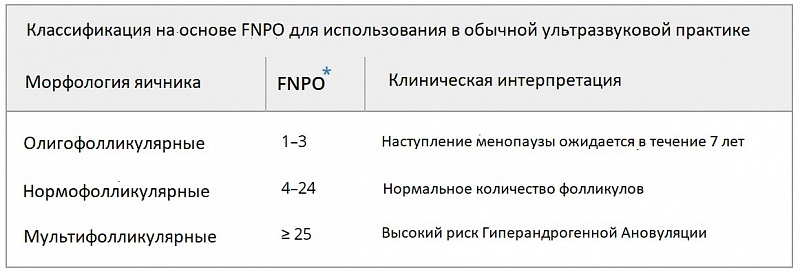
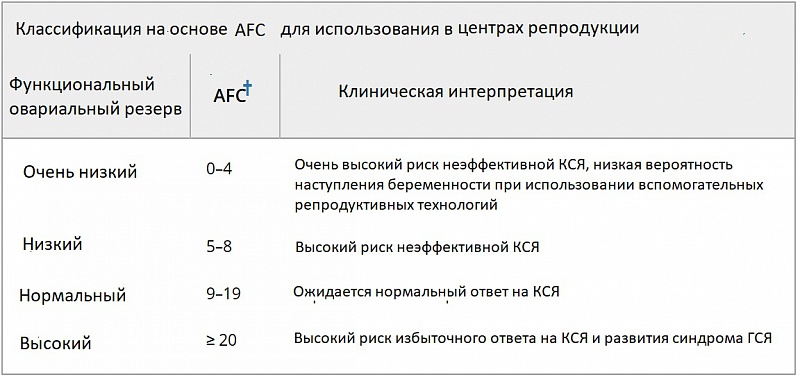


Примечание: необходимы дополнительные доказательства для изучения того, полезны ли эти предложенные системы классификации в клинической практике. Подсчет фолликулов как для FNPO, так и для общего AFC следует проводить преимущественно на ранней фолликулярной фазе и при отсутствии гормональной контрацепции.
* Использование правого или левого яичника, в зависимости от того, какое значение FNPO самое высокое.
† Использование суммы антральных фолликулов из правого и левого яичников.
КСЯ- контролируемая стимуляция яичников; ГСЯ - гиперстимуляция яичников.
Подсчет фолликулов яичников у женщин с нарушениями менструального цикла
Гиперандрогенная ановуляция
Количество фолликулов, используемых в качестве диагностического критерия для ГА, необходимо обновить. С начала 1980-х годов в нескольких исследованиях сообщалось об ультразвуковых особенностях строения яичников у женщин с ГA. Несмотря на это, в 1990 году Национальный Институт Здравоохранения США (NIH) рекомендовали использовать в качестве диагностических критериев только гиперандрогенизм и овуляторную дисфункцию, и не принимать во внимание результаты УЗИ. Однако диагностические критерии Роттердамского соглашения ASRM (Американское Общество Репродуктивной Медицины) / ESHRE (Европейское Общество Репродукции и Эмбриологии Человека) 2003 года, принятые большинством практиков, признают важность ультразвука в качестве диагностического инструмента, предполагая, что диагноз следует подозревать когда присутствуют два из следующих трех критериев: олиго- / аменорея; клинические и / или биохимические признаки гиперандрогении; и поликистоз яичников, выявленный с помощью УЗИ.
Пороговым значением ASRM / ESHRE для определения поликистозных яичников при ультразвуковом исследовании было наличие 12 или более фолликулов диаметром 2–9 мм или увеличенный объем яичника (> 10 мл) по крайней мере в одном яичнике. Этот порог в 12 фолликулов был основан на исследовании, опубликованном Jonard et al. В 2003 году, в котором сообщалось, что FNPO 12 или более предлагает лучший компромисс между специфичностью (99%) и чувствительностью (75%) в обнаружении ГA . Однако недавние исследования с использованием новых ультразвуковых аппаратов с улучшенным разрешением показали высокую распространенность яичников с более чем 12 фолликулами у здоровых молодых женщин.
Целевая группа из Общества изучения Андрогенного Избытка и Синдрома Поликистозных Яичников (AE-PCOS) рассмотрела результаты недавно опубликованных исследований и сообщила о срочной необходимости обновления диагностических критериев, рекомендовав увеличить порог до ≥ 25 фолликулов при использовании современных ультразвуковых аппаратов. Мы согласны, этот новый порог должен начать использоваться немедленно. Мы также согласны с предложением целевой группы AE-PCOS, что возможно использование только объема яичника ≥ 10 мл в диагностике ГА (при отсутствии доминантного фолликула или жёлтого тела), в тех случаях, когда современный ультразвуковой аппарат недоступен. Настало время внести изменения, как в ультразвуковые критерии, так и в название этого состояния здоровья.
Менопауза
Женщины, приближающиеся к менопаузе, имеют уменьшенное количество фолликулов яичников. В связи с этим, независимо от того, много или мало, число фолликулов следует всегда отображать в протоколе УЗИ у женщин, проходящих обследование в связи с нарушением менструального цикла (Таблица 1). Недавнее исследование показало, что женщины с общим количеством фолликулов ≤ 4 (сумма антральных фолликулов в обоих яичниках) имеют высокую вероятность наступления менопаузы в течение 7 лет. Однако следует иметь в виду, что использование гормональной контрацепции может снизить общее количество фолликулов.
Женщины, приближающиеся к менопаузе, имеют уменьшенное количество фолликулов яичников. В связи с этим, независимо от того, много или мало, число фолликулов следует всегда отображать в протоколе УЗИ у женщин, проходящих обследование в связи с нарушением менструального цикла (Таблица 1). Недавнее исследование показало, что женщины с общим количеством фолликулов ≤ 4 (сумма антральных фолликулов в обоих яичниках) имеют высокую вероятность наступления менопаузы в течение 7 лет. Однако следует иметь в виду, что использование гормональной контрацепции может снизить общее количество фолликулов.
Подсчет фолликулов яичников у бессимптомных женщин
Многим женщинам без нарушения менструального цикла, проводятся УЗИ органов малого таза на определённых этапах их репродуктивной жизни; у некоторых из них будет большое количество фолликулов, в то время как у других будет небольшое количество. Мы считаем, что яичники без каких-либо признаков заболевания (например, опухолей) следует оценивать как нормальные, независимо от количества фолликулов, которые они содержат, и что количество фолликулов всегда следует сообщать, когда экзаменатор является опытным сонографистом, использующим ультразвуковой аппарат высокого разрешения. Конечно, следует помнить, что подсчёт фолликулов может не всегда быть точным, так как порой имеются технические ограничения.
Пониженное количество фолликулов у бессимптомных женщин может указывать либо на использование гормональной контрацепции, либо на снижение функционального резерва яичника, который может быть естественным или ятрогенным (например, после операции на яичнике или химиотерапии). Женщин с уменьшенным количеством фолликулов следует спросить об их желании забеременеть и посоветовать не откладывать попытки забеременеть, поскольку шансы на успешную естественную беременность уменьшаются с увеличением возраста, а женщины с сниженным количеством фолликулов имеют меньшие шансы на успех при использовании вспомогательных репродуктивных технологий.
Большое количество фолликулов может указывать на высокий риск ГА; но что делать, если у женщины, у которой нет признаков ановуляции или гиперандрогении, наблюдается большое количество фолликулов? Важно очень четко пояснить, что мы не знаем клинических последствий этого ультразвукового исследования у женщин с бессимптомным течением, и поэтому мы должны помнить о том, чтобы не ставить клеймо на основании только результатов ультразвукового исследования; что еще более важно, мы не должны сообщать об этих яичниках как о "поликистозных", что вызовет только ненужную тревогу.
Можно использовать стратификацию морфологии яичников на основе FNPO (таблица 1). Однако важно подчеркнуть, что ни «олигофолликулярный», ни «мультифолликулярный» яичник не следует рассматривать как заболевание.
Пониженное количество фолликулов у бессимптомных женщин может указывать либо на использование гормональной контрацепции, либо на снижение функционального резерва яичника, который может быть естественным или ятрогенным (например, после операции на яичнике или химиотерапии). Женщин с уменьшенным количеством фолликулов следует спросить об их желании забеременеть и посоветовать не откладывать попытки забеременеть, поскольку шансы на успешную естественную беременность уменьшаются с увеличением возраста, а женщины с сниженным количеством фолликулов имеют меньшие шансы на успех при использовании вспомогательных репродуктивных технологий.
Большое количество фолликулов может указывать на высокий риск ГА; но что делать, если у женщины, у которой нет признаков ановуляции или гиперандрогении, наблюдается большое количество фолликулов? Важно очень четко пояснить, что мы не знаем клинических последствий этого ультразвукового исследования у женщин с бессимптомным течением, и поэтому мы должны помнить о том, чтобы не ставить клеймо на основании только результатов ультразвукового исследования; что еще более важно, мы не должны сообщать об этих яичниках как о "поликистозных", что вызовет только ненужную тревогу.
Можно использовать стратификацию морфологии яичников на основе FNPO (таблица 1). Однако важно подчеркнуть, что ни «олигофолликулярный», ни «мультифолликулярный» яичник не следует рассматривать как заболевание.
Ультразвуковая оценка яичников в центрах репродукции
Конечно, данная статья — это лишь мнение её авторов, да и сами авторы отмечают, что «необходимы дополнительные доказательства для изучения того, полезны ли эти предложенные системы классификации в клинической практике».
С момента написания статьи в 2014 году медицина не стояла на месте.

Вот краткая выдержка, касающаяся УЗ части диагностики СПКЯ:
Термин «кистозный» является неправильным обозначением по отношению к «застрявшим» на антральной стадии фолликулам (не кисты).
AE-PCOS, несомненно одно из самых авторитетных обществ, изучающих проблемы СПКЯ, и следует прислушиваться к их рекомендациям. Несмотря на то, что в последних рекомендациях присутствует термин "PCOM" (поликистозная морфология яичника) при ультразвуковом описании, там же указывается, что речь не идёт о кистах, а "термин «кистозный» является неправильным обозначением по отношению к «застрявшим» на антральной стадии фолликулам". Порогом отсечки для описания эхоструктуры яичников как "мультифолликулярной", по видимому, на современном этапе следует считать > 20 антральных фолликулов (диаметром 2-9 мм) в любом из яичников.
Сонографам следует помнить, что пороговое значение, используемое для диагностики ГА, должно отличаться от того, которое используется для выявления женщин, подверженных риску чрезмерного ответа на контролируемую стимуляцию яичников во время вспомогательной репродукции; с этой целью должен использоваться значительно более низкий порог. Исследования показали, что у женщин с общим числом антральных фолликулов (AFC) (с учетом обоих яичников) > 20 имеют более высокий риск развития синдрома ГСЯ, в то время как женщины с пониженным общим AFC, как известно, подвержены риску плохой реакции яичников на стимуляцию и имеют пониженную вероятность наступления беременности после вспомогательной репродукции. Таким образом, общий AFC часто используется для индивидуализации контролируемой стимуляции яичников. Мы предлагаем вторую систему стратификации, основанную на общем числе антральных фолликулоов, для использования в центрах репродукции (Таблица 1).
Заключение
Термин «поликистоз» не следует использовать при описании морфологии яичников, поскольку он вводит в заблуждение и может привести к ненужной тревоге. Термин СПКЯ также проблематичен и должен быть заменен на гиперандрогенная ановуляция (ГА). Нынешний ультразвуковой критерий для диагностики ГА больше не является адекватным: мы одобряем использование недавно предложенного порога ≥ 25 фолликулов на яичник для этого диагноза.»
Заключение
Термин «поликистоз» не следует использовать при описании морфологии яичников, поскольку он вводит в заблуждение и может привести к ненужной тревоге. Термин СПКЯ также проблематичен и должен быть заменен на гиперандрогенная ановуляция (ГА). Нынешний ультразвуковой критерий для диагностики ГА больше не является адекватным: мы одобряем использование недавно предложенного порога ≥ 25 фолликулов на яичник для этого диагноза.»
Конечно, данная статья — это лишь мнение её авторов, да и сами авторы отмечают, что «необходимы дополнительные доказательства для изучения того, полезны ли эти предложенные системы классификации в клинической практике».
С момента написания статьи в 2014 году медицина не стояла на месте.
В 2018 году Общество изучения Андрогенного Избытка и Синдрома Поликистозных Яичников (AE-PCOS) опубликовало новые клинические рекомендации. Ознакомиться можно по этой ссылке

Вот краткая выдержка, касающаяся УЗ части диагностики СПКЯ:
«Мы одобряем диагностические критерии СПКЯ Роттердамского соглашения (для постановки диагноза необходимы два из трёх критериев: клинический или биохимический гиперандрогенизм, овуляционная дисфункция, поликистоз яичников при УЗИ).
Термин «кистозный» является неправильным обозначением по отношению к «застрявшим» на антральной стадии фолликулам (не кисты).
Недостаточно данных для использования других ультразвуковых параметров, включая расположение яичников; максимальное количество фолликулов в одной сонографической плоскости (FSSP); распределение фолликулов по периферии яичника; яркая строма яичника; комбинации возраста, количества фолликулов, объема яичников и уровня тестостерона; или комбинации размера фолликулов и объема яичника для диагностики СПКЯ.
Существует необходимость в обучении тщательному и скрупулёзному подсчету фолликулов в каждом яичнике.»
Существует необходимость в обучении тщательному и скрупулёзному подсчету фолликулов в каждом яичнике.»
AE-PCOS, несомненно одно из самых авторитетных обществ, изучающих проблемы СПКЯ, и следует прислушиваться к их рекомендациям. Несмотря на то, что в последних рекомендациях присутствует термин "PCOM" (поликистозная морфология яичника) при ультразвуковом описании, там же указывается, что речь не идёт о кистах, а "термин «кистозный» является неправильным обозначением по отношению к «застрявшим» на антральной стадии фолликулам". Порогом отсечки для описания эхоструктуры яичников как "мультифолликулярной", по видимому, на современном этапе следует считать > 20 антральных фолликулов (диаметром 2-9 мм) в любом из яичников.







