
L-аргинин (L-Arg) -- одна из 20 аминокислот, присутствующих в белках, которые мы каждый день получаем с пищей. Это полунезаменимая аминокислота, которой особенно богаты некоторые продукты, такие как мясо и орехи.
Нужна ли она беременным и когда?
Уважаемые пациенты! С 27 апреля клиника ЦИР на Новокузнецкой НЕ РАБОТАЕТ. Подробнее...
График. Онлайн-консультации. Оплата анализов онлайн. Анализы в другом городе.

Клиники фертильности, акушерства и пренатальной диагностики



L-аргинин (L-Arg) -- одна из 20 аминокислот, присутствующих в белках, которые мы каждый день получаем с пищей. Это полунезаменимая аминокислота, которой особенно богаты некоторые продукты, такие как мясо и орехи.
Нужна ли она беременным и когда?

«У подруги (38 лет) из-за постоянных выскабливаний не растет эндометрий, даже после долгих лечений, в том числе физиотерапии. Лечится ли?»
Отвечает Игорь Иванович Гузов, акушер-гинеколог, к.м.н., главный врач ЦИР.
То, что касается повреждения эндометрия в результате выскабливаний, то на сегодняшний момент, к сожалению, сделать ничего невозможно. Иногда с этим связывают невынашивание беременности.
На самом деле, в результате бесконечных многократных выскабливаний часть эндометрия заместилась рубцом. То есть там, где должен был быть нормальный эндометрий, получается рубцовая ткань. И высокий компонент рубцовой ткани в слизистой оболочке, в основе матки.
Может быть, когда-нибудь можно будет взять у вас стволовые клетки, вырастить вам отдельный эндометрий, подсадить, и вырастить матку отдельную и так далее. На сегодняшний момент это восстановить невозможно.
Это опасно не столько невынашиванием беременности и какими-то проблемами, сколько тем, что может быть более плотное прикрепление плаценты к стенке матки. Здесь при наступлении беременности очень важно будет отслеживать плаценту, то, как она располагается, как она себя ведет, для того чтобы еще до родов спрогнозировать риски, которые связаны с тем, что сейчас с легкой руки американцев получило название placenta accrete complex.
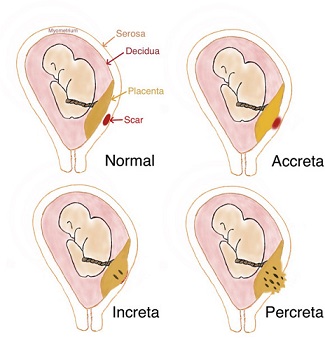
Комплекс, ассоциированный с плотным прикреплением плаценты. Это опасно очень тяжелыми осложнениями после рождения ребенка.
То есть рождается ребенок, всё идет хорошо. Дальше должна родиться плацента, а она не рождается, потому что идет либо плотное прикрепление, либо приращение, либо даже проращивание через всю стенку матки.
Очень важно понять еще до родов, что такая ситуация существует. Повышение риска бывает как раз в таких случаях, когда идет тонкий эндометрий. И очень часто пациенток лечат годами, подращивают эндометрий с помощью физиотерапии, каких-то там магнитиков, токов и так далее... Я могу сказать, что в большинстве случаев это абсолютно не эффективно. Если есть какой-то воспалительный процесс, его надо подавлять. А так лучше не тянуть время и работать с тем эндометрием, который есть.
На чем основаны методические рекомендации по ведению беременности в карантин? Они основаны на том, что бы уменьшить потоковую нагрузку пациентов, которая идет в женской консультации. Это абсолютно логично. Если мы можем уменьшить поток пациентов, которые идут в женские консультации, соответственно, мы уменьшаем скученность, уменьшаем очереди, увеличиваем дистанцию, увеличиваем изоляцию пациенток друг от друга. Тогда, соответственно, гораздо меньше вероятность того, что внутри поликлинического учреждения будет вспышка или заражение беременных женщин друг от друга, заражение персонала и так далее.
Мы с вами уже говорили о том, что в условиях коронавирусной инфекции, как и любой другой инфекции, мы должны беречь наших женщин. Собственно говоря, разумные меры самоизоляции, разумные меры ограничения социальных контактов, безусловно, абсолютно нормальные и вполне обоснованные. Тем более, что беременность является абсолютно нормальным физиологическим состоянием.
Вы должны помнить, наши уважаемые беременные женщины, что при беременности коронавирусная инфекция протекает не тяжелее, чем обычно бывает вне беременности. Беременные не составляют группу повышенного риска по заболеваниям или какую-то группу по симптоматике.
Безусловно, как любая респираторная инфекция она может вызывать ослабление организма и повышение риска таких проблем, как преждевременные роды, респираторный дистресс плода. Это – безусловно, но это не его специфическая особенность. Это, в принципе, особенность коронавирусной инфекции.
Кроме того, нужно помнить и о том, что не было ни одного доказанного случая, когда беременная женщина, больная коронавирусной инфекцией, родила бы ребенка, который был бы внутриутробно болен коронавирусом (информация на момент мая 2020 г, случаи возможной передачи коронавируса в матке крайне редки.)
То есть, заражение если и идет, то только контактным путем уже после того, как ребенок родился. Поэтому в случае заражения коронавирусом беременной женщины, если все это случается в 3-м триместре беременности, и женщина не успевает выздороветь до родов, возможна вот эта досадная изоляция новорожденного ребенка от мамы и довольно ранний перевод такого ребенка на искусственное или смешанное вскармливание. Но тут просто приходится защищать малыша. Поэтому приходится с этим мериться. Но это только на тот период, пока женщина не выздоровела и не перестала выделять вирус. Если удается как-то поддержать лактацию (выделение молока), то тогда есть большая надежда на то, что ребенок возьмет грудь после того, как беременная женщина выздоровеет, и будет кормить своего малыша.

Поговорим о том, как должна проходить диагностика диабета беременных.
Диагностировать сахарный диабет достаточно просто. Уже в течение 10 лет Российская Федерация и весь мир использует новые критерии диагностики, которые стали более строгими. Таковыми они стали не из-за вредности врачей, а из-за того, что были получены серьезные научные данные, собранные с большой популяции беременных женщин. Было обследовано примерно 25000 беременных женщин. Были изучены их показатели глюкозы крови и отдаленные исходы беременности. Действительно до настоящего времени еще не проводились исследования такой большой популяции беременных. Было доказано, что родовой травматизм, преждевременные роды, начинают возрастать на более низких показателях глюкозы крови, нежели это было принято раньше.
Нормальным уровнем глюкозы в крови вне беременности считается количество до 6 ммоль/л. О диабете беременных мы начинаем говорить, если уровень глюкозы в крови достигает 5,1 ммоль/л.
Когда вы понимаете, что вы беременны, вы начинаете сдавать основные анализы. И среди этих важных анализов есть анализ на уровень глюкозы крови.

| Белки |
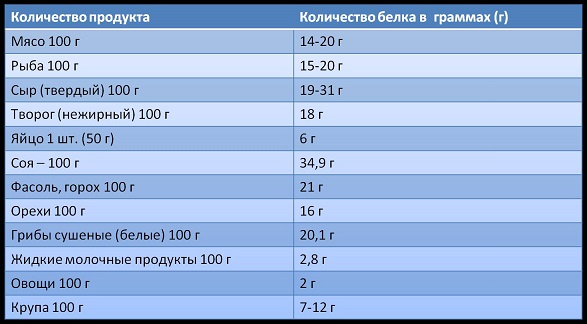
| •Должны составлять 15-20 % рациона •До 20 недели – 60 -80 грамм в сутки •После 20 недели – 80-110 грамм в сутки •Соотношение животных и растительных 50/50 •Источники животного белка: мясо, рыба, морепродукты, птица, творог, сыр, яйца, молоко. •Источники растительного белка: соевые продукты, бобовые , семечки, орехи |

Сегодня мы поговорим с вами от таком важном диагнозе, как анемия у беременных женщин.
Анемия - это синдром, характеризующийся нарушением синтеза гемоглобина вследствие дефицита железа. По определению Всемирной Организации Здравоохранения нижним пределом для уровня гемоглобина у беременных женщин считается 110 г/л в первом и третьем триместре, и менее 105 г/л во втором триместре.
Частота анемий у беременных довольно высока и колеблется от 15% до 30%. Около 90% всех анемий у беременных приходится на долю железодефицитной.
Диагностика истинной анемии у беременных на первый взгляд представляет определенные трудности. Это обусловлено тем, что во время беременности увеличиваются объемы циркулирующей крови и её составляющих, плазмы и объем эритроцитов, причем объем плазмы увеличивается почти в 2 раза. Происходит разведение эритроцитов в большом количестве жидкости, относительное уменьшение их числа при абсолютном увеличении объема плазмы. Это состояние называется гемодилюцией и не является анемией, хотя наблюдается закономерное снижение показателей красной крови, но при этом отсутствуют морфологические изменения эритроцитов.
Поговорим о статье, которая была подготовлена и изначально представлена изданием "Reproductive BioMedicine Online" 25 марта, в последних числах апреля уже появилась в открытом доступе. Авторы в основном китайская команда.
В этой статье рассматривается очень важный аспект – как жить беременной женщине в мире, где всё время идет распыление дезинфектантов.
Авторы дают очень хорошую классификацию того, какие дезинфектанты используются. Восемь типов дезинфектантов.
Кругленькое симпатичное пузико – первый очевидный всем признак беременности. Одни мамы кутаются в объемные шали и свитера, до последнего скрывая свое положение. Другие наоборот гордо надевают платья в обтяжку, расписывают «барабанчик» хной, рисуют на нем бодиарт и устраивают фотосессии. А знаете ли вы, о чем говорит размер и форма живота?
При беременности живот увеличивается в первую очередь потому, что увеличивается матка. При сроке в 12 недель она размером с крупный апельсин, в 24 недели достает до пупка верхушкой, при сроке в 38 недель – до реберных дуг. Размер матки зависит от размера плода или плодов и количества околоплодных вод. Размер и форма живота – от эластичности и тренированности брюшной стенки, гормонального фона и веса матери.
У первородящих живот как правило более упругий и острый, у повторнородящих – более широкий и отвислый. За неделю-другую до родов живот опускается и головка ребенка располагается подле тазового кольца. При осмотрах врач измеряет высоту и ширину живота и высоту дна матки, чтобы проверить, правильно ли протекает развитие плода.
Никакой разницы в форме между беременностью девочкой или мальчиком нет, но поскольку мальчики немного больше, то и живот может быть чуть крупнее. А вот беременность двойней или тройней заметна уже к концу первого триместра.

Вопрос: «28 недель. Шевеления раз в 2 часа, слабые. Что лучше: КТГ или допплер? Или УЗИ сделать? Неделю назад доплер был в норме.»
На Ваши вопросы отвечает Игорь Иванович Гузов, акушер-гинеколог, к.м.н., главный врач ЦИР.
Если такая ситуация, однозначно делайте ультразвуковое исследование с допплерометрией. То есть я уже говорил, и хочу сказать сейчас, что бывшая британская (сейчас уже практически европейская) школа наблюдения за состоянием плода говорит о том, что не должно быть здесь каких-то общих рекомендаций по срокам.
Игорь Иванович Гузов рассказывает о том, что такое фетальный микрохимеризм и фетальный микрохимеризм.
Я говорил, когда выступал на различных конференциях на эту тему, говорил об этой проблеме. Мне кажется, что мы на эту тему общались и в одном из наших эфиров. Я имею в виду проблему так называемого фетального микрохимеризма.
Что такое микрохимеризм, вообще? Микрохимеризм – это такое состояние, когда в организме матери существуют (живут) клетки плода бывшей ранее беременности. Это называется фетальным микрохимеризмом.
Материнским микрохимеризмом является такой микрохимеризм, когда в нашем организме живут и продолжают жить в течение всей нашей жизни клетки, полученные нами из материнского организма по женской линии, от наших мам. В моем организме, например, живут клетки моей мамы, полученные мной во время её беременности. В каждом из вас живут клетки вашей мамы, полученные во время предыдущей беременности.

Заместитель генерального директора по мед. вопросам и контролю качества, врач КДЛ, эмбриолог

Акушер-гинеколог, гинеколог-эндокринолог, репродуктолог, гемостазиолог

Врач ультразвуковой диагностики