Рассказывают акушер-гинеколог ЦИР Анна Игоревна Дрожжина и эндокринолог ЦИР Анна Олеговна Лепешинская.
- Антенатальная гибель плода 27 недель
- Сотрет
- Помощь в результатах УЗИ
- Помощь в результатах узи
- Срок скрининга 1 триместра
- Потеря беременности при приеме Клексана
- Показатель ЛАБОРАТОРИИ ЦИР Лицензия No ЛО-77-01-013791 от 24.01.2017 г. (РН - ЛО41-01137-77/00311166) +7 (495) 514-00-11 / cirlab.ru Пол женский Возраст 38 Д.п.м. 30.12.2023 Результат Референсный интервал Молекулярно-генетические исследования [00357] Полиморфизм генов преэклампсии и сосудистого тонуса.
- Плаквенил или метипред
- Хронический эндометрит
- Хотела бы узнать какова вероятность,что ребёнок родится с патологией по скринингу
- Глюкокортикоиды
- Лоскуты HLA 2
- Полиморфизм генов системы гемостаза
- Ицн?
- От паразитов во время беременности
- АГП 35 недель
- Белые выделения
- Дата зачатия по ктр
- Полиморфизм генов и беременность
- Срок


Профиль пользователя Клиники и лаборатории ЦИР
Гипотиреоз и беременность
Рассказывают акушер-гинеколог ЦИР Анна Игоревна Дрожжина и эндокринолог ЦИР Анна Олеговна Лепешинская.
Микробиом и фертильность
Микробиом влагалища
Вагинальный микробиом имеет чрезвычайно важное значение для здоровья женщин в целом и успешной репродуктивной составляющей в частности. Микроорганизмы, заселяющие влагалище, обеспечивают нормальную регуляцию и помогают защищать организм женщины от целого ряда различных проблем. В норме влагалище имеет не меньше 10-20 видов различных микроорганизмов, которые живут там в норме. У большинства женщин во влагалищной микробиоте преобладают многочисленные разновидности лактобактерий (открыто более 150 видов). Потеря преобладающего количества лактобактерий способствует колонизации анаэробными бактериями и увеличению микробного разнообразия, что часто приводит к такому состоянию как дисбиоз влагалища. Дисбиоз может способствовать нарушению целостности эпителиального барьера и проникновению патогенных микроорганизмов. От взаимодействия иммунных клеток и микроорганизмов непосредственно зависит состояние репродуктивного здоровья и заболеваемость рядом инфекций у женщин.Влияние гастрита на репродукцию
Сегодня по Римскому и Юлианскому календарю (Византия, Русь, Венеция) – мартовские календы ( = 1 марта).

Начало гражданского года в течение большей части истории Рима, в Византийском мире, на Руси до 1492 года.
Цезарь перенес начало года на январь, но удержалось это нетвердо, и еще полтора столетия Рим отмечал основное Новолетие 1 марта.
В этот день мы встречаем новый 2777 год AUC (от основания Города) и 7352 год Константинопольской эры («от Адама, от сотворения мира»).
Март, месяц весны, начала полевых работ и годового сельскохозяйственного цикла, был учрежден Ромулом первым месяцем года в честь своего божественного отца Марса. Матерью Марса была Юнона, она считалась божественной бабкой Ромула и Рема и входила в Капитолийскую триаду богов.
Поэтому неслучайно одно из главных торжеств в Риме было приурочено к мартовским календам. Это был храмовый праздник Юноны Люцины – Матроналии. Юнона выполняла несколько ролей в жизни Рима. Под названием Люцины («Светодарной») она была покровительницей деторождения и семьи.
Матрона – это замужняя римлянка, которая родилась римской гражданкой и вышла замуж по римскому обряду за римского гражданина по рождению. Матроналии – это и есть праздник матрон в особенности, и всех женщин (особенно беременных и готовящихся к беременности), в широком смысле. Во многих отношениях он зеркалил «мужской праздник» -- Сатурналии, из-за которого Цезарь и перенес Новолетие на январь.
В мартовские календы жены получали подарки от мужей и дочерей, и также как мужчины во время Сатурналий, прислуживали рабам.
Матроны были освобождены от всех домашних работ, кроме одной – изготовления одежды. Стола – это платье римлянок. Они изготавливались вручную. Самой дорогим красителем был пурпур, поэтому одежда из пурпурной ткань была самой почетной. Римские гражданки имели право носить пурпурные столы с золотыми вставками. Вероятно, для празднования Матроналий, римлянки надевали именно такую одежду. Матроны образовывали длинную процессию, которая шла в храм Юноны Люцины. Храм был восстановлен и является сейчас одним из самых посещаемых туристами мест Древнего Рима.
Обычно матроны укладывали волосы в сложные высокие прически. Во время Матроналий волосы не укладывались, а тщательно расчесывались и украшались цветами. Также не допускались никакие пояса и узлы на одежде. Узлы были символом трудностей в родах.
Процессия матрон к храму Юноны Люцины и последующие мистерии в храме носили символический характер и были воспоминанием о похищении сабинянок. При Ромуле Рим был городом мужчин, и Ромул осуществил дерзкий план похищения женщин из соседнего племени сабинов. Сабинянки насильно стали женами римлян, но победили их тем, что мужья полюбили своих жен, а жены дали мужьям потомство. В итоге это событие не только способствовало союзу римлян и сабинян, но и фактически объединению их в единый народ, что было закреплено Нумой Помпилием юридически. Эта цепочка событий – постепенный переход от насильственного похищения к полной интеграции и олицетворяли символически мистерии Матроналий.
Одновременно отмечалось еще одно событие. По преданию именно в мартовские календы был день рождения Марса, отца основателей Рима.
В этот же день в храме Весты совершалась память о рождении жрицей Реей Сильвией близнецов Ромула и Рема. По преданию он погас во время рождения близнецов. Весталки торжественно тушили огонь и возжигали его вновь. Это было символом возрождения новой жизни.
Жрецы (фламины) Юноны Люцины возносили торжественные молитве о деторождении и сохранении семей. Подобные же молитвы читались и в римских домах в этот день.
Мощный Марсъ! Для твоихъ календъ Сульцинія въ блескѣ;
Полюбоваться съ небесъ, если ты смыслишь, сойди.
Въ этомъ Венера проститъ; но ты, необузданный, бойся,
Какъ бы оружья, взглянувъ, не уронить со стыдомъ.
(Тибулл, 15 (IV, 2); перевод Фета) [Это и несколько последующих стихотворений к Сульцинии имеются в книге Тибулла, но некоторые исследователи считают, что их автором является не сам Тибулл, а его неизвестный друг и современник]
Инсулинорезистентность и остановка развития беременности
С чем это связано? Во-первых, это связано с тем, что выраженная инсулинорезистентность влияет на гормональный фон в организме и ухудшает качество овуляции. При ухудшении качества овуляции ухудшается качество работы доминантного фолликула в первую фазу цикла. Соответственно, нарастание слизистой оболочки матки эндометрия в первую фазу цикла происходит не совсем адекватно. Количество рецепторов эстрогенам и прогестеронам будет меньше, чем это бывает обычно.
Второй фактор, который здесь может быть, это качество желтого тела, которое может быть хуже. Секреторная трансформация эндометрия будет хуже. Качество слизистой оболочки матки может быть менее адекватное, чем это бывает обычно.
Поэтому если есть инсулинорезистентность, лучше ее соответствующим образом корригировать насколько это возможно.
Ведение беременности высокого риска
Летом 2022 года на прием к Алёне Анатольевне Гамит обратилась женщина с привычным невынашиванием беременности на малых сроках в 2021 и в 2022 годах, кариотип абортуса без патологии. В анамнезе двое родов в срок в 2015 (мальчик) и в 2017 (девочка).
Назначено комплексное расширенное обследование, в результате которого был выявлен ряд факторов, которые могут влиять на вынашивание беременности и должны быть скорректированы.

Выявлены провоспалительные мутации генов TNF IL1RN. Иммунный фактор также обнаружен в иммунограмме (резко измененный иммунорегуляторный индекс).
По HLA-типированию выявлены HY-рестриктивные аллели, схожесть супругов по гаплотипам DR7-DQ2, высокий риск непереносимости глютена, невынашивания беременности, повышенный риск аутоиммунных и ревматических заболеваний, высокий риск акушерского АФС.
HY-рестрикция может быть фактором снижения фертильности по типу вторичного бесплодия и невынашивания беременности после родов мальчика. У пациентки роды мальчиком были в 2015 г.
В связи с риском непереносимости глютена обоим супругам рекомендована безглютеновая диета на этапе планирования беременности и женщине при наступлении беременности.
Крик души, или андростАндиол глюкуронид
Хотел бы начать с такой рубрики, которая, в общем-то я бы сказал, которую можно было бы сделать, может быть, потом не постоянной, но периодически появляющейся. Из серии «достало».
Есть такая международная химическая номенклатура, которая называется номенклатура ИЮПАК. Это номенклатура, которая обеспечивает систему наименования химических соединений и в органической химии, и в неорганической химии. И все химики, и биологи, и врачи и так далее, так или иначе касающиеся и неорганической, и органической химии, они должны говорить на одном языке. И вот этой номенклатуре ИЮПАК подчинена вся абсолютно литература. Всё строится на основе терминологии, которая используют принципы и те постулаты, которые даёт ИЮПАК. И отклоняться от этих постулатов нельзя.
В этой номенклатуре существует четкое понимание суффиксов в названиях органических соединений в зависимости от насыщенности связей. Это «-ан», «-ен», и «-ин».
То есть, если нет никаких ненасыщенных связей, это будет -ан. Если появляется насыщенная связь, появляется «-ин». Если степень ненасыщенности увеличивается, то тогда может появляться окончание «-ин».
Название соединения состоит из приставки дальше, корня и суффикса, в котором оказывается степень ненасыщенности «-ан», «-ен», «-ин», а также старшая характеристическая группа.
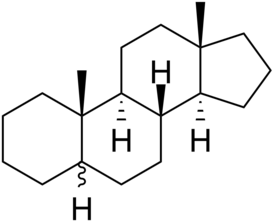
Это ядро Андростана. Скажите, пожалуйста, вы здесь видите какие-то двойные связи?
Казалось бы, все понятно, что есть Андростан, как исходное соединение, которое не имеет ненасыщенных связей.
Таким образом, вся группа дериватов Андростана разделяется на собственно Андростан, где нет внутри андростанового ядра ни одной двойной связи. Они будут называться Андростан. Если появляется где-либо двойная связь, они будут называться Андростены.
Выглядеть это будет так:
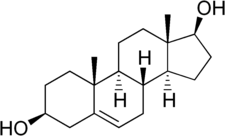
А вот андростандиол-глюкуронид:
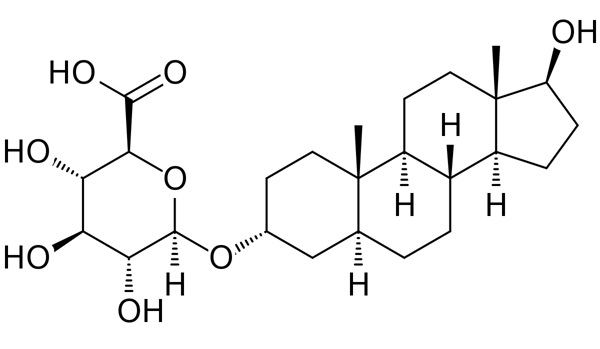
Обратите внимание на его формулу, что есть левая часть, где ядро молекулы глюкуроновой кислоты, которая соединена с молекулой с ядром Андростана. Есть еще спиртовая группа, поэтому получается диол и получается Андростандиол-глюкуронид.
Поэтому пишем – только так!
Двойня после невынашивания и ЭКО
Самый ценный ресурс в репродукции — это время. Мы сторонники полноценного и глубокого обследования на самых ранних этапах, чтобы во время беременности вовремя подключить необходимую терапию.
В 2019 году на прием к Алене Анатольевне Гамит обратилась женщина с единственным невынашиванием беременности на малом сроке.
Был назначен комплекс обследований по выявлению возможных проблем со стороны нарушения имплантации. Запланировано гормональное обследование, оценка инфекционного статуса, нарушений в системе гемостаза, обследование иммунного фактора.
После обследования была бы назначена необходимая терапия и рекомендовано планирование беременности.
На момент консультации женщина имела заболевания щитовидной железы: гипотиреоз в исходе хронического аутоиммунного тиреоидита, гиперплазия щитовидной железы. На постоянной основе принимает эутирокс и находится под наблюдением у врачей эндокринологов.
Мужу была назначена спермограмма, выявлена тератозооспермия. Было рекомендовано лечение и обследование у уролога-андролога ЦИР.
В 2022 году пациентка обращается на прием с беременностью малого срока после ЭКО, в поддержке имея уже низкомолекулярный гепарин и низкодозный аспирин.
Оказалось, что в связи с отсутствием беременности в течение 2 лет парой было принято решение о проведение ЭКО с дополнительной криоконсервацией эмбрионов.
К сожалению, беременность заканчивается неразвивающейся беременностью на сроке 6-7 недель.

Антинуклеарный фактор (АНФ). К какому врачу идти?
Изначально АНФ (антинуклеарный фактор) - это область ревматолога, потому что с этим фактором связаны такие состояния, как СКВ (системная красная волчанка), склеродермия и другие аутоиммунные заболевания.
Однако с 90-х годов начали появляться публикации о роли антинуклеарного фактора в невынашивании беременности. И стало понятно, что диагностические критерии будут разными. По одному и тому же результату анализа каждый врач сможет дать своё заключение. То, что для ревматолога ещё не диагноз, для опытного акушера-гинеколога - уже сигнал, уже проблема, которая требует терапии. Потому что те значения, при которых доказан существенный риск проблем с плацентой, для организма будущей мамы, её суставов и кожи не несут никакого вреда. Механизмы-то разные!
Если Вы посмотрите на авторов статей, посвящённых АНФ во время беременности, Вы увидите, что часто это именно акушеры-гинекологи, перинатологи, репродуктологи. И это неслучайно.
Давайте попробуем разобраться, какой врач занимается антинуклеарным фактором (АНФ) в репродукции
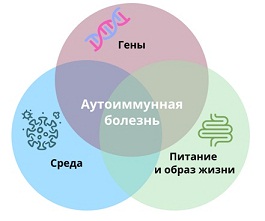
1. Акушер-гинеколог может заподозрить по результатам анализов риски развития плацентарной недостаточности и других проблем во время беременности. В такой ситуации при наличии соответствующей подготовки врач сам занимается решением проблемы.Саркоидоз и целиакия
Что такое саркоидоз Вы можете узнать в нашей предыдущей статье. Это аутоиммунное состояние четко ассоциировано с определенными конфигурациями генов HLA. Оказалось, что фактором риска является древний европейский гаплотип DR3 DQ2.
А если мы посмотрим по рискам целиакии, то окажется, что аллель DQ2.5 является самым большим фактором риска целиакии, особенно если это сочетается на другой хромосоме c DQ8, либо с DQ7.5, либо с аллелем DQ6. То есть существуют комбинации, которые усиливают риски, связанные с целиакией.Целиакия — это непереносимость глютена, компонента белка, который содержится в составе муки пшеничных (рожь, ячмень, пшеница). Иногда возникает очень тяжелое воспалительное состояние желудочно-кишечного тракта, которое требует перехода на безглютеновую диету.
Если мы понимаем, что у пациентки есть саркоидоз, то тогда ведение беременности, подготовка к беременности должны быть более тщательными и более комплексными. И если процессом, который связан с саркоидозом, поражён кишечник, то здесь возникает достаточно любопытная ситуация: то есть мы видим ситуацию, опасную по целиакии, назначаем правильную безглютеновую диету, но не получаем лечебного эффекта. Мы не получаем снижения активности хронического воспалительного процесса кишечника.
Если идет целиакия в чистом виде — сочетание DQ2 или DQ8 в разных комбинациях друг с другом, либо сочетание с DQ7, DQ6.2 — то тогда мы четко понимаем, что есть генетическая конфигурация, опасная по целиакии, есть репродуктивные проблемы. И это дает нам основание назначить таким пациентам безглютеновую диету, и они чувствуют себя гораздо лучше на её фоне.
Диета
Мы давно говорим по поводу важности коррекции возможной целиакии, потому что она в несколько раз повышает вероятность невынашивания беременности, задержки внутриутробного роста плода, преэклампсии.Саркоидоз и HLA. Супер B8
Что такое саркоидоз? С одной стороны, это не очень частое состояние, которое в основном возникает у женщин, чаще после 30 лет. Но не такое и редкое, потому что американцы посчитали, что примерно 200 000 случаев заболевания у них регистрируется каждый год. Это не так мало.
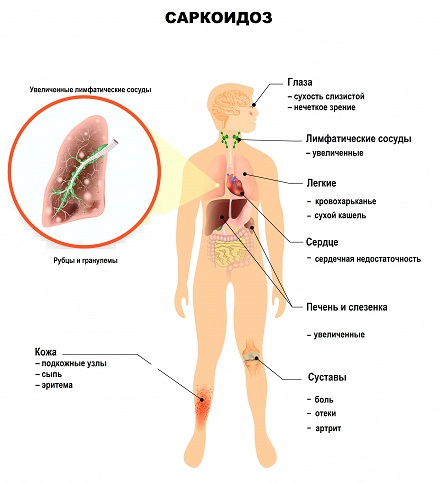
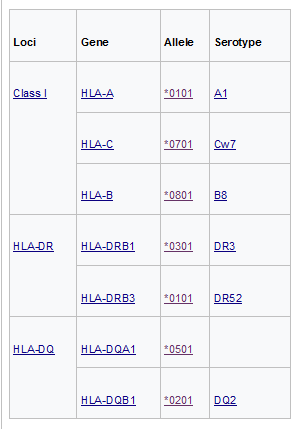
И почему я сегодня затронул этот вопрос? Потому что, во-первых, это аутоиммунное состояние. Во-вторых, оно четко ассоциировано с определенными конфигурациями генов HLA. Это было показано еще в ранних исследованиях 80-90-х годов, но в настоящее время уже большое количество исследований чётко выявило факторы риска, и оказалось, что фактором риска является древний европейский гаплотип DR3 DQ2.
Если мы посмотрим в интернете HLA-DR3, попадем на страницу Википедии, и дальше, на этой странице есть ссылка на так называемый европейский супер гаплотип B8. Если мы нажмем на ссылку этого гаплотипа, то увидим:
"Super-B8", "AH8.1", "ancestral MHC 8.1"
Выделение группы риска нарушений гемостаза во время беременности. Роль мономеров фибрина
Гемостаз и осложнения беременности
Нарушения гемостаза могут быть важной составляющей следующих осложнений беременности:* задержки внутриутробного роста плода
* преэклампсии
* антенатальной смерти плода
* нарушений развития плода первой половины беременности
Нарушения гемостаза могут быть основной причиной нарушений или важным сопутствующим фактором, поэтому важны:
* определение группы риска до беременности
* мониторинг системы гемостаза при беременности.
Факторы риска беременности
* Гиперфункция тромбоцитов* Гиперкоагуляция
* Гипофибринолиз
* Отложение фибриноида в области плаценты — один из важных факторов старения плаценты.
* Отложение фибриноида является равнодействующим двух процессов: коагуляции и фибринолиза.
Для клициниста важно понимать роль обеих составляющих - гиперкоагуляции и гипофибринолиза, что часто бывает затруднено. Прямое определение фибрин-мономеров является важным компонентом, помогающим в режиме реального времени оценить активность тромбина напрямую.
Выделение группы риска нарушений гемостаза до беременности (ЦИР) с помощью анализов
* Агрегация тромбоцитов с 5 индукторами* Гемостазиограмма
* Глобальный тест (тромбоэластограмма)
* Полиморфизмы генов гемостаза:
1. гены коагуляции (F2, F5, FGB, F11, F7)
2. гены гипофибринолиза (SERPINE1, F12, PLAT, F13A1)
3. гены рецепторов тромбоцитов (ITGA2, ITGB3, GP1BA, P2RY12)
4. гены фолатного цикла
* Полиморфизмы генов сосудистого тонуса (связь с системой фибринолиза)
При беременности
При беременности исключительно важным является мониторинг всех компонентов системы гемостаза: тромбоцитарной функции, плазменного гемостаза, фибринолиза.Важны также глобальные тесты, из которых ЦИР стандартными является тромбоэластограмма.
Гемостазиограмма
Оценка прежде всего плазменного звена гемостаза и системы фибринолиза.Основные компоненты:
1. концентрация фибриногена
2. внешний путь свертывания: МНО, ПТИ
3. внутренний путь свертывания: АЧТВ
4. система фибринолиза и количество фибриноида плаценты: D-димер
Оценка внешнего и внутреннего пути: определение потенциала активации гемостаза, но не оценка активности тромбина.
Введение в систему диагностики дополнительного компонента: концентрации фибрин-мономеров позволяет оценить активность тромбина здесь и сейчас и принять правильное решение относительно терапии.
Определение медиан концентрации фибрин-мономеров на базе Лабораторий ЦИР
Фибрин-мономер (ФМ) представляет собой ранний маркер активации свертывания и образуется в результате воздействия тромбина на фибриноген. Является растворимым предшественником фибрин-полимера.Наиболее важными отличиями ФМ от D-димера являются короткий период полужизни и стабильность концентрации ФМ на фоне неосложненной беременности.
Анализ на индексы инсулинорезистентности: HOMA, CARO и другие. Нормы индексов. Метаболический блок
При оценке овариальной функции, диагностике СПКЯ, мягкой гиперандрогении в первую фазу цикла, одновременно с андрогенным профилем следует сдать анализ, который называется Метаболический блок.
Зачем это нужно? Синдром поликистозных яичников (СПКЯ) очень распространенное состояние, которое характеризуется наличием мягкой гиперандрогении. В половине случаев мягкая гиперандрогения при синдроме поликистозных яичников ассоциирована с инсулинорезистентностью. Лечение в таком случае назначается негормональное.
В отличие от обычного глюкозотолерантного теста, нас интересует связка двух показателей: уровня глюкозы и инсулина. Мы оцениваем глюкозу и инсулин натощак, глюкозу и инсулин через 1 и 2 часа после нагрузки.
Также в нашей лаборатории рассчитывается несколько индексов инсулинорезистентности, которые не оценивают в других клиниках.
Метформин
Если выявляется инсулинорезистентность, с учётом индекса массы тела, клинических факторов, анамнеза и так далее, рассматривается вопрос о назначении негормональной терапии препаратом, который называется метформин.Иногда метформин назначается слепо, пациентка принимает препарат, который ей, может быть, не нужен, который создаёт ухудшение самочувствия, чувство дурноты, резкое падение уровня сахара, иногда искусственную гипогликемию. Без каких-либо исследований опасно назначать такой препарат.
Но если препарат назначается «в точку», то это «волшебный» способ, который позволяет восстановить овуляцию. У меня были пациентки, которые уже собирали анализы на квоту ЭКО, их в программу не брали, потому что какой-то показатель давал отклонения. А затем мы находили инсулинорезистентность, назначали терапию метформином. Метформин в таких случаях быстро помогает восстановлению качества овуляции. Пациентка рожает одного ребенка, потом другого ребенка, а потом становится консультантом по грудному вскармливанию, по воспитанию детей. И напрочь вытесняется из подсознания, что когда-то она в течение нескольких лет не могла забеременеть, ей ставили фатальные диагнозы, отклоняли от квоты на ЭКО и так далее. Этот анализ в нашем центре называется Метаболический блок.
Метаболический блок
Начало | Пред. | 1 2 3 4 5 | След. | Конец
- Ведение беременности
- Бесплодие в семье
- Невынашивание беременности
- Беременность после ЭКО
- Подготовка к ЭКО
- Неудачные попытки ЭКО
- Эндокринные нарушения у женщин
- Андрологические проблемы
- Ведение беременности высокого риска
- Лаборатория репродукции
- УЗИ при беременности
- Собственная лаборатория
- Отделение экспертного УЗИ
- Для специалистов
- Онлайн-сервисы
- Акции
- Статьи
- Юридическая поддержка
Наши врачи

Гузов Игорь Иванович
к.м.н., главный врач, акушер-гинеколог, иммунолог

Воеводин Федор Сергеевич
Врач ультразвуковой диагностики

Иванова Ольга Дмитриевна
Врач ультразвуковой диагностики


