Анализы на гормоны — один из важнейших элементов обследования женщины у гинеколога.
Принципы гормонального обследования определяются возрастом, характеристиками менструального цикла и задачами, которые нужно решить. Сегодня мы разберемся, почему так важно сдавать анализ крови на гормоны строго в определенные дни цикла, за что отвечают гормоны, а также обсудим, какую информацию можно получить по результатам.
Словарь: органы-мишени, гормон, рецептор, нервный импульс, положительная обратная связь, отрицательная обратная связь, фолликул, гаметогенез, желтое тело, овуляция, имплантация.
Физиология менструального цикла
Менструальный цикл – это совокупность всех изменений, происходящих внутри организма женщины от начала одной менструации до начала следующей менструации.
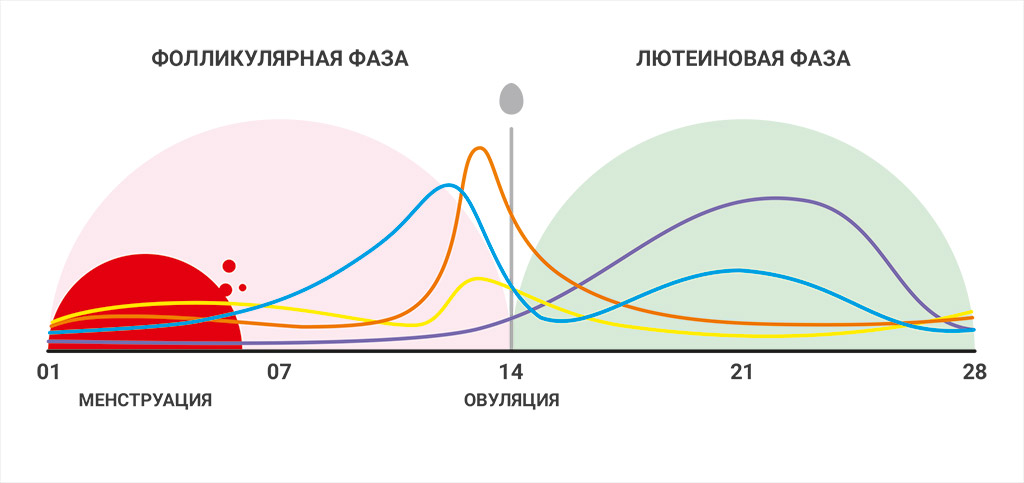
В менструальном цикле выделяют менструацию, фолликулярную фазу (созревание фолликула), овуляторную фазу (овуляция) и лютеиновую фазу (желтого тела).
Гормоны
Гормоны - это биологически высоко активные вещества, образующиеся в железах внутренней секреции, поступающие в кровь и оказывающие регулирующее влияние на функции органов и систем организма. После образования в эндокринных железах гормоны по мере необходимости поступают в кровь, что зависит в определенной степени от времени суток, возраста и пола человека. Гормональная регуляция репродуктивной функции женщины осуществляется через систему гипоталамус-гипофиз-яичники и заключается в циклических изменениях, которые носят название менструальный цикл.
Гормональную регуляцию циклических изменений в организме женщины условно можно разделить на пять уровней:
- Кора головного мозга
- Гипоталамус
- Гипофиз
- Яичники
- Матка
Кора головного мозга
Специализированные нейроны головного мозга получают информацию из внешней среды и от рецепторов, расположенных в других органах и тканях организма, и по нейронам передают ее в гипоталамус, где осуществляется синтез рилизинг-гормонов. То есть кора головного мозга осуществляет контроль над гипоталамо-гипофизарной системой.
Наиболее важная роль отводится норадреналину, дофамину, серотонину, а также эндорфинам, энкефалинам.
Норадреналин стимулирует овуляторный выброс гонадолиберина, дофамин поддерживает его секрецию в аркуатных ядрах гипоталамуса, а также тормозит выделение аденогипофизом пролактина; серотонин контролирует (тормозит) циклическую секрецию гонадолиберина. Эндорфины подавляют секрецию лютеинизирующего гормона (ЛГ), фолликулостимулирующего гормона (ФСГ), тиреотропного гормона (ТТГ), повышают секрецию пролактина (ПРЛ).
Гипоталамус
В гипоталамусе нервные сигналы преобразуются в эндокринные, т.е. гипоталамус связывает нервную и эндокринную системы. На синтез гормонов влияет состояние нервной системы, например, стресс. Синтез одних гормонов влияет на синтез других. Если при увеличении концентрации одного гормона увеличивается концентрация другого, то такая взаимосвязь называется положительной обратной связью, если уменьшается – отрицательной обратной связью.
В гипоталамусе синтезируются такие важные для репродуктивной системы гормоны, как гонадолиберин (стимулирует секрецию ЛГ и ФСГ) и окситоцин.
Гонадолиберин имеет непрерывную импульсную секрецию, у этого гормона очень короткий период полураспада – всего 2-4 минуты. Именно поэтому мы не исследуем уровень гонадолиберина в крови.
Окситоцин приобретает особое значение во время родов и в период лактации. Под его влиянием происходит индукция родовой деятельности, возникают маточные сокращения, а в послеродовом периоде сокращаются мышечные клетки в молочной железе, что способствует выделению молока.
Гипофиз
Гипофиз – очень важная по своей функции железа, которая находится в головном мозге. В ней секретируются все гормоны, регулирующие функции периферических желез. Если говорить о репродуктивной системе, то это фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ), пролактин (ПРЛ).
Железой-мишенью ЛГ и ФСГ являются яичники. ФСГ стимулирует рост, развитие и созревание фолликулов, а также влияет на синтез эстрогенов и прогестерона. ЛГ стимулирует начальные этапы синтеза андрогенов, овуляцию, синтез прогестерона в желтом теле.
Первый блок обследования: ЛГ, ФСГ, пролактин, АМГ, ингибин, эстрадиол
Секреция ЛГ и ФСГ происходит в импульсном режиме. При этом частота импульсов меняется на протяжении менструального цикла: от 1 импульса в 90 мин в начале цикла до 1 импульса в 60 мин к моменту овуляции, а во второй фазе цикла частота импульсов сокращается до 1 импульса в 3–4 ч. Именно поэтому так важно сдавать анализ крови для определения ЛГ и ФСГ именно на 3 день менструального цикла. Таким образом, мы можем определить базальный гормональный фон до селекции доминантного фолликула - того фолликула, в котором созревает яйцеклетка, выходящая из яичника во время овуляции. Особенность доминантного фолликула заключается в том, что он может развиваться и активно увеличивать продукцию эстрадиола в условиях относительного дефицита ФСГ. Поэтому развиваясь, он будет снижать уровень ФСГ, что можно наблюдать уже в среднюю фолликулярную фазу.
Повышение ФСГ и ЛГ
По повышенным уровням ФСГ, ЛГ и сниженным уровням АМГ (про АМГ см. ниже) мы можем определить возрастное или преждевременное снижение овариального резерва, что может принципиально повлиять на тактику лечения.
Овариальный резерв и эстрадиол
Также имеет значение определение уровня эстрогена на 3-5 день цикла. Его повышение в раннюю фолликулярную фазу цикла поможет заподозрить снижение овариального резерва на ранних стадиях, когда высокие уровни ФСГ стимулируют синтез эстрогенов. На более поздних стадиях, когда чувствительность рецепторов нарушается, мы будем видеть повышение уровней гонадотропинов, но уже с одновременным снижением концентрации эстрогенов.
Снижение ЛГ и ФСГ
Гипогонадотропные состояния - снижение уровней ФСГ и ЛГ – например, на фоне стресса, потери массы тела, тяжелых соматических заболеваний, также требуют особого внимания лечащего врача и своевременного вмешательства.
СПКЯ и соотношение ЛГ/ФСГ
При синдроме поликистозных яичников нам важны не столько концентрация ЛГ и ФСГ, сколько их соотношение. Мы можем видеть, что уровень ФСГ находится в пределах нормальных возрастных значений для данной пациентки. Но при нормальных возрастных значениях ФСГ обнаруживаются высокие значения ЛГ и АМГ.
Пролактин
Гормональное исследование на 3-5 день цикла позволяет также диагностировать повышение пролактина – гиперпролактинемию. Высокий уровень пролактина может влиять на весь гормональный фон женщины. Поэтому при его выявлении мы стараемся найти причину повышения пролактина и, при необходимости, назначаем препарат для снижения уровня пролактина.
Расшифровка первого блока гормонального обследования
Итак, какие возможности дает нам дает гормональное обследование на 3-5 дни цикла – определение уровня ЛГ, ФСГ, пролактина?
- Диагностика гипо-, гипергонадотропных состояний
- Оценка овариального резерва
- Вероятный ответ на стимуляцию овуляции и эффективность программ ЭКО
- Признаки синдрома гипоталамической дисфункции яичников
- Признаки синдрома поликистозных яичников
- Мониторинг терапии для улучшения функционального резерва яичников в случае признаков его снижения
- Диагностика гиперпролактинемии
- Симптомы опухолей
Яичники
Это очень важная половая железа женщины, в которой совмещены (так же, как и в яичке мужчины) две функции. Первая - гаметогенез, т.е. созревание яйцеклеток внутри фолликулов. Вторая – продукция половых гормонов, которые обеспечивают регуляцию менструального цикла и подготовку женщины к беременности.
Доминантный фолликул
Выше мы уже упоминали о такой важной структуре, как доминантный фолликул.
То есть это фолликул, в котором созревает яйцеклетка, которая выйдет из яичника во время овуляции, попадет в маточную трубу и оплодотворится. Именно доминантный фолликул - структура, отвечающая практически полностью за выработку половых гормонов в первую фазу цикла.
Каждый фолликул, финалом развития которого является овуляция, проходит путь своего развития через несколько последовательных стадий: примордиальный, первичный, вторичный (преантральный), антральный, преовуляторный. На каждой из этих стадий фолликул имеет клетки гранулезы, а, начиная со стадии преантральных, появляются еще и клетки теки.
Начиная со средней фолликулярной фазы (примерно с 5-го дня цикла) доминантный фолликул вырабатывает главный женский половой гормон - эстрадиол. К сроку овуляции продукция доминантным фолликулом эстрадиола достигает своего максимума, что вызывает выброс из гипофиза волны гонадотропных гормонов - ЛГ и ФСГ. Под действием выброса гормонов внутри яичника происходит овуляция.
Важное значение имеет определение уровня эстрадиола в раннюю фолликулярную фазу – на 3 день менструального цикла, до активной продукции этого гормона доминантным фолликулом. В таком случае повышение эстрадиола может быть вызвано стимулирующим влиянием повышенного уровня ФСГ и являться ранним признаком снижения овариального резерва.
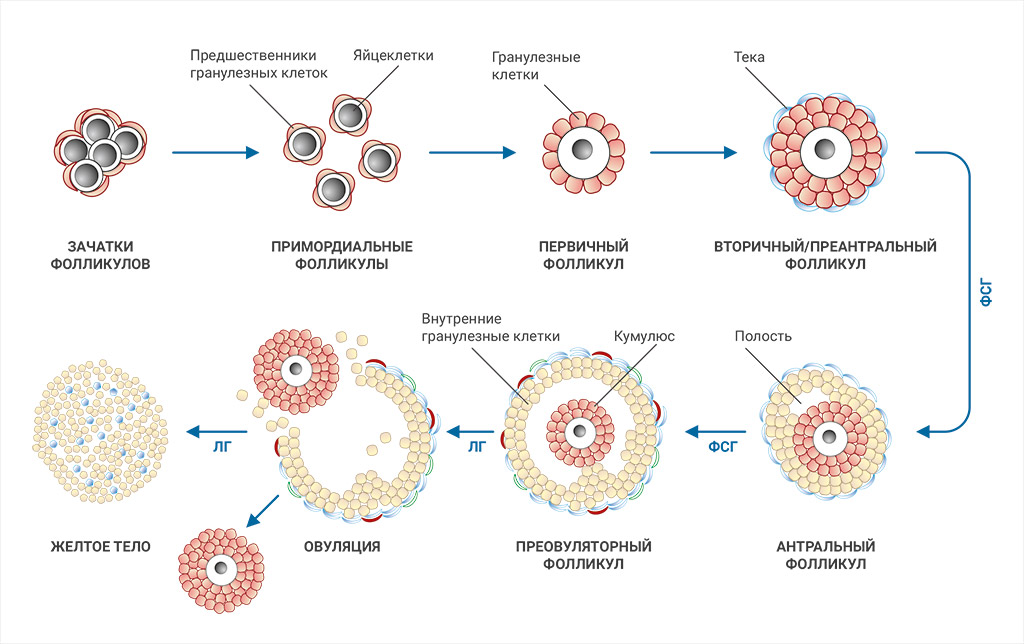
Под действием лютеинизирующего гормона клетки теки «с нуля» из холестерина вырабатывают андрогены (мужские половые гормоны). Формирующиеся андрогены переходят во внутренний слой фолликула – гранулезу. Под действием фолликулостимулирующего гормона (ФСГ) андрогены превращаются в эстрадиол.
Поэтому очень важно в среднюю фолликулярную фазу, на 9 день цикла, посмотреть на два показателя доминантного фолликула – эстрадиол и андрогенный профиль.
Андрогены у женщин
В идеале, мы должны увидеть нормальное количество андрогенов. Т.к. низкое количество может говорить о недостаточной функции доминантного фолликула, а высокое – то есть гиперандрогения - может быть симптомом таких состояний, как синдром поликистозных яичников; адреногенитальный синдром; опухоли, синтезирующей андрогены.
Тестостерон – основной андрогенный гормон. Но чтобы диагностировать гиперандрогению недостаточно анализа только на уровень тестостерона. Необходимо посмотреть целый спектр андрогенных гормонов, т.к. нормальное количество тестостерона еще не говорит о том, что остальные андрогены в норме.
Андростендион – гормон-предшественник тестостерона и эстрона со слабой андрогенной активностью. Андростендион продуцируется как в надпочечниках, так и в яичниках.
17-ОН-прогестерон - стероид, синтезирующийся в надпочечниках, яичниках и плаценте.
Дегидроэпиандростерон-сульфат вырабатывается в коре надпочечников, поэтому используется для определения источника гиперандрогении.
SHBG и альбумин – белки, связывающие половые стероиды. Используются для точного расчета индексов, свободного и биодоступного тестостерона.
Кортизол - стероидный гормон коры надпочечников; наиболее активный из глюкокортикоидных гормонов. То есть каждый из гормонов «андрогенного профиля» исследуется с определенной целью.
Когда доминантный фолликул лопается, из него выходит яйцеклетка. Она попадает в брюшную полость. На месте лопнувшего доминантного фолликула внутри яичника образуется новая структура, которая называется желтое тело. То есть происходит процесс лютеинизации (luteus – желтый по латыни). Желтое тело обеспечивает так называемую секреторную трансформацию эндометрия. Оно достигает своего пика примерно к 6-7 дню после овуляции. Это как раз тот срок, когда в слизистой оболочке матки происходит очень важный процесс – имплантация эмбриона.
Итак, в первую фазу цикла работает доминантный фолликул; во вторую фазу цикла – желтое тело.
Эстрадиол имеет два пика: один пик ближе к сроку овуляции; второй пик – в фазу пика желтого тела, когда наступает 20-21 день цикла. Это тот момент, когда при продолжительности менструального цикла 28 дней, продукция прогестерона и эстрадиола достигает своего пика. То есть во вторую фазу цикла по этим двум гормонам, прогестерону и эстрадиолу, сданным на 21-22 дни цикла, мы оцениваем качество уже произошедшей овуляции.
Тестостерон: общий, биодоступный, свободный
Тестостерон является главным гормоном-андрогеном, который отвечает за развитие мужских половых органов и вторичных половых признаков по мужскому типу, а также регулирует сперматогенез. В женском организме тестостерон является предшественником эстрогена. Также тестостерон оказывает анаболическое действие в организме обоих полов и влияет на поведение.
У мужчин тестостерон секретируется так называемыми клетками Лейдига – специальными клетками яичек. У женщин репродуктивного возраста основным источником тестостерона являются яичники. После менопаузы выработка тестостерона яичниками значительно снижается. У обоих полов некоторое количество тестостерона вырабатывается надпочечниками. Синтез тестостерона в семенниках и яичниках реализуется посредством активации гипоталамо-гипофизарной оси, ведущую роль в которой играет лютеинизирующий гормон (ЛГ) и в меньшей степени ингибины и активины.
Тестостерон в организме представлен тремя основными фракциями. Большая часть тестостерона циркулирует в кровеносном русле в связанном состоянии со специальным белком-переносчиком – глобулином, связывающим половые гормоны (SHBG). Часть тестостерона связана с белком альбумином. И лишь около 2% находится в свободном, не связанном с белками, виде. При этом биологически активными являются две фракции: связанный с альбумином тестостерон и тестостерон свободный. Сумма этих фракций получила название биодоступный тестостерон, а все три фракции образуют тестостерон общий.
Обычно уровни биодоступного и свободного тестостерона соответствуют общему уровню тестостерона. Однако ряд состояний (заболевания щитовидной железы, заболевания печени, беременность) и некоторые лекарственные препараты (прием эстрогенов, анаболических стероидов, противосудорожных препаратов) могут изменять уровень SHBG, тем самым изменяя концентрацию общего тестостерона, не влияя на уровень тестостерона свободного или биодоступного. Поэтому для полноценной оценки андрогенного статуса каждая фракция рассчитывается отдельно по своим формулам.
Андрогенный профиль. Мультилигандная модель
Андрогены и эстрогены присутствуют в двух формах — свободной и связанной с транспортными белками. На организм оказывает действие свободная фракция.
При этом один и тот же белок может связывать разные гормоны, а один гормон связывается разными белками.
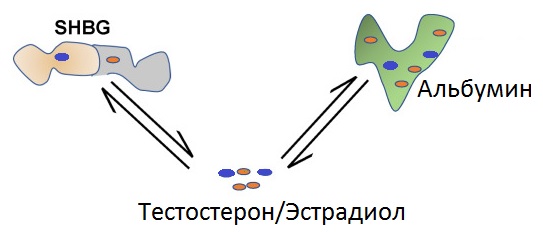
Зная, как происходит связывание каждого гормона с белками и концентрацию каждого из них, мы можем получить так называемую мультилигандную математическую систему, которая позволяет описать в каждый конкретный момент времени фракции того или иного свободного гормона.
Изменения концентрации гормонов, которые конкурируют за связывание с белками, будет влиять на свободную концентрацию других гормонов и, соответственно влиять на то, как будут соотноситься показатели в каждую конкретную временную точку времени.
Мультилигандная система позволяет получить гораздо более интересную информацию о том, что происходит внутри гормонального фона организма.
Подробно про андрогены и эстрогены смотрите в видео:
Как определить состояние овариального резерва
Как уже упоминалось выше, для оценки овариального резерва, помимо ЛГ и ФСГ, оценивается уровень эстрадиола в раннюю фолликулярную фазу цикла, а также уровень антимюллерова гормона (АМГ) и ингибина В. Антимюллеров гормон синтезируется клетками примордиальных фолликулов, то есть тех фолликулов, которые еще не восприимчивы к действию гормонов. АМГ – это единственный гормон, уровень которого можно исследовать в любой день цикла, так как он не подвергается значительным колебаниям, в зависимости от фазы цикла.
Ингибин В синтезируется в гранулезных клетках фолликулов и селективно ингибирует освобождение ФСГ из передней доли гипофиза, обладает паракринным действием в гонадах. При снижении овариального резерва уровень ингибина В фолликулярную фазу цикла снижается раньше, чем уровень эстрадиола и ингибина А, т.е. снижение уровня ингибина В может быть ранним маркером этого состояния. Повышение ингибина В наблюдается при некоторых видах опухолей яичников.
Матка
Матка не является эндокринным органов, то есть не вырабатывает никаких гормонов, но является «мишенью» для ряда половых гормонов.
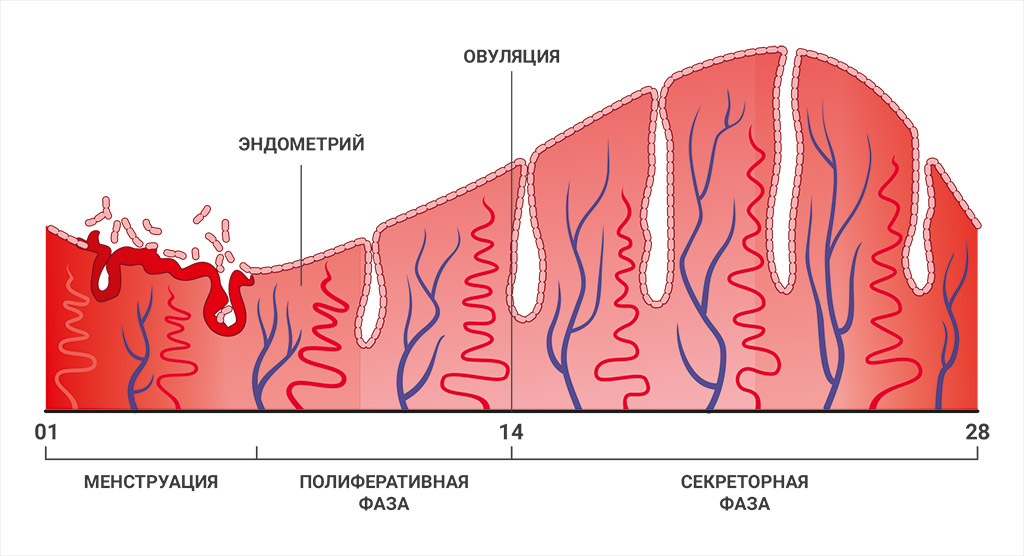
Наряду с циклическими изменениями в яичниках, в матке происходит «маточный цикл», который условно можно разделить на менструацию, пролиферативную и секреторную фазы.
Во время менструации, на фоне низких значений эстрогенов и гонадотропинов, вместе с кровянистыми выделениями отторгается функциональный слой эндометрия.
Затем, благодаря функционированию в яичниках доминантного фолликула, увеличивается концентрация эстрогенов, под влиянием которых начинается пролиферация клеток функционального слоя эндометрия, то есть эндометрий «нарастает».
Рецепторы к прогестерону
После овуляции в яичнике образуется желтое тело, которое начинает вырабатывать прогестерон. Важно, что для того, чтобы прогестерон оказал свое влияние на слизистую оболочку матки, в ней должны быть рецепторы к прогестерону. Их синтез происходит под действием эстрадиола, который выделяется в первую фазу цикла. То есть если в первую фазу цикла доминантный фолликул функционировал неполноценно, был низкий уровень эстрадиола, высока вероятность, что во вторую фазу цикла, мы столкнемся с нечувствительностью к прогестерону, даже при его нормальных уровнях. Именно это может стать причиной неэффективности заместительной терапии прогестероном.
Кроме того, избыточная терапия препаратами прогестерона может сделать эндометрий неспособным к рецепции бластоцисты из-за чрезмерного подавления синтеза рецепторов прогестерона. Поэтому лечение нарушений второй фазы начинается с глубокого гормонального обследования и коррекции первой фазы цикла.
Секреторная фаза
Если эндометрий достаточно восприимчив к влиянию прогестерона, наступает секреторная фаза, то есть подготовка эндометрия к возможной имплантации эмбриона: эпителий гипертрофируется, прекращается его деление, активируются и начинают вырабатывать секрет маточные железы, в цитоплазме накапливаются гликоген и липиды. Слизистая оболочка матки принимает эмбрион, который к этому времени поступает в полость матки. Начиная примерно с 5-го дня цикла после овуляции, происходит погружение эмбриона в слизистую оболочку матки, возникает непосредственный контакт эмбриона и слизистой оболочки матки.
Если имплантации не произошло, то к концу менструального цикла снова уменьшается количество эстрогенов и эндометрий отторгается, то есть наступает менструация.
Принципы гормонального обследования
Принципы гормонального обследования определяются возрастом, характеристиками менструального цикла и задачами, которые нужно решить.
Очень важным является соблюдение правил гормонального обследования:
- Для определения гормональной регуляции менструального цикла определение гормонов в крови проводится строго по дням цикла и по назначению врача.
- Первым днем цикла считается первый день менструации.
- Мажущие выделения, которые могут появиться до или после основной менструации, не считаются первым днем цикла. Обычно это небольшое количество крови, которое может быть коричневого или розоватого цвета. Они могут быть связаны с гормональными изменениями или другими факторами и не являются частью нормальной менструации. Нормальные кровянистые выделения: Это более обильные выделения, которые имеют красный цвет и требуют использования гигиенических средств. Они свидетельствуют о начале менструации.
- При нерегулярном менструальном цикле или длине менструального цикла более или менее 28 дней расчет дней сдачи анализа крови для гормонального обследования должен производить врач акушер-гинеколог.
Общие рекомендации по гормональному обследованию:
- 3-5 день цикла: ЛГ, ФСГ, Пролактин, эстрадиол, ингибин В.
- 8-10 день цикла: эстрадиол, андрогенный профиль (общий тестостерон, SHBG, альбумин - расчет свободного и биодоступного тестостерона, эстрадиол, 17-ОН-прогестерон, кортизол, ДЭА-С, андростендион, андростандиол-глюкуронид).
- 19-21 день цикла: эстрадиол, прогестерон.
- Любой день цикла: АМГ.
Гормональные препараты и сдача анализов
Если вы впервые оцениваете свой гормональный статус, лучше отменить все препараты заранее (перед началом цикла) и возобносить их прием после окончания обследования.
Если вы планируете повторное исследование (для сравнения), то прием препаратов можно не отменять.
Список литературы
- Evaluation of the menstrual cycle and timing of ovulation, Corrine K Welt, MD, https://www.uptodate.com/contents/evaluation-of-the-menstrual-cycle-and-timing-of-ovulation
- Physiology of the normal menstrual cycle, Corrine K Welt, MD, https://www.uptodate.com/contents/physiology-of-the-normal-menstrual-cycle
- Stocco C, Telleria C, Gibori G. The molecular control of corpus luteum formation, function, and regression. Endocr Rev 2007; 28:117.
- Гинекологическая эндокринология и репродуктивная медицина, Штуте Петра, Фон Вольфф Михель, МЕДпресс-информ, 2018
- Эндокринология по Вильямсу, Мелмед Шломо, Полонски Кеннет С., Ларсен П. Рид под ред. Дедова И.И., Мельниченко Г.А., ГЭОТАР-Медиа, 2018 г.




Комментарии
-

Елена
22.07.2023 00:06
Спасибо за интересную статью!
-

Печёрина Екатерина Юрьевна
 Печёрина Екатерина Юрьевна
Заместитель генерального директора по мед. вопросам и контролю качества, врач КДЛ, эмбриолог
Печёрина Екатерина Юрьевна
Заместитель генерального директора по мед. вопросам и контролю качества, врач КДЛ, эмбриолог
Заместитель генерального директора по мед. вопросам и контролю качества, врач КДЛ, эмбриолог 01.08.2023 15:19
Елена, здравствуйте. Спасибо за отклик!
-

Елена
05.08.2023 19:11
Спасибо!
-

Наталья
18.08.2023 23:22
Здравствуйте! Скажите, пожалуйста, не вреден ли приём прогестерона с 16-25 ДЦ при планировании беременности?
-

Дрожжина Анна Игоревна
 Дрожжина Анна Игоревна
Акушер-гинеколог, гинеколог-эндокринолог, репродуктолог, гемостазиолог
Дрожжина Анна Игоревна
Акушер-гинеколог, гинеколог-эндокринолог, репродуктолог, гемостазиолог
Акушер-гинеколог, гинеколог-эндокринолог, репродуктолог, гемостазиолог 07.03.2025 13:26
Здравствуйте, Наталья.
Комментарии 1 - 2 из 6Скажите, пожалуйста, до сдачи анализов на 3-5 день, надо ли (и за сколько часов) прекратить прием Дгэа, а также убихинола , вит. Д, С, В, или это не влияет?
И за сколько часов нужно прекратить прием Дгэа перед сдачей анализов на 9 д.ц.?
Спасибо большое!
Елена
Добавили в статью блок рекомендаций от специалистов ЦИР: "Гормональные препараты и сдача анализов".
Препараты прогестерона абсолютно безопасны как для здоровья женщины, так и для здоровья плода. Схема приема прогестерона при планировании беременности с 16-25 дня цикла допустима в тех случаях, когда имеются показания к его приему (недостаточность лютеиновой фазы, например) при овуляторных циклах и когда менструальный цикл составляет 28 дней, то есть препарат применяется после овуляции. В случае же когда цикл, например длиньше и овуляция происходит позднее, например на 20й день, такая схема уже не подходит и не должна применяться, так как может мешать наступлению беременности. Крайне важно знать, что циклы овуляторные, в противном случае прием прогестерона не имеет никакого смысла.
С уважением, врач акушер-гинеколог ЦИР Дрожжина А.И.
Начало | Пред. | 1 2 3 | След. | Конец