
L-аргинин (L-Arg) -- одна из 20 аминокислот, присутствующих в белках, которые мы каждый день получаем с пищей. Это полунезаменимая аминокислота, которой особенно богаты некоторые продукты, такие как мясо и орехи.
Нужна ли она беременным и когда?
Уважаемые пациенты! С 27 апреля клиника ЦИР на Новокузнецкой НЕ РАБОТАЕТ. Подробнее...
График. Онлайн-консультации. Оплата анализов онлайн. Анализы в другом городе.

Клиники фертильности, акушерства и пренатальной диагностики



L-аргинин (L-Arg) -- одна из 20 аминокислот, присутствующих в белках, которые мы каждый день получаем с пищей. Это полунезаменимая аминокислота, которой особенно богаты некоторые продукты, такие как мясо и орехи.
Нужна ли она беременным и когда?




Сегодня мы поделимся очень показательной историей зарубежных коллег.
Пациентка 35 лет, медсестра, в течение 10 лет планирует беременность. Среди жалоб пациентки - неспецифические желудочно-кишечные симптомы: вздутие живота, в том числе после еды, в течение 12 лет, иногда рвота и стойкая отрыжка.
У пациентки наблюдалась железодефицитная анемия, которая не поддавалась лечению препаратами железа, принимаемыми перорально (через рот).
У нее также были нерегулярный менструальный цикл, олигоменорея, беспокойство, сердцебиение и миалгии. В прошлом был выявлен гипотиреоз (недостаточность функции щитовидной железы), в связи с чем пациентка принимала левотироксин.
На момент этого обращения было проведено 6 неудачных попыток ЭКО.
После того, как пациентке провели полное углубленное обследование, в том числе, биопсию двенадцатиперстной кишки, был подтверждён диагноз целиакии и назначена строгая безглютеновая диета.
Через восемь месяцев после соблюдения строгой безглютеновой диеты пациентка смогла зачать естественным путем! Родился здоровый ребенок.
Важно отметить, что не всегда проявления целиакии будут явными. Порой это будут малозаметные симптомы в общем анализе крови. Но мы всегда помним о наличии генетического маркера, который намекает на возможную целиакию - некоторые аллели HLA.
Благодаря нашему многолетнему опыту работы мы поможем разобраться в сложных случаях бесплодия неясного генеза.
А помощью нашей ЦИРопедии - Вы всегда можете оставаться в теме!
Добрый день, уважаемые читатели!
Хочу поделиться радостью. Совсем недавно руководство клиник ЦИР, идя в ногу со временем, приобрело новый, суперсовременный ультразвуковой аппарат.
Чем же он так хорош, что побудил меня написать о нём отдельный блог?
Во-первых, он элегантно красив и сразу притягивает к себе взгляды. Как сказала одна из наших постоянных клиенток, зайдя в кабинет: «О, у вас новый аппарат! Он похож на… Кадиллак».
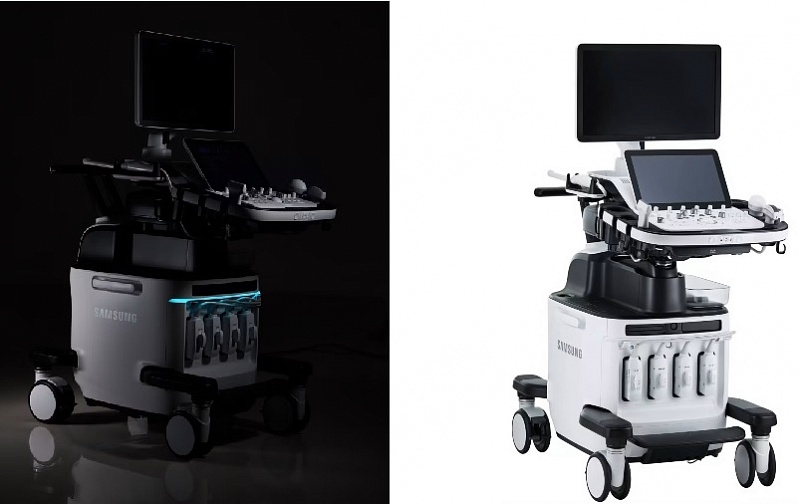
И это правда, но далеко не самое главное.
[P]



Одним из таких анализов является агрегация тромбоцитов с пятью индукторами. В других городах максимум 3-4 индуктора можно набрать.
Агрегация с арахидоновой кислотой — для подбора дозы аспирина. При достаточной дозе агрегация с арахидоновой кислотой тромбоцитов должна быть нулевой.
Мы подбираем дозировку аспирина заранее, а если женщина сейчас не планирует беременность, мы отменяем их, если исходно до приема препаратов аспирина агрегация у неё была нормальная и не требовала приема никаких препаратов.
Мы можем в течение беременности контролировать дозу и по агрегации тромбоцитов с индукторами, и по тромбоцитам.
Поэтому, если в течение беременности по тромбоцитам, по максимальной амплитуде, приходит какое-то большое значение, препараты аспирина будут добавлены.
Так как у нас не было возможности проверить агрегацию тромбоцитов и подобрать дозу данной пациентке, учитывая гомозиготу гена интегрина А2, мы взяли дозу аспирина сразу 150 мг.


Акушер-гинеколог, гемостазиолог ЦИР Марина Сергеевна Фёдорова рассказывает историю пациентки с привычным невынашиванием беременности, завершившуюся рождением малыша.
В феврале 2023 г на прием обратилась пациентка О. 35 лет с проблемой привычного невынашивания беременности в первом триместре. Последняя беременность прервалась месяцем ранее на сроке 5-6 недель, закончившись неполным самопроизвольным выкидышем, проведением вакуум-аспирации. В анамнезе 5 беременностей по одному сценарию: остановка развития, полный/неполный выкидыш (с 2018 по 2022 год), одна внематочная беременность с удаление маточной трубы справа (в 2020 г.). Цитогенетическое исследование материала абортуса проводилось дважды, без выявления нарушений.

Весной 2022 года в ЦИР к Светлане Николаевне Дементьевой обратилась женщина 39 лет с жалобами на отсутствие наступления беременности в течение 3 лет. Ранее беременностей не было, до 36 лет планированием беременности не занималась. Для мужа это второй брак, в первом было трое детей.
До обращения в нашу клинику у женщины было проведено 3 внутриматочных инсеминации и 15 безуспешных подсадок эмбрионов в протоколах ЭКО (безуспешно).
Спойлер: 16-я подсадка эмбриона на момент обследования в нашей клинике впервые закончилась положительным тестом на беременность и рождением детишек.

Недавно на прием к врачу акушеру-гинекологу Дементьевой Светлане Николаевне обратилась пациентка с жалобами на бесплодие и невынашивание беременности после процедуры ЭКО.
В ходе типирования генов HLA выявлена гомозигота по HLA 1 класса– одинаковые гены от отца и матери. Наличие гаплотипа HLA B*14 , DR1-DQ5 говорит о классическом дефекте 21-гидроксилазы, а, следовательно, о таком диагнозе, как «врожденная дисфункция коры надпочечников».
21-гидроксилаза является ферментом, принимающим участие в превращении 17-ОН прогестерона в кортизол (один из гормонов коры надпочечников). В ходе обследования у пациентки выявлено повышение 17-ОН прогестерона в 10 раз выше нормы и снижение уровня кортизола. Это говорит о том, что активности фермента недостаточно для полной переработки одного метаболита в другой. Недостаток кортизола, в свою очередь, приводит к недостатку сил и энергии в организме – возникают слабость, повышенная утомляемость, сонливость, снижается артериальное давление.
Зачастую, в связи с неактивностью фермента и недостаточным синтеза кортизола, накопившиеся излишки 17-ОН прогестерона идут на синтез андрогенов, в связи с чем уровень этих гормонов в организме повышается. Это приводит к развитию признаков андрогении, которые, в первую очередь, проявляются нарушением менструального цикла. Но, как ни странно, у данной пациентки уровень остальных андрогенов в норме, а нарушений менструального цикла она ранее не отмечала.
В настоящий момент у пациентки наблюдается резкое снижение овариального резерва. В возрасте 38 лет уровень АМГ около 0,1, а уровень ФСГ 20-29. Яичники вырабатывают меньше андрогенов, а, следовательно, и меньше эстрадиола. Учитывая, что в настоящий момент все андрогены, кроме 17-ОН прогестерона в норме, можно сделать вывод о том, что женщины с повышенным уровнем андрогенов в молодом возрасте к более старшему возрасту выходят на норму и при этом имеют лучшее соотношение андрогены-эстрогены, уровень эстрогенов у них больше, чем у ровесниц.
По УЗИ у пациентки подтверждена овуляция, толщина эндометрия до 12 мм.
По второму гаплотипу HLA - DR3-DQ2.5 имеется высокий риск аутоиммунных нарушений, в частности непереносимости глютена. При исследовании антител к деаминированным пептидам глиадина их уровень оказался повышенным, что свидетельствует о диагнозе «целиакия». Также, имеются антитела к сахаромицетам в сочетании с наличием эндометриоза.
В операционном анамнезе у пациентки резекции яичников с последующим образованием спаек в брюшной полости. Сильному образованию спаек способствует и наличие гомозиготы РАI-1 4G/4G.
Наличие гаплотипа DR1-DQ5 является риском бесплодия и невынашивания беременности по иммунному фактору, а также акушерского АФС. У пациентки имеется слабое повышение антител к бета-2-гликопротеину-1, что является критерием акушерского АФС.
В настоящий момент ожидаются результаты анализа на мутацию гена CYP-21. В данном случае возможно наступление естественной беременности.

Акушер-гинеколог, гинеколог-эндокринолог, репродуктолог, гемостазиолог

Врач ультразвуковой диагностики

Акушер-гинеколог, гинеколог-эндокринолог, репродуктолог, гемостазиолог