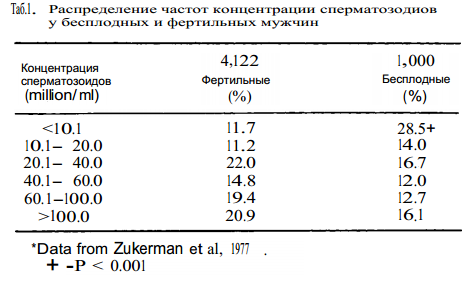
Традиционно считалось, что женщина является главной причиной бесплодия. Однако начиная с 40х годов 20го века в медицинском сообществе постепенно стало укореняться представление о значимости мужского фактора. В ряде ранних работ исследователи пытались оценить распространенность мужского и женского фактора как причины бесплодия( Paulsen, 1974; Behrman and Kistner, 1975; Speroff et al, 1978; Davajan and Israel, 1979). Их приблизительные оценки характеризовали распределение факторов бесплодия среди пар как - 1/3 мужского фактора, 1/3 женского и 1/3 комбинированного фактора. Эти оценки были основаны в большей части на предположениях авторов основанных на их клиническом опыте. В большей части работ, посвященных проблеме бесплодия, исследовался отдельно либо мужской, либо женский фактор, но не пара в целом(Mazer and Israel, 1951; Schirren, 1972; Amelar et al, 1977; Cockett and Urry, 1977; Speroff et al, 1978). Еще в 1941 году Hamblen отметил, что одновременное обследование обоих партнеров является необходимым для полноценного оказания медицинской помощи бесплодной паре, с чем позднее согласились еще ряд исследователей (Tyler and Payne, 1947; Frank, 1950; Turner et a!, 1951; Romberger, 1965). Тем не менее, ни в одной из работ не предоставляется доказательства преимущества одновременного обследования бесплодной пары. В большинстве клиник, бесплодие продолжает рассматриваться как изолированно мужская или женская проблема. Мы предполагаем, что потенциал фертильности конкретной пары является совокупностью этого потенциала обоих членов этой пары, и бесплодный партнер в одной паре, может уже не быть столь бесплодным, в случае если бы недостаток его фертильности компенсировался более высокой фертильностью другого партнера(Steinberger and Steinberger, 1972, Smith et al, 1977a; Steinberger and Rodriguez-Rigau, 1977; Rodnguez-Rigau et al, 1978; Steinberger et al, 1979). Разумеется, такое состояние как перманентная азооспермия однозначно говорит о мужском бесплодии. Во всех остальных случаях классифицировать мужчин как фертильных, субфертильных и бесплодных представляется сложным. В исследованиях больших групп фертильных мужчин концентрация сперматозоидов варьировала от 48 до 107 млн/мл (MacLeod and Gold, 1951; Nelson and Bunge, 1974; Rehan et al, 1975; Smith and Steinberger, 1977) и в среднем составляла (± SD) 78.6 ± 63.3 млн/мл. Таким образом, если предположить, что все мужчины составлявшие исследуемы группы были здоровыми и фертильными, то можно предположить, что среднее нормальное значение концентрации сперматозоидов -78.6 ± 63.3 млн/мл. Однако, довольно высокий показатель стандартной девиации и распределение частот концентрации сперматозоидов фертильных мужчин, говорят о том, что довольно большое число фертильных мужчин имели концентрацию сперматозоидов ниже 20 млн/мл. Таким образом, зачатие возможно и при низкой концентрации сперматозоидов. Тем не менее, низкие концентрации сперматозоидов(менее 20 и даже 10 млн/мл) встречаются значительно чаще у мужчин в бесплодных парах, чем в фертильных(Таб. 1).
При оценке мужской фертильности помимо концентрации сперматозоидов необходимо уделять внимание и такому показателю как процент подвижных сперматозоидов. Содержание более 60% подвижных сперматозоидов рассматривается как нормальное (Amelar et al, 1977; American Fertility Society, 1971; Schirren, 1972).
В недавних исследованиях было показано, что концентрация подвижных сперматозоидов(концентрация сперматозоидов х процент подвижных) имеет большее прогностическое значение относительно частоты беременности, чем концентрация сперматозоидов и процент подвижных сперматозоидов в отдельности, и поэтому этот показатель позволяет лучше оценить мужскую фертильность (Smith et al, 197Th; Marmar et al, 1979).
Еще одним показателем, оцениваемым в рутинной практике является процент форм с нормальной морфологией, а так же распределение по типам дефектов. Предполагалось, что характер дефектов сперматозоидов может дать представление об этиологии заболевания тестикул, которое привело к этой проблеме. Однако, имеющиеся на сегодняшний день данные не позволяют связать тип дефектов с конкретным заболеванием. Например, некоторое время назад было принято считать, что повышение содержания конусообразных сперматозоидов в эякуляте является следствием варикоцеле. В недавнем исследовании этот миф был развеян (Rodriguez-Rigau et al, 1981). За редким исключением процент патологических форм обратно пропорционален концентрации сперматозоидов (Rodriguez-Rigau et al, 1981). После того как было установлено, что после удаления zona pellucida в яйцеклетке хомяка нарушается видовая специфичность в процессе оплодотворения (Yanagimachi et al, 1976), стал использоваться новый метод оценки функциональной полноценности сперматозоидов. Так как после удаления zona pellucida яйцеклетка теряет специфичность связывания с сперматозоидами только своего вида, то сперматозоиды других видов, в том числе и человека, могут проникать в нее. На основе этого феномена был разработан ряд тестов оценки оплодотворяющей способности сперматозоидов по способности пенетрировать оболочку яйцеклетки хомяка освобождённой от zona pellucida (Rogers et al, 1979; Overstreet et al, 1980; Hall, 1981). Это интересная новая техника оценки мужской фертильности, однако, необходимо больше исследований для того, что бы определить ее место в обследовании бесплодных мужчин.
Определение мужского репродуктивного потенциала является сложной задачей, однако, еще более сложной задачей является определение женского потенциала фертильности.
Оценка функциональных возможностей женских половых клеток значительно более сложна по сравнению с мужскими, в первую очередь по причине трудности их забора, и в настоящий момент невозможно в рамках рутинной практики.
Помимо функциональных нарушений гамет, у женщин причиной бесплодия могу являться различные заболевания репродуктивного тракта.
Наше понимание нарушений происходящих на различных уровня женского репродуктивного тракта минимальны. Возможность оценки влияния перитонеальных факторов( спаечного процесса, эндометриоза, инфекции) на женскую фертильность крайне мала.
В данном исследовании мы попытались оценить вклад как мужского, так и женского фактора в снижении потенциала фертильности в паре в целом.
Было разработано 3 экспериментальные модели.
В первой оценивался вклад мужского фактора, во второй женского, в третьей комбинированного.
Оценка мужского фактора
Для оценки влияния мужского фактора использовались две группы пациентов. В группе А потенциал фертильности оценивался с позиции натурального зачатия, в группе В при использовании ВМИ.
Группа А
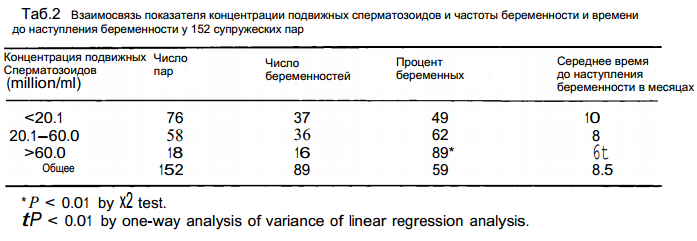
Из группы в 247 пар наблюдавшихся в клинике по вопросу бесплодия были исключены пары в которых у мужчины имела место азооспермия. Пары в которых у женщин имели место цервикальный, маточный, трубный или перитонеальный(эндометриоз, спаечная болезнь, инфекции и т.д.) факторы или овариальная дисфункция так же были исключены. В итоге для исследования были отобраны 152 пары. Средняя продолжительность бесплодия составляла 2 года. Мужчинам в этих парах лечение по поводу бесплодия не проводилось. Оценивались следующие показатели: концентрация подвижных сперматозоидов, частота беременности, время до наступления беременности. Примерно 20% женщин удалось забеременеть до проведения какой-либо терапии. Общая частота беременности в этой группе составила 59%, с средним временем до наступления беременности – 8,5 месяцев. Была выявлена прямая зависимость между концентрацией подвижных сперматозоидов и частотой беременности, и обратная между концентрацией подвижных сперматозоидов и времени до наступления беременности. В парах где мужчины имели концентрацию подвижных сперматозоидов более 60 млн\мл, частота беременности достигала 89%, беременность наступала в среднем в течение 6 месяцев, в то время как в парах, где у мужчин концентрация подвижных сперматозоидов была менее 20 млн\мл беременность наступала в среднем в течение 10 месяцев(Таб. 2). Эти данные говорят о том, что концентрация подвижных сперматозоидов в значительной степени отражает мужскую фертильность, а так же в целом отражает то обстоятельство, что потенциал мужской фертильности это скорее переменная занимающее любое значения от 0 до 100%, нежели состояние абсолютной способности или неспособности зачать ребенка. И, по всей видимости, четко разграничить такие понятия как фертильность, субфертильность и инфертильность невозможно на основе анализа эякулята, и скорее всего не будет возможно на основе каких-либо других анализов. Тем не менее, данные этого исследования говорят о том, что фертильность мужчины значительно снижена при концентрации подвижных сперматозоидов менее 60 млн\мл. Как уже было сказано, только персистирующая азооспермия и тотальная некрозооспермия позволяет характеризовать мужчину как бесплодного.
Группа В
Группа состояла из 77 женщин без выявленных заболеваний репродуктивных органов, которым проводилась внутриматочная инсеминация с донорским эяулятом. 45 женщинам проводилась инсеминация свежим эякулятом и 32 криоконсервированным. Эякулят был забран у мужчин с доказанной фертильностью, таким образом, предполагалось, что в таком случае мужской фактор отсутствовал. Концентрация подвижных сперматозоидов у этих мужчин была выше 60 млн\мл. Криоконсервированный эякулят до заморозки был эквивалентен по качеству, однако после процедуры оттаивания определялось снижение концентрации подвижных сперматозоидов на 50%.
Несмотря на то, что частота беременности после использования криоконсервированного эякулята приблизительно равнялась таковой при использовании свежего (81% vs 87%), время до наступления беременности(число необходимых инсеминаций) было значительно выше в группе с использованием криоконсервированного эякулята. Таким образом, криоконсервацию сперматозоидов можно считать фактором снижения мужской фертильности.
Оценка женского фактора
Для оценки влияния женского фактора была набрана группа из 164 женщин, которым проводилась ВМИ свежим донорским эякулятом. В группу не включали женщин с цервикальным, маточным, трубным и перитонеальным факторами бесплодия. Для оценки овариальной функции определялась длинна цикла и частота овуляций. Любые отклонения от нормального паттерна(регулярности цикла длинны фолликулярной фазы 14 ± 2 и 14 ± 1 лютеиновой фазы) рассматривалось как овуляторная дисфункция. У 58 женщин имелась нормальная овуляторная функция, остальным была назначена терапия по поводу овуляторной дисфункции. В исследование включались лишь те женщины, которые отвечали на лечение. Частота беременности была 73.8% в среднем после 2.9 менструальных цикла. У женщин с нормальной овуляторной функцией частота беременности была значительно выше(87.9%), а число циклов инсеминации (1.9) меньше чем у женщин с нарушением овуляции (66% и 3.6 соответственно).
Эти данные говорят о том, что овуляторная функция оказывает влияние на совокупный репродуктивный потенциал.
Влияние мужским и женским фактора на совокупный потенциал фертильности пары
Для изучения взаимосвязи между этими факторами были отобраны 48 пар. Мужчины в этих прах имели различные показатели концентрации подвижных сперматозоидов, но не было ни одного с азооспермией. У женщин в этих парах отсутствовали цервикальный, маточный, трубный и перитонеальные факторы, но имелись различной степени выраженности нарушения овуляторной функции связанной с гиперандрогенией. Smith и коллеги (1979) продемонстрировали взаимосвязь между уровнем тестостерона плазмы крови и степенью нарушения овариальной функции, по этой причине именно женщины с таким типом нарушения были взяты для исследования. Более того, частота беременности у женщин с гиперандрогенией напрямую зависит от степени снижения уровня тестостерона(Steinberger et al, 1979).
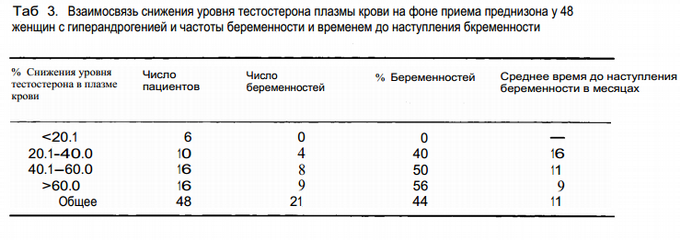
Поэтому в нашем исследовании мы использовали степень снижения уровня тестостерона в плазме крови как индекс женского потенциала фертильности. Средний уровень тестостерона до лечения составлял 64.5 ng% (референсное значение для нашей лаборатории 29.3 ± 1.5 ng%). После терапии преднизоном средняя концентрация тестостерона в крови составляла 29.5ng% и отмечалось значительное улучшение овуляторной функции. Частота беременности составляла 44% с средним временем до достижения беременности 11 месяцев. Была выявлена прямая взаимосвязь между степенью снижения уровня тестостерона и частотой беременности и обратная между степенью снижения уровня тестостерона и временем до наступления беременности. Интересным фактом, однако, является то, что ни одной беременности не наступило у женщин со снижением уровня тестостерона плазмы крови менее чем на 20% от исходного значения(Tаб. 3).
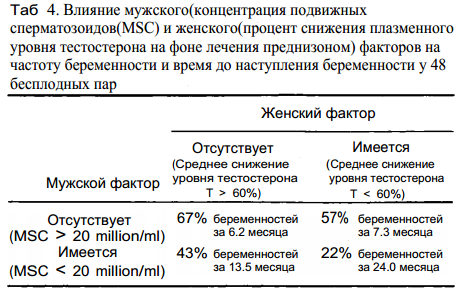
Взаимосвязь мужского и женского потенциала фертильности оценивалась по частоте беременности и времени до наступления беременности(Taб 4).
В присутствии выраженного мужского и женского фактора (концентрация подвижных сперматозоидов < 20 млн\мл и снижении уровня тестостерона у женщины менее чем на 60%) частота беременности составляла лишь 22%, в то время как в парах со незначительной степенью нарушения фертильности(концентрация подвижных сперматозоидов > 20 млн\мл, снижения тестостерона > 60%) частота беременности составляла 67%. В парах с тяжелым нарушением фертильности лишь у одного из партнеров частоты беременности занимали промежуточное значение между частотами указанными выше.
Сходная, но более выраженная взаимосвязь наблюдалась при оценке времени до наступления беременности. В парах с тяжелыми нарушениями фертильности у обоих партнеров среднее время до наступления беременности составляло 24 месяца, в то время как в парах с незначительным снижением фертильности среднее время до наступления беременности равнялось 6.2 месяцев. В парах, где только у одного партнера имелось выраженное снижение фертильности, время до наступления беременности занимало промежуточное значение между временем указанным выше.
Еще в 1972 году предполагалось, что способность пары зачать ребенка зависит от потенциала фертильности обоих членов супружеской пары(Steinberger and Steinberger, 1972). Данные полученные в нашем исследовании подтверждают эти предположения.
Определенный синергизм наблюдается при взаимодействии фертильности обоих партнеров, нежели их суммирование.
В группах, где у обоих партнеров имелось незначительное снижение фертильности, частота беременности равнялась 67%, а время до наступления беременности 6.2 менструальных цикла. В группе с тяжелым женским фактором, но не мужским, частота беременности была равна 57%(снижение на 10%), а время необходимое до наступления зачатия 7.3 месяца(больше на 1.1 месяца). В группе с тяжелым мужским фактором, но не женским, частота беременности равнялась 43%(снижение на 24%), а время необходимое до наступления беременности 13.5 месяцев(больше на 7.3 месяца). Если бы взаимодействие между потенциалами фертильности обоих партнеров характеризовалось их суммированием, то 34%(24 + 10) снижение частоты беременности наблюдалось бы при наличии тяжелого снижения фертильности, как с мужской, так и с женской стороны. В действительности, наблюдалось более высокое снижение в 45%. Так же, теоретически, время до наступления беременности должно было бы увеличиться на 8.4 месяца (7.3 + 1.1), но , в действительности, увеличилось на 17.8 месяцев, более чем в два раза больше ожидаемого.
Эти теоретические соображения отражены на рисунке 1. Мужской потенциал фертильности отображен на абсциссе, а женский на ординате.
Середина линии соединяющей максимальный показатель потенциала мужской и женской фертильности в 100% может рассматриваться как минимальное время до наступления беременности(число циклов овуляции). 0 по оси абсцисс и ординат обозначает 0% фертильности или абсолютное бесплодие у обоих партнеров и может соответствовать бесконечному времени до наступления беременности. Точки на линии соединяющей 0 по оси абсцисс и ординат и середину линии соединяющей максимальный показатель потенциала мужской и женской фертильности в 100% отражает теоретическое число овуляторных циклов необходимых для наступления беременности с потенциалом фертильности варьирующим от 0 до 100%(Рис.1).
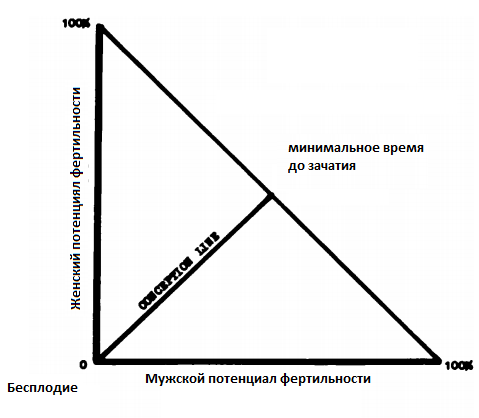
Рис.1 Диаграмма теоретического влияния женского и мужского потенциала фертильности на фертильность супружеской пары в целом.
Если предположить, что у женщины нет никаких факторов снижающих фертильность, наличие нормальной овуляции каждый месяц в течение 12 месяцев может быть ассоциирована с 100% потенциалом фертильности. Поэтому менее чем 12 нормальных овуляций в году может обозначать снижение потенциала фертильности менее 100%.
Имеющиеся данные говорят о том, что концентрация подвижных сперматозоидов в 60 млн\мл представляет оптимальный потенциал фертильности для мужчины(разумеется в случае если сперматозоиды не только подвижны но и способны оплодотворить яйцеклетку) , абсцисса отражает потенциал фертильности в виде шкалы от 0 до 60.
В группе, где производилась оценка женского фактора на совокупный потенциал фертильности пары, женщины не имели трубного, маточного, цервикального и перитонеальных факторов и имели нормальную овуляцию. Им производилась ВМИ эякулятом с концентрацией подвижных сперматозоидов более 60 млн\мл. Поэтому можно считать, что совокупный потенциал фертильности в этих парах был равен 100%. Среднее количество циклов до наступления беременности в этих парах составило 1.9 циклов. Это значение отмечено как середина линии связывающей максимальный показатель потенциала мужской и женской фертильности. Таким образом, этот показатель разделяет время наступления беременности от 1.9 циклов до бесконечности, с количеством циклов необходимых до достижения беременности находящихся в пределах от 1.9 циклов до бесконечности(Рис 2).
С помощью данного графика можно рассмотреть теоретический случай(Рис 2).
Если взять пару в которой у мужчины с концентрацией подвижных сперматозоидов в 30 млн\мл и женщину с 4 нормальными овуляциями в году, можно начертить линию которая пересечет «линию зачатия в точке Х». Точка Х определяет среднее количество циклов необходимое для зачатия в данной паре, или потенциал фертильности данной пары. Мы знаем, что этот показатель должен быть более 1.9. Если удается повысить потенциал женской фертильности до 100% (12 нормальных овуляций в год), в такой ситуации потенциал фертильности пары будет более 1.9, но менее Х. Если в этой паре удается повысить потенциал мужской фертильности до 100% то совокупный потенциал фертильности пары должен приближаться к 1.9.
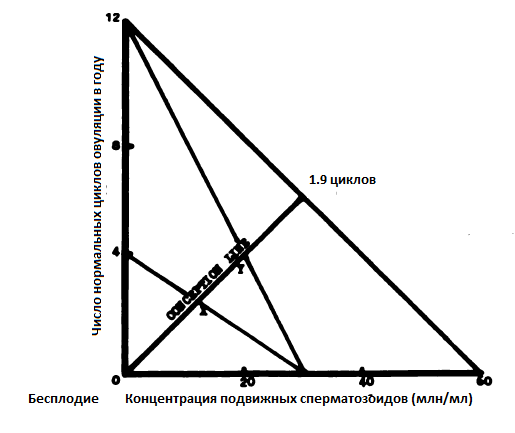
Рис.2 Взаимодействие мужского и женского потенциала фертильности воображаемой пары с наличием как мужского, так и женского фактора(объяснение в тексте).
Бесплодие было и остается сложной медицинской задачей. Ранее предполагалось, что фертильность супружеской пары зависит от фертильности обоих партнеров в отдельности, однако, исследований которые бы изучали потенциал фертильности отдельно мужчины и женщины, а так же их взаимное влияние на совокупный потенциал фертильности пары не проводилось. По нашим данным это первое такое исследование.
В целом данные исследований показывают, что спермограмма дает лишь относительную оценку мужской фертильности и не позволяет четко классифицировать мужчин как фертильных, субфертильных и инфертильных.
С определенностью можно классифицировать мужчин как бесплодных(тех у кого имеет место азооспермия и тотальная некрозооспермия) и не бесплодных(всех остальных).
Определенно, это так же можно экстраполировать и на женский фактор.
Таким образом, потенциал фертильности конкретной супружеской пары является результирующей сложного взаимодействия потенциалов фертильности обоих партнеров. Это взаимодействие, по всей видимости, характеризуется синергией.