В малом тазу у женщины находятся такие органы, как (пойдём от крестца к лонному сочленению): прямая кишка, влагалище, матка, маточные трубы, яичники и мочевой пузырь. Кроме того в малом тазу расположены крестцовые чревные нервы, артерии и вены кровоснабжающие и иннервирующие все эти органы.
Так вот, протокол "УЗИ ОМТ" из всего этого включает в себя только: описание матки, яичников, маточных труб в случае их расширения за счёт патологического содержимого и вен органов малого таза в случае их варикозного расширения. Так же в описание войдут все найденные во время исследования кисты и новообразования в малом тазу.
УЗИ ОМТ в большинстве случаев проводится влагалищным датчиком, так как это значительно облегчает доступ к органам и улучшает качество диагностики. На датчик наносится гель, одевается презерватив для УЗИ и, т.к. он не имеет смазки, снаружи наносится небольшое количество геля.
Многие женщины считают, что нельзя сдавать гинекологические мазки после УЗИ, т.к. гель может повлиять на результат. На самом деле это не так, в геле нет ни лейкоцитов, ни специфичной для влагалища микрофлоры и он никак не может изменить результат мазка на флору влагалища. Не рекомендуется проведение УЗИ влагалищным датчиком за сутки перед мазком на цитологию.
Датчик вводится во влагалище до соприкосновения с шейкой матки, таким образом, сами стенки влагалища остаются за полем нашего зрения и их описание не входит в протокол. Иногда, в процессе введения датчика можно увидеть кисту влагалища, но при больших её размерах она хорошо видна гинекологу во время осмотра, а при маленьких, когда гинеколог её не видит и вас ничего не беспокоит, не требуется и ни какого лечения.
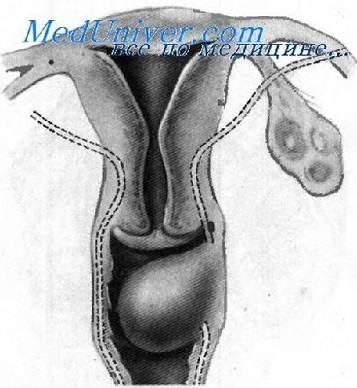
Далее идёт оценка размеров и строения матки. Отдельно описывается шейка матки, хотя чёткая граница между телом матки и шейкой видна далеко не у всех женщин.
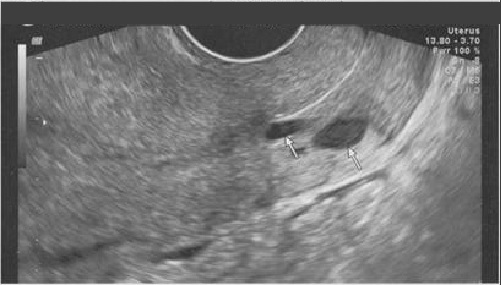 Эндоцервикальные железы (еще известные как Наботовы) вырабатывают специальную слизь для цервикального канала. Закупорка их с нарушением оттока, приводит к развитию кист за счёт расширения просвета желез продолжающих вырабатывать слизь, которой нет выхода. Их величина может варьировать от пары миллиметров до 1-2 сантиметров в диаметре.
Эндоцервикальные железы (еще известные как Наботовы) вырабатывают специальную слизь для цервикального канала. Закупорка их с нарушением оттока, приводит к развитию кист за счёт расширения просвета желез продолжающих вырабатывать слизь, которой нет выхода. Их величина может варьировать от пары миллиметров до 1-2 сантиметров в диаметре. Наличие кист эндоцервикса для женщины проходит бессимптомно. Они не доставляют какого-либо беспокойства и, как правило, не требуют какого либо лечения. Но при достижении своих размеров около 1 см, они могут деформировать цервикальный канал вплоть до закупорки. Это может проявляться болезненными месячными, а также мешать наступлению беременности.
Конечно, кисты — это не единственное заболевание шейки, которое можно диагностировать с помощью УЗИ. Встречаются и полипы цервикального канала, и довольно редкие миомы шейки, эндометриоз, удвоение шейки матки, существуют хоть и не специфические, но всё-таки эхо-признаки рака шейки матки начиная со стадии IB1.
Патологии эпителия шейки матки и ранние стадии рака шейки матки на УЗИ не видны, их диагностика — задача гинеколога, а методы диагностики — кольпоскопия, мазки на цитологию и биопсия.
Шейка матки плавно переходит в тело матки и, далее, дно матки. В теле матки самыми частыми диагнозами будут миома матки и внутренний эндометриоз.
Миома матки (комикс позаимствован мной на сайте http://www.embolization.ru/komiks-o-miome )







Но если серьёзно, то на самом деле, есть свои показания и противопоказания для простого наблюдения с помощью УЗИ раз в полгода-год, для хирургического лечения и для ЭМА.
Несмотря на высокую эффективность эмболизации маточных артерий (ЭМА) в лечении миомы матки, имеется ряд вопросов, которые должны быть подвергнуты дискуссии и требуют обсуждения как гинекологами, так и эндоваскулярными хирургами. В настоящее время четко не определены показания и противопоказания при выборе этого метода лечения миомы матки, а также недостаточно оценены отдаленные результаты. Остаются малоизученными функция яичников, фертильность после эмболизации маточных артерий (ЭМА), не определены возрастные критерии для проведения операции, особенно для пациенток юного и раннего репродуктивного возраста. Обсуждению подлежат также выбор эмболизирующих веществ, технические особенности проведения катетеров при различных типах кровоснабжения и топографии миоматозных узлов.
Если миоматозный узел небольших размеров (3-5см) не имеет клинических проявлений и нет быстрого роста узла (увеличение размеров на 50% за 6 месяцев) при динамическом наблюдении, то проще и безопаснее такую миому наблюдать и никак не лечить. С наступлением менопаузы многие миоматозные узлы подвергаются регрессу.
В отличие от доброкачественной миомы, миосаркома - это злокачественная опухоль, развивающаяся из мышечной ткани. Отличить во время УЗИ с первого раза небольшую миосаркому от миомы очень проблематично, но для злокачественного образования характерны быстрый рост узла и гиперваскуляризация в режиме ЦДК с низкорезистентным типом кровотока. К счастью, миосаркома это очень редкое заболевание.
Эндометриоз — опухолевый патологический процесс, при котором за пределами полости матки происходит доброкачественное разрастание ткани, по морфологическим и функциональным свойствам аналогичной эндометрию.
Эндометриоз — единственное заболевание, при котором доброкачественный пролиферативный процесс поражает неизмененную ткань соседних органов. Характерными чертами эндометриоза являются способность к инфильтративному росту, отсутствие выраженной капсулы вокруг эндометриоидного очага (за исключением эндометриоидных кист), возможность метастазирования в отдаленные органы. Тяжесть заболевания, неоднозначность тактических подходов и отсутствие патогенетических методов лечения предопределили интерес многих отечественных и мировых исследователей к всестороннему изучению данного заболевания, однако, несмотря на многочисленные изыскания, результаты остаются неудовлетворительными.
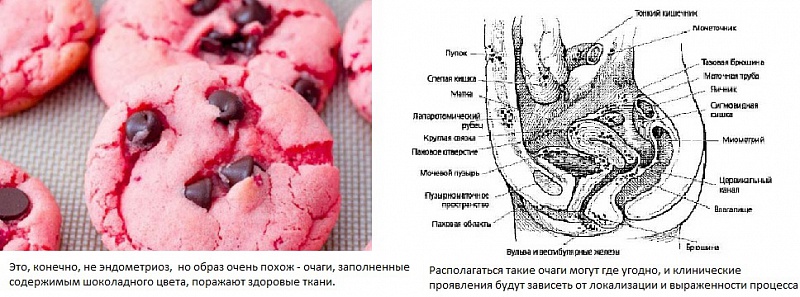
Классификация эндометриоза
В зависимости от локализации эндометриоидных гетеротопий эндометриоз подразделяют на генитальный и экстрагенитальный. Генитальный эндометриоз может быть локализован в миометрии, тогда его называют внутренним эндометриозом или аденомиозом, а также на брюшине, яичниках, в прямокишечно-маточном углублении, ректовагинальной перегородке, шейке матки, во влагалище и на промежности - такую локализацию очагов называют называют наружным генитальным эндометриозом.
Экстрагенитальный эндометриоз топографически не связан с тканями и органами репродуктивной системы и включает органы брюшной полости (аппендикс, прямая кишка, сигмовидная и ободочная кишки, тонкая кишка, грыжевые мешки), легкие и плевральную полость, кожу (эпизиотомия и другие послеоперационные рубцы), паховую область, конечности, пупок, лимфатические узлы, нервы и головной мозг.
За последние годы выполнено 3 масштабных международных исследования под эгидой WERF (World Endometriosis Research Founadation), по результатам которых получены следующие данные: до 17% женщин от всей исследуемой популяции сообщили о наличии или подозрении на эндометриоз. Средний возраст постановки диагноза – 28 лет, средняя продолжительность от момента появления симптомов до постановки диагноза – 6.1 года. Проявление эндометриоза болевым синдромом выявлено у 65% пациенток, до 1/3 пациентки имели эндометриоз-ассоциированное бесплодие и снижение производительности труда отметили до 38% женщин.
Но есть одна проблема. Практически все клинические проявления, которые беспокоят женщину, связаны с наружным эндометриозом, который я, как врач УЗИ, не могу диагностировать, если не считать эндометриоидные кисты яичников. А эндометриоз, который ставят чуть не каждой второй женщине на УЗИ - это внутренний эндометриоз, который относительно безобиден и в большинстве случаев не требует лечения.
При аденомиозе тело матки увеличивается в размерах, приобретает шаровидную форму, показатель отношения длины к толщине тела матки увеличивается до 1-1,1. Возможно, неравномерное увеличение толщины стенок за счёт поражения преимущественно одной из них, строение миометрия приобретает неоднородную структуру за счёт множественных линейных гиперэхогенных включений, а так же кистозных включений анэхогенной и гипоэхогенной эхоструктуры различных размеров.
Помимо этого существуют различные аномалии строения матки, такие как двурогая матка, полное удвоение матки, внутриматочная перегородка, однорогая матка, гипоплазия матки, агенезия матки. Довольно частой особенностью развитие матки является седловидная форма полости матки, когда дно матки не выпуклое, а, наоборот, вогнуто внутрь в форме седла. Такая особенность не связана с какими-то проблемами ни вне беременности, ни вовремя.
Эндометрий - внутренняя слизистая оболочка тела матки, выстилающая полость матки. В первую и во вторую фазы менструального цикла ультразвуковая картина эндометрия отличается. Во время менструации (самое начало первой фазы) в полости матки помимо эндометрия есть ещё и жидкая кровь и сгустки, что создаёт совершенно неоднородную картину, в которой крайне сложно разглядеть какие-либо изменения. Это самое неблагоприятное время для оценки строения эндометрия. В заключении будет написано, что УЗ-картина соответствует фазе десквамации и рекомендовано контрольное УЗИ на 5-7 день цикла.
У большинства женщин к этому времени менструация уже заканчивается и эндометрий, находясь в фазе ранней пролиферации имеет относительно низкую эхогенность и однородную эхоструктуру. Толщина колеблется в пределах 3-6 мм, составляя в среднем 5 мм. В центре М-эхо уже в этот период может определяться гиперэхогенная тонкая линия, представляющая границу соприкосновения переднего и заднего листков эндометрия.
Был со мной такой случай, когда пациентка увидев в протоколе слово М-эхо, пожаловалась акушеру-гинекологу, что "узист у меня там какой-то мох нашёл, и что теперь с этим делать?"
М-эхо - это ультразвуковой сигнал, отраженный от срединно расположенных структур. Есть М-эхо головного мозга, а есть М-эхо матки. Говоря о толщине М-эхо матки, имеем в виду расстояние от передней стенки полости матки до её задней стенки.
Наиболее частая патология эндометрия, диагностируемая с помощью УЗИ - это гиперпластические процессы эндометрия (ГПЭ). Различают диффузную и очаговую, простую и полиповидную ГПЭ. Однако большинство морфологов не видят между ними принципиальной разницы. По классификации Международной ассоциации патоморфологов ГПЭ разделяется на гиперплазию без клеточной атипии и гиперплазию с клеточной атипией, что имеет значение для тактики ведения пациентки. Эхография не определяет морфологическую структуру патологического процесса в эндометрии.
Диагностика ГПЭ при УЗИ основывается на выявлении увеличенного в передне-заднем размере срединного маточного эха (М-эхо) с повышенной акустической плотностью, либо округлого гиперэхогенного образования с чёткими контурами (полип эндометрия). У менструирующих женщин толщина М-эхо на 5-7 день цикла в норме не превышает 10мм. Иногда ГПЭ можно предположить и при нормальной толщине М-эхо, на основании несоответствия эхоструктуры эндометрия 1-й фазе цикла и неоднородности его строения.
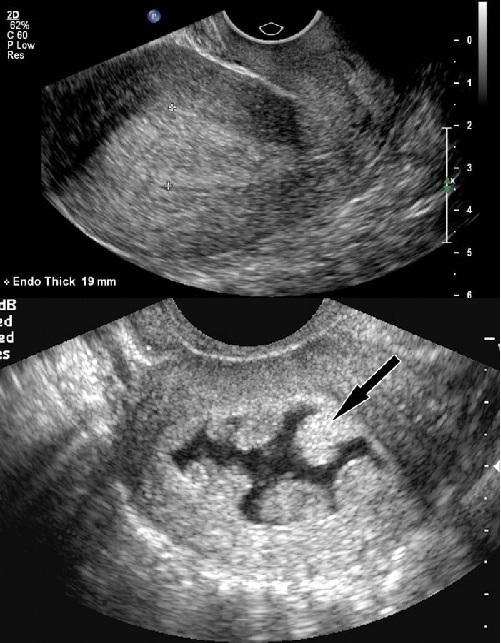
В фазу средней секреции (19-23 дни) эндометрий достигает максимальной толщины - в среднем 14 мм (колебания 10-18 мм). Эхогенность повышается, гиперэхогенная линия в центре визуализируется плохо. На этом фоне довольно проблематично разглядеть признаки ГПЭ. Поэтому УЗИ ОМТ во вторую фазу цикла менее информативно в плане диагностики патологии эндометрия, за исключением случаев, когда необходимо исключить как раз противоположное состояние — истончение эндометрия. К дню овуляции и во вторую фазу цикла для нормальной имплантации яйцеклетки необходимая толщина М-эхо 7мм и более.
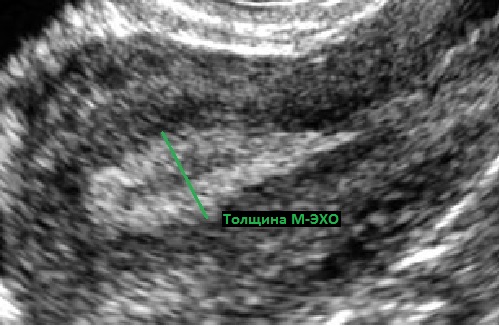
Полость матки в постменопаузе представляет из себя М-эхо в виде тонкой гиперэхогенной линии толщиной 1-2 мм. Допустимой верхней границей нормы в постменопаузе следует считать толщину М-эхо не более 4-5 мм.
Определённые сложности существуют с УЗ диагностикой хронического эндометрита. Не существует достоверных эхографических различий между хроническим эндометритом и другой патологией эндометрия, в том числе и ГПЭ, и истончением эндометрия на фоне гормональных изменений. Возможна УЗ диагностика внутриматочных синехий - спаек между стенками полости матки, толщиной 1-3 мм, возникающих в результате воспалительной реакции, чаще после травмы эндометрия (роды, выскабливания, аборты).
Маточные трубы.
Неизменённые маточные трубы во время УЗИ не визуализируются, точнее, сливаются с окружающими их тканями и сосудисто-нервным пучком.
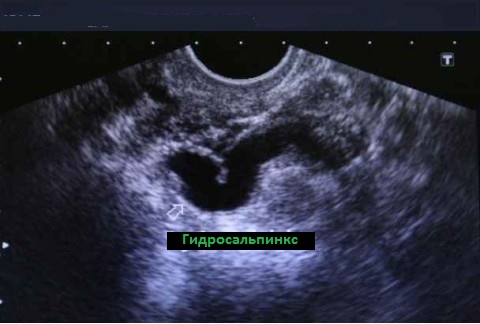
В случае скопления в трубе какого-либо содержимого, она расширяется и рядом с маткой можно увидеть веретенообразное образование различных размеров с чёткими ровными стенками и ан(гипо) эхогенным содержимым.
Наиболее частым диагнозом, который часто не имеет клинических проявлений, будет гидросальпинкс, когда по причине однажды перенесенного воспалительного процесса или эндометриоза происходит закрытие просветов трубы, в ней скапливается вырабатываемый в норме секрет и стенки постепенно растягиваются. Так как этот процесс длительный и постепенный, то обычно никаких болезненных ощущений женщина не испытывает, но при этом поражению подвергаются все отделы и слои маточных труб с той или иной степенью их выраженности, погибают ворсинки слизистой, помимо этого мышечная оболочка утрачивает способность к свойственному ей сокращению. В связи с этим, достаточно спорной является целесообразность операций по восстановлению проходимости маточных труб при гидросальпинксе.
Помимо обычного секрета в трубе может скапливаться кровь при внематочной беременности, а также воспалительный эксудат или гной при сальпингите. При этих состояния растяжение стенки маточной трубы происходит быстро, что вызывает довольно сильные боли.
Яичники
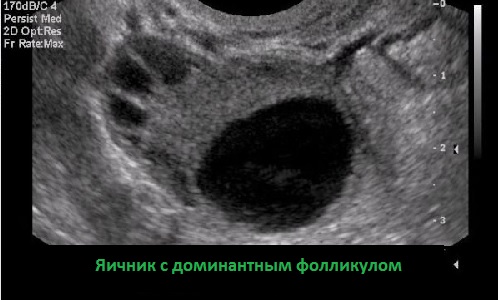
Очень сложный парный орган женщины, который постоянно меняется в размерах, форме и эхоструктуре. До наступления менопаузы в яичниках идёт непрерывный процесс фолликулогенеза и выработки половых гормонов. Представьте себе закипающий в кастрюле бульон или пену в ванной, когда образуются всё новые и новые пузырьки, некоторые вырастают побольше и лопаются, часть опадает, едва появившись, а иногда пузырёк раздувается до неприличных размеров и явно выделяется на фоне остальных. В чём-то похожая картина, только гораздо медленнее и в меньших масштабах происходит в яичниках. Примордиальные фолликулы вырастают до преантральных. Затем в них появляется полость, они называются антральными, и при размерах 2 -10 мм их можно увидеть с помощью УЗИ и посчитать с целью оценки овариального резерва, 1-2 доминантных фолликула продолжают расти, вырастают примерно до 20-30 мм и лопаются — этот момент называется овуляция.
Содержащаяся в доминантном фолликуле яйцеклетка отправляется в своё путешествие по маточной трубе, а на месте лопнувшего фолликула образуется новая железа — жёлтое тело.
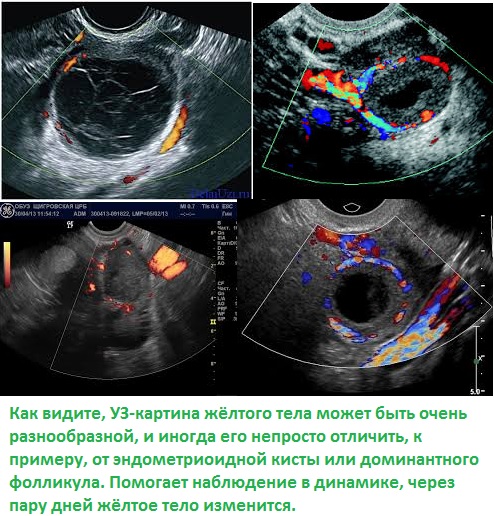
В зависимости от дня цикла, в который проводится УЗИ ОМТ, мы можем увидеть совершенно разные яичники и совершенно по разному интерпретировать одну и ту же, казалось бы, картину. Например. 13-15 день цикла, в одном из яичников некое округлое анэхогенное включение диаметром 23 мм. Это хорошо? С большой долей вероятности — это отлично, мы видим доминантный фолликул и сегодня-завтра произойдёт овуляция. Но точно такое же включение на 5-й день цикла уже не может расцениваться, как доминантный фолликул. Это какая-то киста, за которой нужно понаблюдать. Может она просто исчезнет или сначала быстро вырастет, а потом начнёт сдуваться, тогда мы назовём её ретенционным изменением, которые совсем нередко образуются и бесследно исчезают в организме женщины. Фолликул или жёлтое тело, диаметр которого превышает 30мм, уже считается ретенционным изменением.
А может образование так и будет определяться из цикла в цикл, постепенно увеличиваясь в размерах. Тогда его лучше удалить, так как никогда не знаешь наверняка к какой именно из разнообразных кист, кистом и недоброкачественных образований оно относится, это уже задача гистологического исследования.
С определённой долей уверенности во время УЗИ можно говорить об эндометриоидных кистах, тератомах, фолликулярных кистах и кистах жёлтого тела, но и то, понаблюдав за ними на протяжении пары циклов.
ПОКАЗАНИЯ К ОПЕРАТИВНОМУ УДАЛЕНИЮ ОБРАЗОВАНИЯ ЯИЧНИКА
• Любое образование в яичнике (опухоль, киста), существующее в течение 3-х месяцев и не подвергшееся обратному развитию самостоятельно или под действием гормональной или противовоспалительной терапии.
• Опухоль или киста, которые появились в период менопаузы.
• Развитие осложнений: «перекрута» ножки кисты, кровоизлияния в кисту, разрыва кисты, нагноения кисты.
• Подозрение на злокачественность процесса.
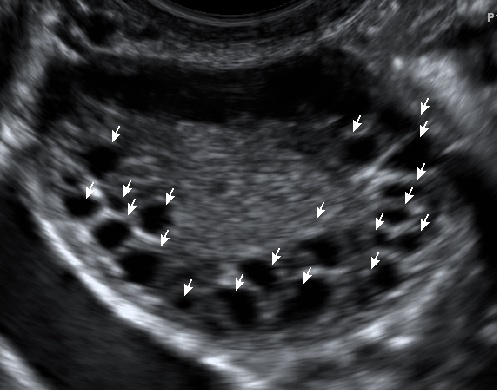
Мультифолликулярные яичники
Многие женщины, проходящие лечение по поводу бесплодия или нерегулярного менструального цикла, сталкивались с диагнозом мультифолликулярные (поликистозные) яичники. Это состояние, при котором в яичниках одновременно большое количество фолликулов переходит в антральную фазу. В норме, на 5-7 день цикла у женщины репродуктивного возраста в каждом яичнике определяется 10-20 антральных фолликулов. А когда мы видим яичник сплошь состоящий из мелких фолликулов, количество которых превышает 30 штук, то про такой яичник мы пишем "Мультифолликулярный тип эхоструктуры яичников". При этом состоянии очень часто бывают нерегулярные, длительные циклы, проходящие без овуляции или с очень поздней овуляцией и, как следствие, проблемы с наступлением беременности. В норме, яичники могут быть мультифолликулярными на фоне приёма оральных контрацептивов и лактации. Термин "поликистоз" в данном случае не совсем корректен, так как никаких кист при этом состоянии в яичниках нет, а есть совершенно нормальные фолликулы, только в очень большом количестве.
Помимо всего перечисленного в протоколе УЗИ ОМТ можно встретить описание:
• параовариальной кисты — формируется из ткани придатка яичника и определяется рядом с яичником. Параовариальные кисты небольших размеров никак не беспокоят женщину и не требуют лечения годами, но иногда могут постепенно вырастать до внушительных размеров, оказывая давление на кишечник, мочевой пузырь и вызывая тянущие боли.
• серозоцеле — жидкостное доброкачественное образование в области малого таза, формирующееся между слипшимися листками серозной оболочки. Серозоцеле может быть многокамерным или однокамерным, то есть иметь одну или несколько полостей. Стенки образования представлены спайками. Полость серозоцеле заполнена желтоватой опалесцирующей жидкостью. Это образование может существовать бессимптомно, а может приводить к развитию синдрома хронической тазовой боли при больших размерах.
• варикозного расширения вен органов малого таза - при УЗИ варикозно-расширенные вены определяются как чрезмерно извитые, «червеобразные», анэхогенные структуры, проходящие в параметральных областях и аркуатных сплетениях матки. С помощью энергетического допплера в этих образованиях регистрируется низкоскоростной кровоток.
Часто в протоколе можно увидеть, что в позадиматочном пространстве определяется жидкость. В небольшом количестве жидкость всегда присутствует в малом тазу, выполняя роль смазки. Спровоцировать увеличение количества этой жидкости может любое раздражение брюшины — быстрый рост фолликула, овуляция, киста яичника, воспалительный процесс в одном из органов малого таза и органов брюшной полости, внутрибрюшное кровотечение при апоплексии яичника и внематочной беременности. Но ещё раз повторю, в небольшом количестве, жидкость в позадиматочном пространстве определяется в норме.
Заключение
Тема довольно обширная, если что-то упустил — спрашивайте, уточняйте, обязательно расскажу
И так. В большинстве случаев, УЗИ ОМТ рекомендуется проводить на 5-7 день менструального цикла, когда в полости матки уже нет сгустков крови и, в то же время, эндометрий ещё не перешёл в секреторную фазу, во время которой будет сложно отличить патологию от нормальной структурной трансформации. В яичниках в это время ещё нет ни доминантного фолликула, ни жёлтого тела и нет необходимости гадать норма это или какая-то киста.
Проводится исследование, как правило, влагалищным датчиком. Мочевой пузырь при этом наполнять не нужно, а лучше, наоборот, перед исследованием его опорожнить. Исключением будут женщины ещё не начавшие половую жизнь или с такой проблемой, как вагинизм. В этом случае исследование проводится абдоминальным датчиком при наполненном мочевом пузыре. Оценивать органы малого таза так сложнее, но ничего не поделаешь.
Какой-то особенной подготовки к исследованию не требуется, занимает оно 10-15 минут.







