Определение понятия
Гестоз - это осложнение беременности, при котором происходит расстройство функции жизненно важных органов, особенно сосудистой системы и кровотока. Под термином гестозы беременности понимаются все патологические состояние, которые возникают только во время беременности, приводят к осложнениям беременности и со стороны матери и со стороны плода, чаще всего прекращаются после беременности (лишь иногда переходят в экстрагенитальную патологию).
Гестоз — не самостоятельное заболевание — это клиническое проявление неспособности адаптационных механизмов материнского организма адекватно обеспечивать потребности развивающегося плода. Эта неспособность проявляется в различной степени выраженности перфузионно-дифузионной недостаточности в системе мать-плацента-плод.
Преэклампсия – это синдром полиорганной недостаточности, возникающий только при беременности. Данный синдром – это состояние, при котором у женщины после 20-ой недели беременности развивается стойкая гипертоническая болезнь, сочетающаяся с генерализованными отеками и выделением белка с мочой (протеинурией).
Преэклампсия – это состояние, которое встречается у беременных женщин. Оно характеризуется высоким уровнем артериального давления и наличием белка в моче. Кроме того, часто у больных с преэклампсией отмечаются отеки на ногах и руках. Обычно преэклампсия встречается во второй половине беременности, в конце второго или в третьем триместре, хотя может отмечаться и раньше.
Это лишь несколько найденных мною определений, которых существует великое множество.
Единая терминология заболевания отсутствует. В течение многих лет в нашей стране был принят термин "поздний токсикоз беременных", подчеркивающий проявление симптомов заболевания в поздние сроки гестации (во второй половине). За рубежом был распространен термин "токсемия беременных". В 1972 г. Комитетом по терминологии при Американском обществе акушеров-гинекологов вместо этого термина введено обозначение заболевания как "преэклампсия" и "эклампсия". Преэклампсия включает в себя все клинические проявления гестоза, предшествующие эклампсии. За рубежом используют и другие термины: EPH-gestosis (edema — отек, proteinuria — протеинурия, hypertension — гипертензия), "гипертензия, индуцированная беременностью", "гипертензия беременных". В 1985 г. в нашей стране был принят термин "ОПГ-гестоз", а с 1996 г. на пленуме межведомственного научного совета по акушерству и гинекологии РАМН, Российской ассоциации акушеров-гинекологов было решено использовать термин "гестоз".

Как бы не называлось это состояние, но почему же ему уделяется так много внимания?
Отёки у беременных встречаются очень часто, немного повышенное артериальное давление, измеренное у беременной отсидевшей очередь в женской консультации, да ещё и разволновавшейся при виде «строгого доктора» - тоже не редкость. Как результат, диагноз Гестоз и стационарное лечение, без которого в большинстве случаев вполне можно было бы и обойтись.
Но… Это данные Федеральной Службы Государственной Статистики:
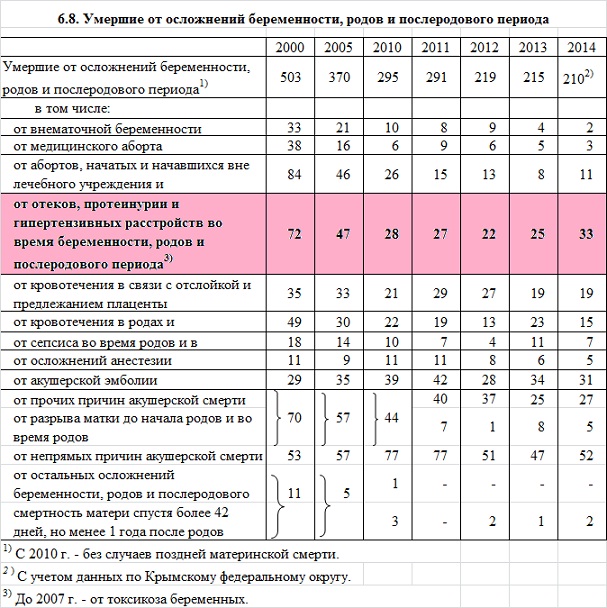
Если не брать во внимание непрямые причины, куда входит целый ряд экстрагенитальных патологий, то Гестоз входит в первую тройку причин материнской смертности, а в 2014 году даже вышел на первое место этой печальной статистики.
В развитых странах (Северная Америка, Европа, Австралия, Новая Зеландия и Япония) отмечалась следующая структура материнской смертности: кровотечения – 13,4%; гипертензивные расстройства (гестоз) – 16,1%; тромбоэмболия – 14,9%; аборты – 8,2%; эктопическая беременность - 4,9%; другие причины – 21,3%, сепсис – 2,1%; неклассифицированные случаи – 4,8%.
Коротко об очень сложном патогенезе

В плаценте развиваются морфологические изменения, обусловленные длительной ишемией: избыточное образование синцитиальных узлов, утолщение базальной мембраны трофобласта, гиперплазия цитотрофобласта, инфаркты. Возможна преждевременная отслойка плаценты. В спиральных артериях плацентарного ложа отсутствует физиологическая трансформация либо наблюдаются признаки атероза. В связи с поражением плаценты гестоз оказывает неблагоприятное влияние и на развитие плода. Дети часто рождаются недоношенными, с признаками гипоксии и внутриутробной гипотрофии. При эклампсии нередко случается внутриутробная смерть плода.
Как же понять, у кого из беременных всё обойдётся отёками и кратковременными подъёмами артериального давления, и таких будет подавляющее большинство, а кому потребуется повышенное внимание в связи с высоким риском развития преэклампсии, эклампсии и осложнений со стороны плода?
Предлагается довольно большое количество анализов для ранней диагностики преэклампсии, но я расскажу лишь о тех, которые уже одобрены на государственном уровне в развитых странах.
Национальная Служба Здравоохранения Англии в 2016 году начала финансирование двух новых тестов крови, помогающих исключить такое грозное осложнение беременности, как преэклампсия.
Преэклампсия – это прогрессирующее и потенциально опасное для жизни осложнение беременности, характеризующееся, в основном, гипертензией и протеинурией.
Эти тесты обнаруживают изменения в крови связанные с тем, что плацента не развивается должным образом.
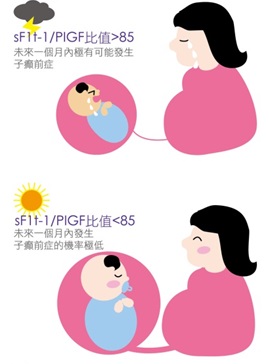
NICE (Национальный Институт Здоровья и Клинического Совершенствования) оценил и одобрил испытание PlGF (плацентарного фактора роста) и соотношение sFlt – 1 / PlGF .
sFlt – 1 (растворимая fms- подобная тирозинкиназа 1) является антагонистом PLGF.
При преэклампсии, повышенный синтез sFlt-1 приводит к снижению уровня свободно
циркулирующего PlGF, что ассоциируется с дисфункцией эндотелиальных клеток.
Дисфункция эндотелиальных клеток реализуется в виде гипертензии, протеинурии и других проявлений преэклампсии
Было показано, что повышение уровня sFlt-1 определялось за 5–6 недель до появления клинических признаков преэклампсии, а снижение уровня PlGF у женщин с развившейся впоследствии преэклампсией обнаруживалось уже на 13-16-й неделе гестации.
На данный момент, их использование утверждается, как метод позволяющий исключить преэклампсию, но не диагностировать её. NICE заявил, что требуется больше доказательств, чтобы утвердить их, как метод диагностики.
«Врачи должны ясно объяснять пациентам, что результат будет действителен только в течение 7 - 14 дней, и что ни один тест окончательно не исключает вероятность развития преэклампсии для остальной части беременности».
Соответствующие значения для комбинированного скрининга, включающего данные анамнеза, среднее артериальное давление, пульсационный индекс маточных артерий и PLGF составляют 99 % , 85 % и 46 % соответственно для сроков беременности <32, <37 и ≥37 недель.
С целью проведения данного исследования берут венозную кровь. К исследованию необходимо определённым образом подготовиться:
- · Исключить из рациона алкоголь в течение 24 часов до исследования.
- · Не принимать пищу в течение 8 часов до исследования, можно пить чистую негазированную воду
- · Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования (расслабиться и отдохнуть)
- · Не курить в течение 3 часов до исследования
Что означают результаты?

Кроме того, The Fetal Medicine Foundation разработал специальный калькулятор, позволяющий рассчитать риск развития Преэклампсии на основании многих параметров, включающих данные анамнеза, возраст, рост, вес, срок беременности, данные допплерометрии маточных артерий и такие биохимические маркёры, как PLGF, PAPP-A и SFLT. Ознакомиться и воспользоваться калькулятором риска преэклампсии можно по этой ссылке.
Очень подробно о патогенезе и новых лабораторных маркерах гестоза можно прочитать в статье Генерального директора нашей клиники Игоря Ивановича Гузова.
Боле простым и понятным языком, с картинками и юмором но о серьёзном и важном читайте в статье Геворковой Елены Валерьевны "Гестоз - ты кто?"
Вот, пожалуй, и всё, что я хотел рассказать о таком серьёзном осложнении беременности, как Преэклампсия и о возможностях своевременного формирования группы высокого риска по данному заболеванию. Будьте здоровы и помните: предупреждён, значит вооружён!






