Не так давно, одна из пациенток спросила: "зачем и в каких случаях рекомендуется проведение 3D УЗИ органов малого таза?"
Давайте сегодня поговорим об этом. ![]()
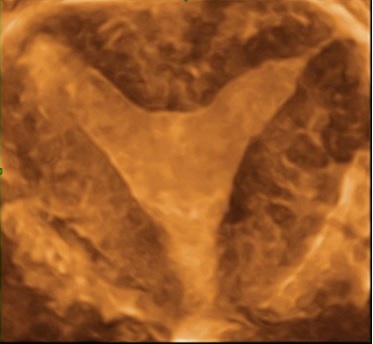
Так как наш центр в первую очередь специализируется на вопросах репродукции, я постараюсь рассказать о данной технологии с точки зрения вопросов планирования беременности, бесплодия и невынашивания.
Технология трехмерного ультразвука (3D УЗИ), которая была разработана более чем три десятилетия назад, первоначально использовалась в акушерстве; однако её успех вызвал интерес к потенциальному использованию в гинекологии.
Исследовании матки – органа, являющегося непосредственным окружением растущего организма, является очень важной и неотъемлемой частью обследования при планировании беременности, так как от её строения и правильного функционирования во многом зависит успех наступления и развития беременности. Согласно теории выдающегося эпидемиолога Дэвида Баркера – окружающая среда плода и здоровье новорожденного программируют метаболические процессы в организме и, тем самым, определяют патологии старшего возраста.
Такие нарушения строения матки и эндометрия, как двурогая матка, перегородка в полости матки, внутриматочные синехии, полипы эндометрия субмукозные миоматозные узлы могут быть одной из возможных причин как бесплодия, так и самопроизвольного прерывания беременности.
УЗИ является основным методом диагностики пороков строения матки, но, несмотря на многолетний накопленный опыт, по-прежнему существует путаница в классификации и интерпретации увиденного различными специалистами. Уверен, что многие акушеры-гинекологи и их пациенты сталкивались с ситуацией, когда держите в руках четыре заключения УЗИ ОМТ одной пациентки, в одном написано двурогая матка, в другом – седловидная, в третьем септальная или неполная внутриматочная перегородка, а в четвёртом – всё нормально.
Одна из причин таких разных наших заключений состоит в том, что существует целый ряд классификаций аномалий развития матки, и нет рекомендаций, какую из них и как именно следует использовать врачу УЗД.

Наиболее распространённая классификация Американского Общества Фертильности (AFS)
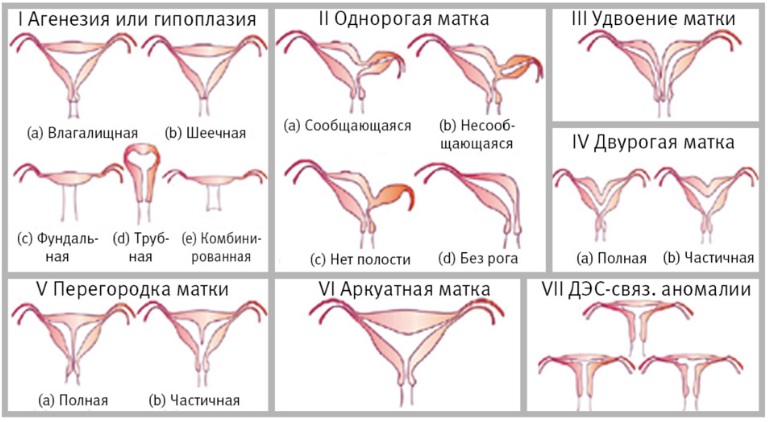
В 2013 году создана новая классификация Европейской ассоциации репродуктологов и Европейской ассоциации гинекологов «The ESHRE-ESGE consensus on the classification of female genital tract congenital anomalies». В создании этой классификации приняли участие многие специалисты, которые работали по методу DELPHI (мозговой штурм), и пришли к вот такому общему соглашению. Чем лично мне нравится данная классификация? Тем, что в ней есть вполне конкретные указания на то, по каким критериям я, как врач УЗД могу выставить тот или иной порок развития матки.
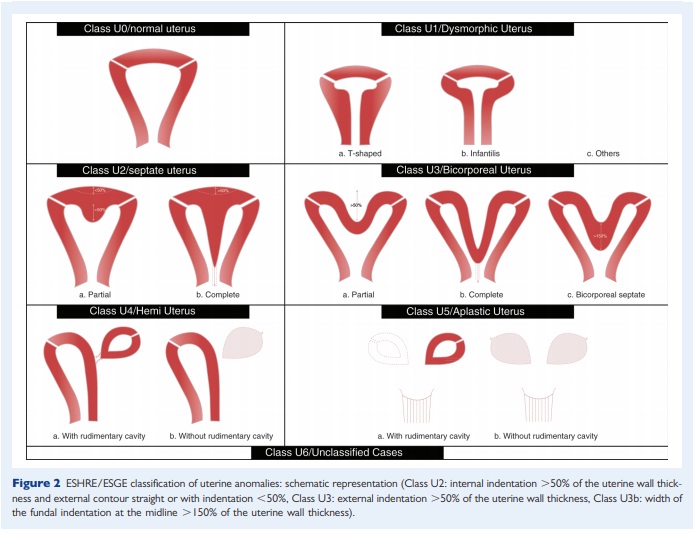
Проблема использования всех этих классификаций обусловлена тем, что имея обычный двумерный влагалищный датчик, которым укомплектованы подавляющее большинство ультразвуковых аппаратов, мы просто не видим тот срез матки, который изображён на этих картинках. В большинстве случаев удаётся получить только продольный срез и поперечный.
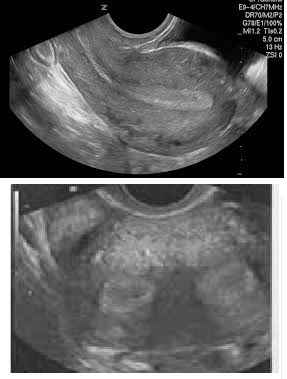
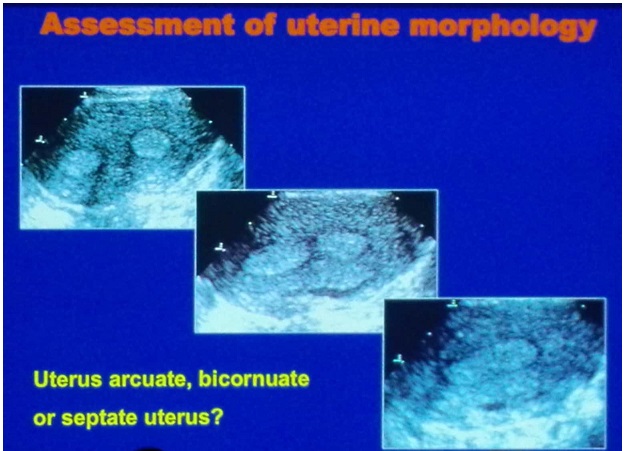
На поперечном срезе видно, что в полости матки есть перегородка, но как сопоставить эту эхограмму с предлагаемыми классификациями не совсем понятно.
Во всех классификациях пороков развития матки изображён коронарный срез матки, который можно легко и быстро получить с помощью объёмного влагалищного датчика и очень сложно вывести с помощью обычного датчика.
Вот как выглядит коронарный срез матки, полученный с помощью технологии 3D.
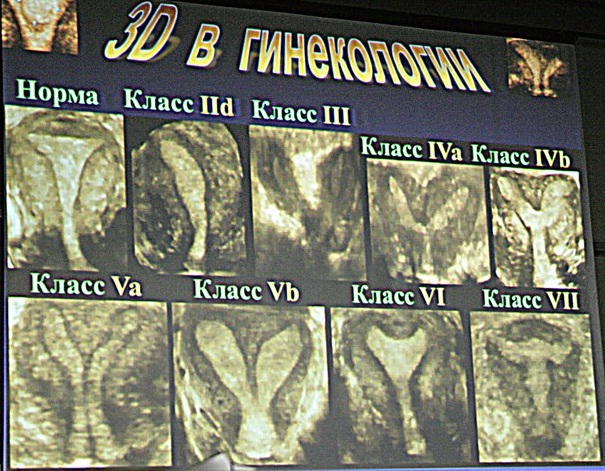
На данном слайде показано сопоставление классификации Американского Общества Фертильности с тем, что мы на самом деле можем увидеть при использовании трёхмерных технологий. К сожалению, объёмный влагалищный датчик – недешёвое удовольствие и у многих специалистов нет такой возможности.
В идеале, толщина эндометрия на момент проведения исследования должна быть не менее 5 мм во время обследования, так как преимущество коронарного среза значительно снижается при более тонком эндометрии. Лучше всего подобные изображения получаются в конце первой фазы менструального цикла.
Ультразвуковая оценка эндометрия стала одним из стандартных обследований при планировании беременности и, особенно, при подготовке к программам экстракорпорального оплодотворения IVF-ICSI (ЭКО-ИКСИ). Такие характеристики эндометрия, как описание структуры и измерение толщины, считаются прогностически важными факторами, влияющими на исходы при лечении бесплодия.
Использование объёмного датчика не обязательно для оценки эндометрия но позволяет более наглядно и точно оценить такие изменения, как полипы эндометрия, субмукозные миоматозные узлы и внутриматочные синехии.
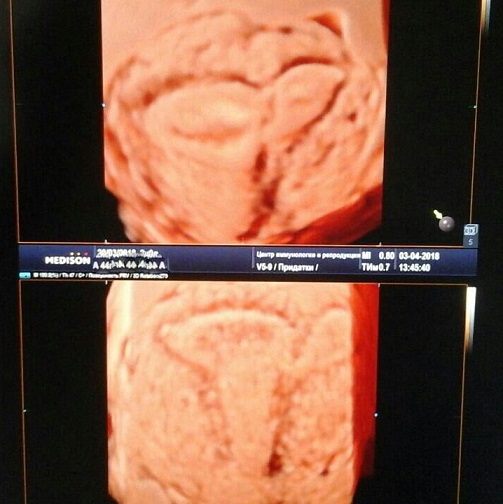
На слайде показана внутриматочная синехия в области маточного угла, которая потенциально может мешать попаданию сперматозоидов в маточную трубу, а так же создавать условия для развития беременности в маточном углу - одной из разновидностей внематочной беременности.
Последнее время набирает популярность использование трёхмерных технологий для оценки овариального резерва женщины, о котором я уже писал в одном из своих блогов.
Данный метод позволяет в автоматическом режиме с большой точностью посчитать количество антральных фолликулов в каждом яичнике с целью выбора дальнейшей тактики лечения бесплодия или при планировании беременности самой женщиной. Конечно, посчитать фолликулы вполне возможно и в 2D режиме, но использование трёхмерных технологий значительно упрощает и делает этот процесс более наглядным.
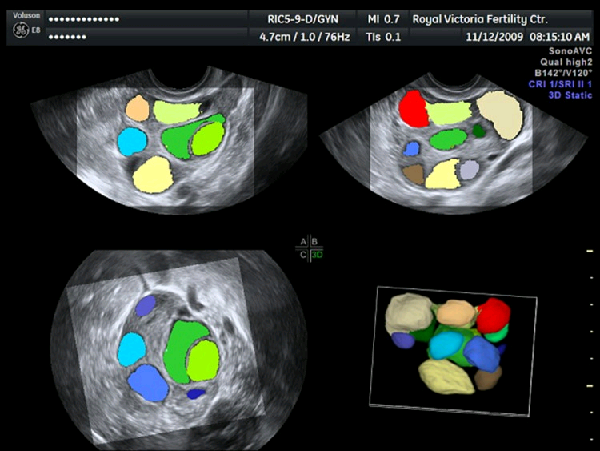
Конечно, я рассказал лишь о наиболее частых примерах применения 3D в гинекологии. Есть ещё целый ряд вопросов онкогинекологии, урогинекологии и много другое. Сфера использования объёмных технологий в УЗИ расширяется с каждым днём, с появлением новых ультразвуковых аппаратов, новых научных исследований и систематизацией накапливаемых знаний.
Будут вопросы - пишите, постараюсь ответить. ![]()







