
Добрый день! Сегодня мы поговорим о функционировании системы гемостаза и лабораторных показателях, отражающих её работу.
Система гемостаза в организме осуществляет 2 основные функции: поддержание крови в жидком виде внутри сосудов и быстрое реагирование на повреждение сосудов путём образования тромбов для остановки кровотечения. В свертывании крови участвуют сосудистая стенка, клетки крови и белки плазмы крови.
Система гемостаза функционирует благодаря взаимодействию трёх систем:
* системы свертывания или коагуляции
* противосвертывающей системы или антикоагулянтной
* системы фибринолиза – растворения тромба.
Работу системы гемостаза оценивают по гемостазиограмме или коагулограмме. Сдать такой анализ можно в лаборатории гемостаза Центра иммунологии и репродукции (ЦИР).
Первично в коагулограмме оценивается содержание клеточных элементов крови – тромбоцитов, эритроцитов и лейкоцитов, так как они обеспечивают формирование первичной пробки в зоне повреждения. Активация клеточных элементов является важным фактором запуска плазменного звена гемостаза.
Для понимания процессов, о которых пойдёт речь, необходимо познакомиться со следующими понятиями.
Фибринолиз – часть свёртывающей системы крови, которая обеспечивает процесс разрушения (лизиса) уже сформированных кровяных сгустков.
Гиперкоагуляция – формирование внутри кровеносных сосудов тромбов, препятствующих свободному току крови.
Гипокоагуляция – это снижение способности крови сворачиваться с появлением склонности к повторным кровотечениям.
Антикоагулянты – вещества и лекарства, угнетающие активность свёртывающей системы крови и препятствующие образования тромбов.
Полимеризация – процесс образования высокомолекулярного вещества (полимера) путём многократного присоединения молекул мономера к активным центрам в растущей молекуле полимера.
Какие тесты оцениваются в гемостазиограмме?
АЧТВ
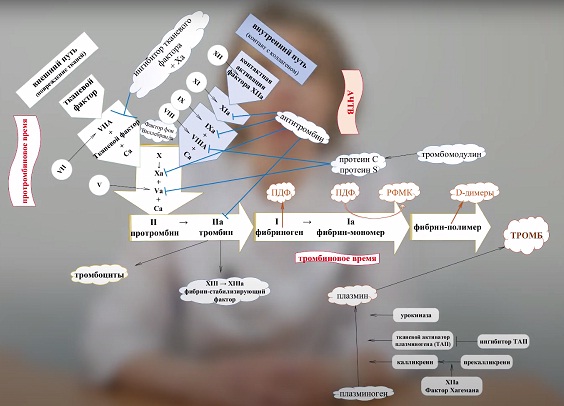
Активированное частичное тромбопластиновое время или АЧТВ – это лабораторный тест, показывающий способность крови свёртываться, то есть образовывать кровяной сгусток. Процесс происходит по внутреннему механизму свертывания. Тест помогает оценить присутствие в крови основных факторов свертывания.Укорочение АЧТВ указывает на усиление коагуляции. В норме это явление наблюдается во время беременности и при приёме гормональных контрацептивов.
При патологии укорочение АЧТВ возможно при тромбозах, тромбоэмболиях, при наличии воспалительных очагов в организме.
Удлинение АЧТВ указывает на риск кровотечения и наблюдается при гемофилиях, дефиците факторов свертывания, введении гепарина и лечении антикоагулянтами, при кровопотерях и переливании крови, при наличии антифосфолипидных антител.
АЧТВ имеет свойство удлиняться при избытке гепарина, что даёт возможность наблюдать за терапией препаратами гепаринового ряда. При этом адекватное удлинение АЧТВ составляет до 2,5 раз.
Протромбиновое время
Протромбиновое время характеризует внешний путь свертывания крови. Во внешнем пути принимают участие витамин К-зависимые факторы свертывания.Поскольку белки – факторы свёртывающей системы – образуются в печени, а уровень витамина К снижается при некоторых заболеваниях кишечника, то нарушение функции печени может влиять на показатели свёртывающей системы крови.
Существует 2 стандартных способа представления результатов этого теста:
МНО международное нормализованное отношение и протромбин по Квику, которое отражает содержание факторов свертывания в процентах.
Удлинение протромбинового времени (протромбиновое время и МНО повышаются, протромбин по Квику снижается) может указывать на дефицит некоторых факторов свёртывания крови, лечение антикоагулянтами, изменение структуры фибриногена.
Укорочение протромбинового времени (протромбиновое время и МНО снижаются, протромбин по Квику повышается) указывает на гиперкоагуляцию. Такие изменения могут быть при беременности, после родов, при приёме некоторых противозачаточных средств.
В итоге активации внутреннего и внешнего факторов свёртывания крови приводит к образованию из неактивного протромбина активного тромбина.
Тромбиновое время
Тромбин – это фермент, который запускает полимеризацию фибрина. В ходе процесса полимеризации из маленьких молекул фибриногена образуются длинные цепи, составляющие основу кровяного сгустка тромба. Таким образом, тромб это – клубок связанных между собой нитей фибрина и клеток крови тромбоцитов и эритроцитов.
Следующие факторы коагулограммы характеризуют скорость и качество образования фибриновой пробки.
Тромбиновое время – время, в течение которого из фибриногена образуется фибрин. Этот показатель оценивается скоростью свертывания крови при добавлении тромбина. Скорость образования фибрина зависит от количества и качества фибриногена и присутствия в крови антикоагулянтов.
Тромбиновое время увеличивается при снижении концентрации фибриногена и изменениях его молекулы, при передозировке антиагрегантами и антикоагулянтами, при наличии антител к тромбину.
Фибриноген
Снижение тромбинового времени наблюдается при значительном повышении фибриногена в крови.
Фибриноген – белок крови, который синтезируется в печени.
При активации свёртывающей системы фибриноген под действием фермента тромбина превращается в фибрин-мономер.
Фибрин-мономер под действием активного XIII фактора свёртывания крови полимеризуется и выпадает в осадок в виде белых нитей фибрина-полимера. Фибрин нерастворим. Фибрин является основой тромба.
Но фибриноген ещё и острофазный белок, который значительно меняется при воспалении и гибели тканей. Поэтому повышение уровня фибриногена наблюдается при наличии в организме воспаления. Это может быть при ревматоидном артрите, гломерулонефрите.
Фибриноген повышен при инфекционных заболеваниях, например, острые вирусные инфекции, грипп, туберкулез, пневмонии. Фибриноген повышается при опухолях, инфаркте миокарда, при ожогах, после перенесенной операции, при гипотиреозе и сердечно-сосудистых заболеваниях, в первые сутки после перенесенного инсульта. Фибриноген повышен у курящих, у женщин при приёме эстрогенов и оральных контрацептивов, во время беременности и после родов, при стрессе.
Поскольку фибриноген синтезируется в печени, то при заболеваниях печени фибриноген будет снижаться. Также снижение уровня фибриногена отмечается при токсикозе беременных, при приёме некоторых лекарственных препаратов.
Избыток фибриногена может привести к усиленной активности тромбоцитов, образованию слишком большого тромба и закупорить сосуд, в результате чего возможно нарушение кровоснабжения в месте повреждения.
Чтобы этого не произошло, в организме работает противосвертывающая система крови и система растворения фибрина. Работа этих двух систем также отражается в коагулограмме.
РКМФ
Даже в нормальном состоянии в организме может происходить полимеризация фибриногена. Но как только этот процесс начинается, для предотвращения закупорки сосудов запускается система фибринолиза. Тогда в крови образуются продукты расщепления фибрина - так называемые РКМФ и D-димеры.
Увеличение уровня этих факторов говорит о том, что увеличено содержание фибрина.
РКМФ – это растворимые комплексы мономеров фибрина. Определение РКМФ – это неточный и неспецифичный тест для диагностики активации свертывания крови внутри сосудов.
Основу кровяного сгустка составляет фибрин, который образуется из фибриногена. Этот процесс проходит через этап образования мономеров фибрина. Следовательно, повышение уровня мономеров фибрина, то есть предшественников фибрина – это показатель активации свертывания крови внутри сосудов.
РКМФ повышается при гиперкоагуляции, повышенном фибринолизе, увеличении концентрации фибриногена. При беременности наблюдается физиологическое повышение уровня фибриногена, поэтому и РКМФ также часто бывают повышены.
В тот момент, когда поврежденная ткань восстановлена и сгусток крови становится не нужным, специальный фермент плазмин разрезает сгусток на маленькие кусочки, которые могут быть удалены. Эти кусочки называются продуктами деградации фибрина или сокращенно – ПДФ.
Д-димер
Один из продуктов деградации фибрина – D-димер.
D-димер – это белковый фрагмент, образующийся при растворении сгустка крови. D-димер состоит из разнообразных по размеру связанных частиц фибрина.
В норме D-димеры не выявляются в крови, так как образуются только при формировании и дальнейшем разрушении кровяного сгустка.
Когда происходит процесс свертывания крови (коагуляция) и разрушения сгустка (фибринолиз), уровень D-димеров повышается.
D-димер – специфичный и чувствительный маркер тромбообразования. Но его уровень повышается при инфекциях, при заживлении ран, при наличии в крови ревматоидного фактора. То есть нормальные результаты D-димера в большинстве случаев говорят о том, что у человека нет состояния, приводящего к повышению свертывания крови.
Повышенный уровень D-димера может свидетельствовать о высоком уровне продуктов деградации фибрина, что говорит о наличии тромба и тромболизиса, но не указывает на орган-источник кровопотери.
Повышение уровня D-димеров возможно после операций, травм, инфекций, при онкологических заболеваниях, некоторых заболеваниях печени. При беременности наблюдается повышение свертывания крови и фибринолиза, в связи с чем уровень D-димеров возрастает по мере увеличения срока беременности. D-димер может увеличиваться у пожилых людей.
Антикоагулянтная или противосвёртывающая система поддерживает жидкое состояния крови внутри сосудов. Снижение активности факторов противосвертывающей системы может быть причиной тяжелых тромботических осложнений.
В противосвёртывающую систему входит несколько важных белков: антитромбин III, протеин С и протеин S.
Антитромбин III
Антитромбин III – белок крови, предотвращающий избыточное свертывание. Он синтезируется в клетках печени и на внутренней выстилке сосудов.
Антитромбин III оказывает противосвёртывающее действие путем прямого связывания и инактивирования нескольких факторов свертывания крови, в том числе тромбина, что и отражено в названии анти-тромбин.
Наиболее частым проявлением наследственного дефицита антитромбина III является развитие тромбоза глубоких вен и, как следствие этого, тромбоэмболии легкого. Вероятность развития тромботических осложнений у больных с дефицитом антитромбина III увеличивается с возрастом.
Снижение уровня антитромбина III возможно при приёме оральных контрацептивов, в третьем триместре беременности, при введении гепарина, заболеваниях печени.
Повышение уровня антитромбина III менее значимо.
Протеины С и S
В дополнение к базовой гемостазиограмме может быть назначено определение протеина С – это тест для оценки антикоагулянтной способности плазмы.
Протеины С и S являются антикоагулянтами, ограничивают размеры тромба.
Дефицит протеинов С и S является фактором, предрасполагающим к развитию венозных тромбозов, развивающихся при наличии других осложняющих факторов, таких как травмы, операции и иммобилизация больного, беременность и использование оральных контрацептивов.
Агрегация тромбоцитов
Ещё одним анализом, результаты которого важны при назначении лекарственных средств, влияющих на свертывание крови, является оценка агрегации тромбоцитов с разными индукторами.
Повторюсь, что запуск системы свёртывания состоит из двух этапов. Первичный этап свёртывания крови – клеточный. В результате клеточного этапа происходит склеивание тромбоцитов друг с другом с образованием первичного рыхлого тромба. Образование тромба сопровождается выбросом в кровь биологически активных веществ, запускающих каскадные ферментные реакции. И это уже второй этап – плазменный или молекулярный. Плазменный этап приводит к образованию окончательного тромба, состоящего из полимерного белка фибрина.
При снижении функции тромбоцитов на первом этапе может повышаться риски кровотечений.
При появлении отклонений на втором этапе возможно состояние избыточной свёртываемости крови или тромбофилия. Именно изменения в работе плазменного звена гемостаза даёт риски нарушений плацентарной функции.
Оценить снижение функции тромбоцитов с разных сторон, и, как следствие, риск развития кровотечения, необходимо до назначения лечения. Для этого используется метод агрегации тромбоцитов с разными индукторами – АДФ, арахидоновая кислота, адреналин, ристоцетин.
Три первых индуктора позволяют оценить функцию тромбоцитов c разных сторон, они дополняют друг друга.
Агрегация с ристоцетином позволяет заподозрить опасное по кровотечениям состояние – болезнь Виллебранда, то есть дефицит фактора фон Виллебранда. При планировании беременности этот анализ важен для исключения риска кровотечения в родах.
Изменения агрегации тромбоцитов на фоне лечения тромбо Асс и гепарином не связано с избыточным риском кровотечения и сохраняется 3-4 недели после прекращения приёма препаратов.
Анализ на агрегацию тромбоцитов рекомендуется в следующих случаях:
* при невынашивании беременности
* неудачных попытках ЭКО
* тяжелых осложнениях беременности в анамнезе
* бесплодии неясного генеза
* а также при повышенной кровоточивости.
Повышенная кровоточивость проявляется в легком образовании синяков, носовых кровотечениях.
Агрегация тромбоцитов резко меняется сразу после начала лечения препаратами, влияющими на свертываемость крови, и остается измененной еще несколько недель. Поэтому лучше всего ее проверять ДО начала лечения и ДО беременности, потому что во время беременности и на фоне лечения расшифровка результатов анализов затруднительна.
Когда необходим анализ на гемостазиограмму?
Гемостазиограмму и оценку функции тромбоцитов рекомендуется проводить:
• при подготовке к беременности, на ранних сроках беременности для оценки рисков нарушений гемостаза;
• при наличии в прошлом 2-х и более остановок развития плода на ранних сроках беременности, тяжелых осложнений беременности (тяжелых форм позднего токсикоза, внутриутробной гибели плода, задержки развития плода), неудачных попытках ЭКО;
• при приёме гормональных контрацептивов или менопаузальной гормональной терапии;
• при наличии родственников с тромботическими осложнениями в возрасте до 50 лет;
• при обнаружении повышения уровня антифосфолипидных антител или повышения уровня гомоцистеина;
• при склонности к кровотечениям, а также для выяснения причин послеродовых и послеоперационных кровотечений;
• при подготовке к операции и в послеоперационном периоде;
• для оценки эффекта от лечения препаратами-антикоагулянтами (гепарином, НМГ) при лечении острого инфаркта миокарда и инсульта.
Условия сдачи анализов:
• для исследования сдают венозную кровь;
• накануне анализа следует воздержаться от приема пищи восемь часов, а также не употреблять жирные продукты, исключить алкоголь, курение, физические нагрузки в течение двадцати четырех часов;
• для оценки эффективности лечения препаратами за семь дней до исследования прекращают прием лекарственных средств (антикоагулянтов);
• женщинам нежелательно проводить анализ в период менструации.
Преимуществом наших клиник является наличие собственной лаборатории, где Вы можете сдать все необходимые анализы до и во время беременности.
Записаться на консультацию в ЦИР







